העיקר ב-30 שניות
- גירוי שחלתי הוא מונח רחב. בפועל צריך להבחין בין השראת ביוץ אצל מי שאינה מבייצת באופן סדיר לבין גירוי מבוקר לצורך IVF או ICSI.
- לפני שמתחילים, לאבחנה, לרזרבה השחלתית, לגיל, לסיכון ל-PCOS, למחלות נלוות ולמטרת הסבב יש חשיבות רבה יותר מכל מינון סטנדרטי.
- התרופות השכיחות כוללות לטרוזול או קלומיפן בהפרעות ביוץ, וכן גונדוטרופינים, אנטגוניסטים ל-GnRH ולעיתים אגוניסטים ל-GnRH בפרוטוקולי IVF ו-ICSI.
- אולטרסאונד ובמידת הצורך בדיקות דם אינם תוספת, אלא בסיס הבטיחות של הטיפול. המינון, הטריגר ולעיתים כל התוכנית מותאמים על פיהם.
- הסיבוך המשמעותי ביותר הוא תסמונת גירוי היתר השחלתי. פרוטוקולים מודרניים מנסים להפחית את הסיכון באמצעות תכנון אישי, פרוטוקול אנטגוניסטי, טריגר מותאם ולעיתים Freeze-all. הנחיית ESHRE 2025 לגירוי שחלתי
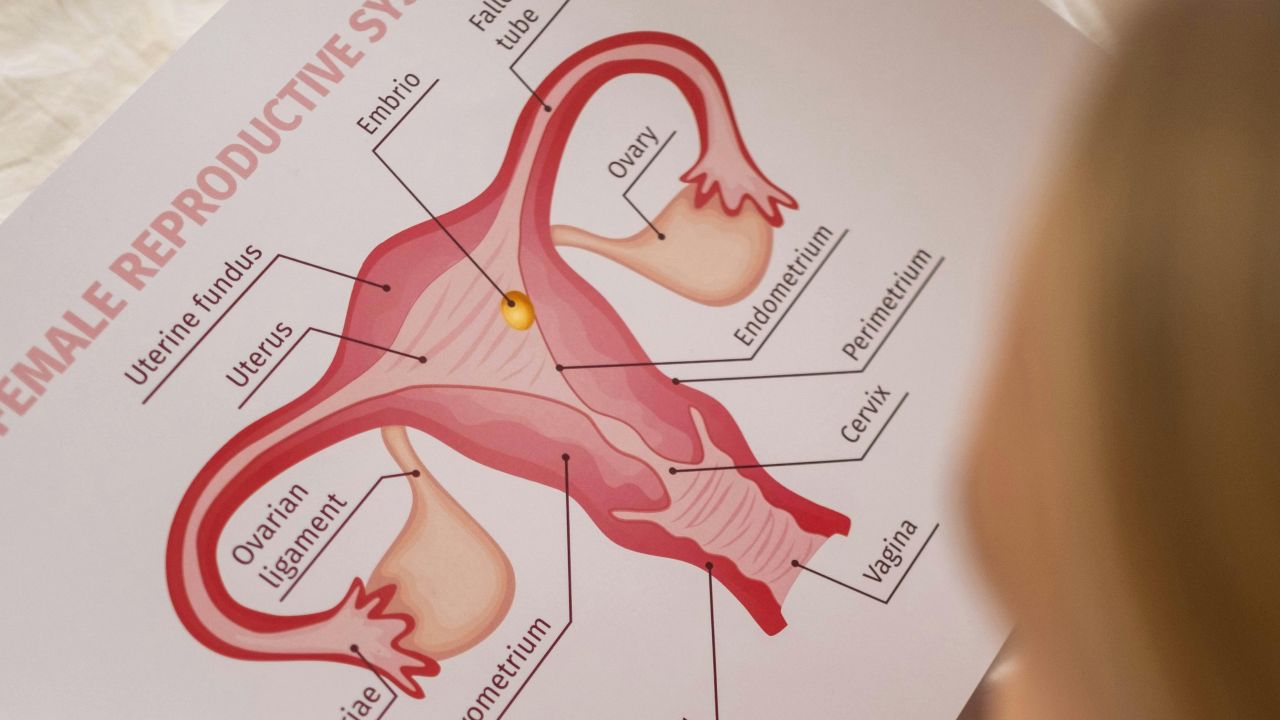
למה בדיוק מתכוונים כשאומרים גירוי שחלתי?
בשפה היומיומית כמעט כל הבשלה של זקיקים בעזרת הורמונים נקראת גירוי שחלתי. מבחינה רפואית המונח מדויק יותר. כאשר אין ביוץ אמין, המטרה היא לעיתים קרובות השראת ביוץ. כאשר רוצים להשיג מספר ביציות לשאיבה, מדובר בגירוי שחלתי מבוקר במסגרת טיפולי פוריות מתקדמים.
ההבחנה הזו חשובה כי לא לכל גירוי יש אותה מטרה, אותן תרופות ואותם סיכונים. מי שזקוקה רק לביוץ מבוקר בדרך כלל תזדקק לגישה שונה ממי שמתכוננת ל-IUI, ל-IVF או ל-ICSI.
מתי גירוי עשוי להיות מתאים?
גירוי יכול להיות רלוונטי כאשר אין ביוץ, כאשר הוא מופיע לעיתים רחוקות, או כאשר במסגרת טיפול פוריות יש צורך בכמה ביציות. מצבים שכיחים הם PCOS, מחזורים לא סדירים, היעדר ביוץ לאחר הפסקת אמצעי מניעה הורמונליים, מחזורי IUI עם שליטה זהירה בזקיקים או מחזורי IVF ו-ICSI עם שאיבת ביציות מתוכננת.
אבל השאלה אם זה באמת נכון אינה נקבעת לעולם רק לפי אולטרסאונד אחד. צריך לקחת בחשבון גם את איכות הזרע, מצב החצוצרות, הגיל, AMH, תגובות קודמות לתרופות, מסגרת הזמן עד ההריון הרצוי והשאלה אם אסטרטגיה מתונה יותר או ישירה יותר מתאימה.
למי חשוב לבצע קודם בירור מסודר?
לפני שמתחילים גירוי חשוב להבין למה ההריון טרם הושג. ארגון הבריאות העולמי ממליץ על בירור שיטתי ולא על טיפול חפוז. בהתאם למצב, הבירור כולל אישור להפרעת ביוץ, הערכת גורם זכרי ובמידת הצורך בדיקת החצוצרות או חלל הרחם. הנחיית WHO למניעה, אבחון וטיפול באי-פוריות
הדבר חשוב במיוחד ב-PCOS. גם אם היעדר הביוץ נראה ברור, אסור לפספס גורם זכרי, בעיה חצוצרתית או סיבה נוספת. מי שמתמקדת רק בביוץ עלולה לאבד זמן בכיוון הלא נכון.
שלוש המטרות השכיחות ביותר של גירוי
1. ליצור ביוץ מלכתחילה
במחזורים אנאובולטוריים או מאוד לא סדירים המטרה היא לרוב יצירת זקיק דומיננטי אחד. לא הכמות היא העניין, אלא מחזור מבוקר שאפשר להעריך אותו עם סיכון מוגבל להריון מרובה עוברים.
2. ללוות IUI עם מעט זקיקים בשלים
ב-IUI נוהגים בדרך כלל לגרות בזהירות. יותר זקיקים אינם רק מעלים סיכוי, אלא גם מעלים את הסיכון להריון מרובה עוברים. לכן מחזורי IUI מוגבלים לרוב בצורה מחמירה יותר מאשר IVF או ICSI.
3. להשיג מספר ביציות עבור IVF או ICSI
ב-IVF וב-ICSI רוצים להבשיל כמה ביציות, כי לא כל ביצית שנשאבת היא בשלה, ניתנת להפריה או מתפתחת לעובר שמתאים להחזרה. כאן מספר גבוה יותר עשוי להיות מועיל, אבל רק בתוך גבולות בטיחות ברורים.
אילו תרופות משתמשים בדרך כלל?
בהפרעות ביוץ מתחילים לעיתים קרובות בטבליות. בהנחיות בינלאומיות לטרוזול נחשב לרוב לאפשרות פרמקולוגית מועדפת ראשונה באי-פוריות אנאובולטורית הקשורה ל-PCOS, בעוד שקלומיפן, מטפורמין וגונדוטרופינים משמשים בהמשך או כתוספת בהתאם למצב. סקירת הנחיות PCOS לשנת 2025
- לטרוזול משמש לעיתים קרובות ב-PCOS או במחזורים ללא ביוץ ומכוון בדרך כלל להתפתחות של זקיק אחד מוביל.
- קלומיפן עדיין נפוץ מאוד, במיוחד כאשר לטרוזול אינו מתאים או אינו זמין.
- מטפורמין יכול למלא תפקיד משלים בחלק ממצבי ה-PCOS או בעמידות לקלומיפן, אך אינו סטנדרט אוניברסלי לכל גירוי. סקירה על מטפורמין ב-PCOS
- גונדוטרופינים בהזרקה מאפשרים שליטה מדויקת יותר, אך דורשים מעקב צמוד יותר.
- במחזורי IVF ו-ICSI משתמשים בנוסף באנטגוניסטים ל-GnRH או לעיתים בפרוטוקולים ארוכים יותר של אגוניסט GnRH כדי למנוע ביוץ מוקדם.
למה הפרוטוקול לא נבחר סתם כך?
פרוטוקול הגירוי תלוי בשאלה האם צפויה תגובה שחלתית נמוכה, בינונית או גבוהה. סימנים חשובים הם AMH, מספר הזקיקים האנטרליים, גיל, מחזורי גירוי קודמים, PCOS, אנדומטריוזיס, תת-משקל, משקל גבוה יותר ושיטת הטיפול עצמה.
פרוטוקולים אנטגוניסטיים מועדפים כיום לעיתים קרובות כאשר רוצים להפחית את הסיכון ל-OHSS. ההנחיות לגירוי ב-IVF ו-ICSI מתייחסות במפורש לא רק ליעילות אלא גם לבטיחות, במיוחד לגבי OHSS בינוני או קשה. לכן הפרוטוקול הטוב ביותר אינו הפרוטוקול האגרסיבי ביותר, אלא זה שמאזן בצורה הטובה ביותר בין תועלת לסיכון במקרה האישי.
איך נראית ההכנה לפני תחילת המחזור?
לפני יום ההזרקה הראשון לא מדובר רק במרשמים. בדרך כלל משתמשים באנמנזה, באולטרסאונד הנוכחי, ברמות הורמונים ולעיתים בבדיקות נוספות כדי לתכנן את מינון הפתיחה ואת הפרוטוקול. ב-PCOS, לאחר גירוי יתר קודם, ברזרבה שחלתית גבוהה מאוד או בסיכוני קרישיות ידועים, לשלב הזה יש חשיבות מיוחדת.
גם שאלות מעשיות שייכות לכך. מי מזריק ומתי, איך מתזמנים את הטריגר, איזו מרפאה זמינה בסוף השבוע, מתי צריך להתקשר מיד אם יש תסמינים, ומה עושים אם גדלים יותר מדי או מעט מדי זקיקים. בחיי היום-יום, הנקודות הללו קובעות לעיתים יותר על הבטיחות מאשר שם הפרוטוקול בתיאוריה.
כך נראה בדרך כלל מחזור גירוי
- תחילת המחזור או נקודת התחלה הורמונלית מוגדרת.
- התחלת הטבליות או ההזרקות היומיות לפי התוכנית.
- ביקורת אולטרסאונד ראשונה לאחר כמה ימים, ובמידת הצורך גם בדיקות הורמונליות.
- התאמת מינון, ולעיתים התחלת אנטגוניסט.
- מתן טריגר להבשלת הביציות כאשר גודל הזקיקים והמהלך מתאימים.
- ב-IUI מבצעים הזרעה בזמן המתאים, וב-IVF או ICSI מבצעים שאיבה ואז מתחיל שלב המעבדה.
בין הספר למציאות יש בדרך כלל תיקוני מסלול קטנים. מחזור טוב הוא לכן לעיתים רחוקות לגמרי ליניארי. שינוי מינון, בדיקה נוספת או טריגר מאוחר יותר אינם בהכרח בעיה, אלא ביטוי לשליטה אמיתית במהלך הטיפול.
מה התפקיד של אולטרסאונד ובדיקות דם?
אולטרסאונד הוא הכלי המרכזי למעקב אחר התגובה. ניתן לראות בו את מספר הזקיקים, את קצב הצמיחה ואת פיזור הגדלים. בחלק מהמצבים מוסיפים רמות אסטרדיול או הורמונים אחרים כדי להעריך טוב יותר תגובה חזקה או לתזמן באופן מדויק יותר את הטריגר.
בלי המעקב הזה, למעשה רק מנחשים. עם מעקב, הצוות יכול להגיב לתגובה חלשה, לזהות תגובת יתר בשלב מוקדם ולהפעיל תוכנית בטיחות אם צריך. בדיוק זה ההבדל בין גירוי מבוקר לבין תקווה בלבד למחזור טוב.
אילו תסמינים שכיחים ועדיין לא בהכרח מסוכנים?
אנשים רבים מדווחים במהלך הגירוי על לחץ בבטן התחתונה, תחושת מלאות, נפיחות, עייפות, רגישות בחזה, גירוי באזור ההזרקה או מתח רגשי מורגש יותר. התסמינים הללו יכולים להיות לא נעימים, ובכל זאת עדיין להיות בטווח הצפוי.
- לחץ קל עד בינוני באזור האגן
- תחושת מלאות גדולה יותר בבטן לקראת סוף המחזור
- מתח או רגישות בשדיים
- שטפי דם קטנים או צריבה באזורי ההזרקה
- עייפות מוגברת או סבילות מופחתת במהלך הטיפול
מה שחשוב הוא המגמה. תחושת לחץ קלה ויציבה אינה אותו דבר כמו עלייה מהירה בהיקף הבטן, הקאות או קוצר נשימה.
הסיכון הרציני ביותר נקרא OHSS
תסמונת גירוי היתר השחלתי היא הסיבוך החמור המוכר ביותר של גירוי. היא אינה נגרמת רק משחלות גדולות, אלא מתגובה מוגזמת עם שינויים בכלי דם והסטת נוזלים. תשומת לב מיוחדת נדרשת כאשר יש רזרבה שחלתית גבוהה, PCOS, מספר רב של זקיקים מתפתחים או תגובה תרופתית חזקה מאוד.
בהנחיות עדכניות מוקדשים לכך פרקים נפרדים. הם כוללים בחירה מתאימה של מטופלת, מינון מודע לסיכון, פרוטוקולים אנטגוניסטיים, אסטרטגיות טריגר מותאמות ובמידת הצורך הימנעות מהחזרה טרייה לטובת החזרה מאוחרת יותר. הנחיית ESHRE 2025
אילו סימני אזהרה דורשים עדכון מיידי של המרפאה?
כאבי בטן חזקים או מתגברים בבירור, עלייה מהירה במשקל בזמן קצר, תפיחות בטן ניכרת, קוצר נשימה, בחילה ממושכת עם הקאות, בעיות במחזור הדם או ירידה ברורה בכמות השתן דורשים הערכה רפואית מהירה. גם אם הסימנים הללו אינם תמיד OHSS, הם לא שייכים לפורום אלא למרפאה המטפלת או לבדיקה דחופה.
הדבר נכון במיוחד אחרי הטריגר או לאחר בדיקת הריון חיובית, משום ש-OHSS יכול להופיע גם באיחור. הסבר טוב כולל לכן סימני אזהרה מראש, ולא רק כאשר הם כבר מתרחשים.
למה מחזורים לפעמים מצטמצמים, נדחים או מופסקים?
למטופלת זה עלול להיראות סותר שכאשר כבר הוזרקו כל כך הרבה תרופות, פתאום עוצרים או משנים כיוון. מבחינה רפואית זה לרוב סימן לטיפול אחראי. אם ב-IUI מתפתחים יותר מדי זקיקים בשלים, ייתכן שהפסקת המחזור תהיה מוצדקת משום שהסיכון להריון מרובה עוברים גבוה מדי. אם ב-IVF התגובה חזקה מאוד, Freeze-all או שינוי בטריגר עשויים להיות בטוחים יותר.
גם ההפך קורה. אם התגובה חלשה מאוד, אפשר להפסיק את המחזור משום שהמאמץ והסיכוי אינם עומדים ביחס סביר. מחזור שבוטל אינו בהכרח מחזור אבוד, אלא לעיתים קרובות מידע חשוב לסבב הבא.
מה קורה אחרי הטריגר?
הטריגר אינו רק הזריקה האחרונה, אלא נקודת מפתח. הוא קובע את חלון הזמן לביוץ או לשאיבה, ומשמש גם ככלי בטיחותי. כאשר הסיכון ל-OHSS גבוה יותר, אפשר לבחור אסטרטגיית טריגר שמקטינה את הסיכון, גם אם המשמעות היא שלא תמיד נכון לבצע החזרה טרייה באותו מחזור.
אחרי הטריגר, ב-IUI מתבצעת ההזרעה בזמן המתאים. אם יש תכנון ליחסים מתוזמנים, מדובר בחלון הפוריות המומלץ. ב-IVF או ב-ICSI מתוזמנת השאיבה, ולאחר מכן המעבדה קובעת כמה ביציות בשלות התקבלו, כמה הופרו ואיך נראים הימים הבאים.
מה גירוי לא יכול לעשות?
גירוי יכול לגרום לזקיקים לגדול, אבל הוא לא הופך כל ביצית לביצית טובה. הוא גם לא מתקן גורם זכרי קשה, לא פותח שתי חצוצרות חסומות ולא מבטל ירידה בסיסית באיכות הביציות הקשורה לגיל. לכן מחזור עם הרבה ביציות אינו אוטומטית מחזור טוב, ומחזור מתון אינו אוטומטית מחזור גרוע.
הסיכוי הכולל עדיין תלוי בגורמים רבים: גיל, איכות הזרע, ההפריה במעבדה, התפתחות העוברים, רירית הרחם, אסטרטגיית ההחזרה ולעיתים פשוט השונות הביולוגית בין מחזור למחזור.
על מה כדאי לשים לב ביומיום בזמן הטיפול?
בחיי היום-יום, כללים פשוטים בדרך כלל מועילים יותר משלמות. להזריק באופן סדיר ככל האפשר, להקפיד על התורים, לא להוסיף תרופות חדשות על דעת עצמך ולהתייחס ברצינות לסימני האזהרה. לקראת סוף הגירוי, ספורט אינטנסיבי, קפיצות או מאמץ חזק לרוב אינם רעיון טוב, כי השחלות עשויות להיות מוגדלות.
- לשתות מספיק ולהקשיב לגוף, בלי לפרש כל תחושה קטנה כבעיה.
- לתכנן נסיעות רק אם הבדיקות, הטריגר ויכולת יצירת הקשר הדחוף נשארים מעשיים.
- לשאול במרפאה באופן קונקרטי לגבי יחסי מין, ספורט, סאונה או משככי כאבים, במקום להסתמך על כללים כלליים מהאינטרנט.
- לרשום מתי ניתנה כל מנה. זה מפחית טעויות ומקל על כל בירור בהמשך.
PCOS וגירוי שחלתי: למה כאן מתכננים במיוחד בזהירות?
ב-PCOS גירוי שחלתי הוא נושא שכיח במיוחד, אבל גם רגיש במיוחד. הנחיות רבות מציבות לטרוזול לפני קלומיפן או מטפורמין בלבד כאשר מדובר באי-פוריות אנאובולטורית הקשורה ל-PCOS. אם האפשרויות הפומיות אינן מספיקות, אפשר לעבור לגונדוטרופינים, רצוי במינון שמרני ועם מעקב צמוד. המלצות WHO לאנובולציה הקשורה ל-PCOS
במקביל, PCOS קשור לסיכון מוגבר לתגובת יתר. לכן מינון הפתיחה, בחירת הפרוטוקול, הטריגר ולעיתים גם החזרה מאוחרת יותר הם מנופי בטיחות מרכזיים. מי שיש לה PCOS אינה בהכרח בעלת סיכוי נמוך יותר, אך לעיתים קרובות זקוקה לניהול מדויק יותר.
מיתוסים ועובדות על גירוי שחלתי
- מיתוס: יותר ביציות זה תמיד טוב יותר. עובדה: מה שחשוב הוא שהתגובה תתאים למטרת המחזור ולרמת הסיכון האישית.
- מיתוס: אם יש הרבה תופעות לוואי, הגירוי עובד מצוין. עובדה: התסמינים אומרים מעט מאוד על איכות המחזור בפועל.
- מיתוס: ב-IUI רצוי שיהיו כמה זקיקים שעומדים לבייץ. עובדה: יותר מדי זקיקים עלולים להפוך את המחזור לבעיה רפואית דווקא בגלל הסיכון להריון מרובה עוברים.
- מיתוס: ביטול מחזור אומר שהכול התנהל לא נכון. עובדה: פעמים רבות הביטול הוא החלטת בטיחות מודעת או מידע חשוב לפרוטוקול הבא.
- מיתוס: מטפורמין תמיד שייך אוטומטית ל-PCOS. עובדה: הוא יכול להיות מועיל, אבל אינו סטנדרט בכל מצב ואינו מחליף תכנון גירוי נכון.
- מיתוס: אם האולטרסאונד נראה טוב, ההריון כמעט בטוח. עובדה: בין צמיחת הזקיקים, איכות הביצית, ההפריה והתפתחות העובר יש כמה שלבים חשובים נוספים.
מתי כדאי ליזום שיחה על הצעד הבא?
אם מחזור לא הוביל למטרה, כדאי לקיים שיחת סיכום רגועה. השאלות החשובות הן: האם המינון היה מתאים, האם תזמון הטריגר היה נכון, האם היו יותר מדי או מעט מדי זקיקים, האם יש היגיון בשיטה אחרת ואילו גבולות בטיחות צריך להגדיר למחזור הבא.
בוודאי לאחר חוסר הצלחה חוזר, לא כדאי פשוט לשכפל את אותו מחזור. בשלב הזה מדובר באסטרטגיה ולא רק בחזרה על אותו הדבר. דווקא כאן רואים אם טיפול הפוריות מותאם אישית באמת או רק פועל לפי תבנית קבועה.
סיכום
גירוי שחלתי טוב אינו מרדף אחרי מספרים מקסימליים, אלא טיפול מבוקר עם מטרה ברורה, מעקב הדוק ושקלול כן של תועלת מול סיכון. כאשר האבחנה, הפרוטוקול, המעקב והתוכנית לתגובה עודפת אכן מותאמים למצב האישי, הגירוי יכול להיות חלק הגיוני וניתן לניהול במסלול הפוריות.