להבין PCOS
PCOS היא תסמונת, כלומר צירוף של מאפיינים אפשריים. היא יכולה להשפיע על ביוץ ועל סדירות המחזור, על העור ושיעור יתר ועל חילוף החומרים, לעיתים דרך תנגודת לאינסולין.
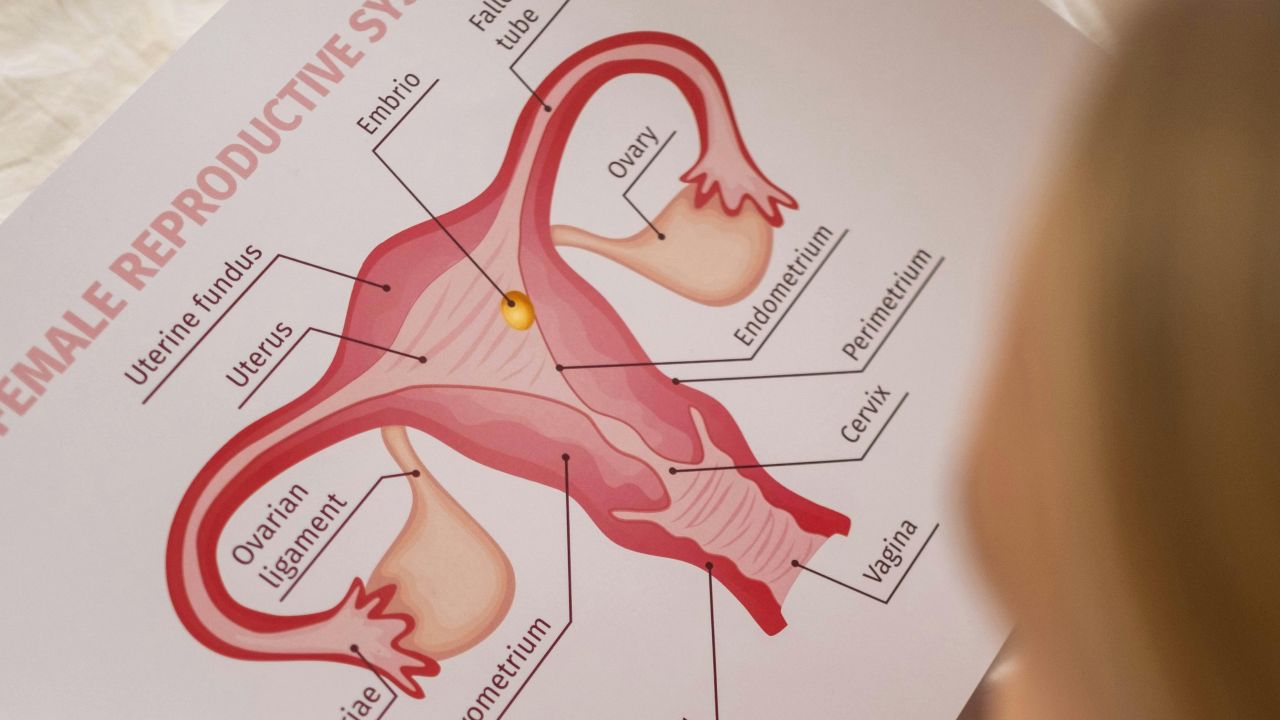
השם עלול להטעות. ברוב המקרים לא מדובר בציסטות אמיתיות. באולטרסאונד נראים לעיתים קרובות זקיקים קטנים רבים, שהם זקיקים מוקדמים שעלולים שלא להבשיל עד לביוץ בחלק מהמחזורים.
לצורך הקשר: PCOS היא מהמצבים ההורמונליים השכיחים בגיל הפריון. ארגון הבריאות העולמי מציין סדר גודל של כ-8% עד 13%. נקודת פתיחה ברורה היא דף המידע: WHO על PCOS.
אילו תסמינים יכולים להתאים ל-PCOS?
PCOS לא נראית אותו דבר אצל כולם. יש מי שמרגישים זאת בעיקר דרך המחזור, אחרים דרך העור, ויש מי שמגלים זאת רק סביב ניסיון להרות או בבדיקות דם. סימנים שכיחים כוללים:
- דימומים לא סדירים, מחזורים מעל 35 ימים או היעדר וסת ממושך
- ביוץ נדיר או חסר
- אקנה אחרי גיל ההתבגרות או אקנה עיקש
- שיעור יתר בפנים או בגוף
- עלייה במשקל באזור הבטן או משקל שקשה לייצב
- קושי להיכנס להיריון כי קשה לתזמן כשאין ביוץ סדיר
אפשר להיות עם PCOS גם בלי עודף משקל. משקל תקין לא שולל PCOS, ומשקל גבוה לא מוכיח אותה.
למה נוצרת PCOS? הסבר ברור על המנגנונים
הסיבה המדויקת לא ידועה במלואה. סביר שמדובר בשילוב של נטייה גנטית ומערכות ויסות ביולוגיות שבחלק מהאנשים נוטות יותר לעבר עודף אנדרוגנים ותנגודת לאינסולין.
מבחינה מעשית: כשהאינסולין גבוה לאורך זמן, הוא יכול לעודד ייצור אנדרוגנים ולשבש ביוץ. אנדרוגנים משפיעים גם על העור ועל צמיחת שיער. משקל יכול לחזק את המעגלים האלה, אבל אינו הסיבה היחידה.
המסר המרכזי: זה לא עניין של כוח רצון. אורח חיים הוא מנוף יעיל, אבל הוא לא ההסבר להכול.
אבחון לפי קווים מנחים: אילו קריטריונים משמשים?
אצל מבוגרים משתמשים לעיתים קרובות במערך קריטריונים המבוסס על שלושה מרכיבים. בהרבה קווים מנחים: אם קיימים שניים מתוך שלושה מאפיינים ונשללו סיבות אחרות, האבחנה מתאימה ל-PCOS.
- ביוץ לא סדיר או חסר
- סימנים קליניים או מעבדתיים לעודף אנדרוגנים
- תמונה אופיינית באולטרסאונד עם זקיקים קטנים רבים
חשוב גם החלק השני: מצבים אחרים יכולים להיראות דומים ויש לשלול אותם לפי הצורך, למשל בעיות בבלוטת התריס או פרולקטין גבוה.
הסבר נגיש ניתן למצוא גם בשירות הבריאות הבריטי: NHS על PCOS.
PCOS בגיל ההתבגרות ובקרב מתבגרים
בשנים הראשונות אחרי הווסת הראשונה מחזורים לא סדירים שכיחים גם בלי PCOS. לכן קווים מנחים ממליצים על זהירות בקרב מתבגרים. לעיתים נכון יותר לתאר סיכון ולעקוב לאורך זמן במקום לקבוע אבחנה סופית מיד.
אילו בדיקות מקובל לבצע בבירור PCOS?
האבחון אינו בדיקה אחת. הוא מורכב משיחה, בדיקה גופנית ובדיקות מעבדה. המטרה היא למקם את הקריטריונים של PCOS, לשלול אבחנות אחרות ולזהות מוקדם סיכונים כמו בעיות סוכר.
- אנמנזה: אורך מחזור, דפוסי דימום, אקנה, שיעור יתר, שינויי משקל, ניסיון להרות ותרופות
- בדיקה גופנית: לחץ דם, משקל וסימנים לעודף אנדרוגנים
- בדיקות דם: אנדרוגנים ולפי המקרה בלוטת תריס ופרולקטין, ולעיתים בדיקות נוספות לשלול סיבות אחרות
- סקר מטבולי: סוכר ושומני דם, במיוחד עם גורמי סיכון או תסמינים
- אולטרסאונד: הערכת השחלות ובמצבי דימום נדיר מאוד גם הערכת רירית הרחם
בקווים המנחים הבינלאומיים מבוססי הראיות משנת 2023 מתואר גם שהורמון אנטי מילריאני אצל מבוגרים יכול לשמש במצבים מסוימים כחלופה להערכת אולטרסאונד, אך אצל מתבגרים לא מומלץ להשתמש בו לאבחון. הפרסום המסכם נמצא כאן: הנחיות בינלאומיות ל‑PCOS 2023.
סיכונים לטווח ארוך: מה באמת חשוב במעקב?
PCOS אינה רק נושא של פוריות. קווים מנחים מדגישים שהיא יכולה להשפיע על הגוף כולו. בטווח הארוך מתמקדים לעיתים קרובות ב:
- תנגודת לאינסולין, סבילות גלוקוז ירודה וסוכרת סוג 2
- לחץ דם גבוה והפרעות בשומנים
- דום נשימה בשינה, במיוחד עם גורמי סיכון
- סיבוכי היריון כמו סוכרת הריונית ולחץ דם גבוה
- סיכון מוגבר לשינויים ברירית הרחם כשדימומים נדירים מאוד או חסרים
זה לא אומר שסיבוכים חמורים הם ודאיים. המשמעות היא שמעקב מתאים יכול לזהות בעיות מוקדם ולעזור לתכנן צעדים יעילים.
מעקבים נפוצים כוללים לחץ דם, סוכר ושומנים, וכן תכנון דימומים סדירים אם הם נדירים. התדירות תלויה בסיכון האישי ובשלב החיים.
תזונה ופעילות: בסיס בלי קיצוניות
אורח חיים הוא המלצה מרכזית בהרבה קווים מנחים. הוא לא מחליף טיפול רפואי, אך יכול לחזק את האפקט. העיקר אינו תוכנית מושלמת אלא משהו שאפשר לקיים ביום יום.
- אכילה שמתאימה לסוכר: הרבה ירקות, קטניות, דגנים מלאים, אגוזים ושומנים איכותיים, פחות משקאות ממותקים ונשנושים מעובדים מאוד
- תכנון פעילות מציאותית: סבולת יחד עם אימוני כוח היא שילוב יעיל, גם במשקל תקין
- שינה ומתח: שניהם משפיעים על רעב, אינסולין וויסות המחזור
כשמרגישים עומס, עדיף להתחיל בקטן ולבנות יציבות.
תרופות ב-PCOS: מיקום ברור
ב-PCOS לרוב לא מדובר בתרופה אחת, אלא בבחירה של מרכיבים שמתאימים למטרה. באופן כללי אפשר להבחין בין:
- ויסות מחזור וטיפול בעודף אנדרוגנים: לעיתים קרובות אמצעי מניעה הורמונליים כשאין ניסיון להרות
- מטבוליזם: מטפורמין משמש בעיקר כאשר יש היבט מטבולי
- פוריות: תרופות להשראת ביוץ תחת מעקב
תוספים נפוצים בשיח, אך רמת הראיות אינה זהה לכל דבר. אם משתמשים בתוספים, כדאי שיהיה ברור מה היעד ואיך מודדים הצלחה.
טיפול כשאין ניסיון להרות
כאשר אין כרגע ניסיון להרות, המיקוד הוא לרוב ניהול המחזור, העור והסיכונים לטווח ארוך. בקווים מנחים, אמצעי מניעה משולבים מוזכרים לעיתים קרובות כאופציה ראשונה כדי להסדיר דימומים ולטפל בעודף אנדרוגנים.
כשדימומים נדירים מאוד, חשוב גם להגן על רירית הרחם. הבחירה תלויה בסיכונים, סבילות ורצון באמצעי מניעה.
למי שרוצים תמונה מהירה, סיכומי קווים מנחים ופורטלים רפואיים גדולים בדרך כלל מועילים יותר מדעות בודדות ברשתות החברתיות.
טיפול עם רצון להרות
כשיש רצון להרות, עוזר לפעול בצורה מסודרת. רבים נכנסים להיריון ספונטנית גם עם PCOS, ואחרים זקוקים לסיוע, במיוחד כשביוץ נדיר.
1. להבין טוב יותר ביוץ ומחזור
כדי להבין אם ומתי מתרחש ביוץ, מעקב חום וערכות ביוץ יכולים להיות התחלה טובה, אך ב-PCOS לרוב כדאי להתייחס לכך כמגמה ולא כבדיקה חד פעמית. מידע רקע נמצא ב-ביוץ וב-בדיקות LH.
2. לא לשכוח גורמים נוספים
גם עם PCOS כדאי לבדוק איכות זרע ופתיחות חצוצרות. כך נמנעים מהתמקדות בגורם אחד בלבד כשמעורבים כמה גורמים.
3. השראת ביוץ
כאשר ביוצים חסרים, משתמשים בתרופות כדי לעודד ביוץ. בקווים המנחים הבינלאומיים משנת 2023 מצוין לטראזול כאופציה תרופתית ראשונה מועדפת. אפשרויות נוספות כוללות קלומיפן, לעיתים בשילוב מטפורמין, ובהמשך גונדוטרופינים עם מעקב צמוד.
להסבר נגיש ניתן לקרוא גם את גירוי שחלתי.
4. כשתרופות לא מספיקות
כאשר אין היריון למרות השראת ביוץ או כאשר יש גורמים נוספים, ייתכן שיהיו רלוונטיים טיפולים נוספים כגון הפריה חוץ גופית, המוכרת כ-IVF. לפי המקרה דנים גם ב-ICSI. ב-PCOS יש סיכון מוגבר לגירוי יתר שחלתי, ולכן פרוטוקולים מדויקים ומעקב חשובים.
בהיריון או לקראת היריון כדאי לשים לב גם למטבוליזם וללחץ דם, משום ש-PCOS יכולה להיות קשורה לסיכון גבוה יותר לסוכרת הריונית וללחץ דם גבוה. זה לא אומר שסיבוכים בטוחים, אלא שמעקב והכנה חשובים במיוחד.
וגם משהו מרגיע: PCOS משתנה לאורך החיים. בתקופות מסוימות זה בעיקר עניין של מחזור ועור, ובהמשך יותר עניין מטבולי ומעקב. התוכנית יכולה להתעדכן בהתאם.
אקנה, שיעור יתר ונשירת שיער: מה עוזר בפועל?
רבים רוצים קודם כל שיפור נראה לעין בעור ובשיער. זה מובן, כי התסמינים האלה יכולים להכביד ביום יום. מרכיבים שכיחים הם:
- טיפול בגורם ההורמונלי כאשר זה מתאים למצב
- טיפול דרמטולוגי באקנה
- הסרת שיער מכנית או לייזר לשיעור יתר
- סבלנות: שיער מגיב לעיתים באיחור ולא בתוך ימים
שיעור יתר חזק מאוד או כזה שמופיע פתאום ומחמיר במהירות מצדיק בירור מהיר.
בריאות נפשית: חלק מרכזי ב-PCOS
PCOS יכולה להכביד נפשית בגלל דימוי גוף, עור, שיעור יתר, משקל וניסיון להרות. קווים מנחים מדגישים שתסמינים דיכאוניים וחרדה שכיחים יותר ושצריך להתייחס אליהם ברצינות. כשמרגישים שהמחשבות נתקעות סביב PCOS לאורך זמן, זה לא כישלון אישי אלא סימן שכדאי לתכנן תמיכה.
מיתוסים ועובדות על PCOS
- מיתוס: PCOS אומרת שיש ציסטות אמיתיות. עובדה: לעיתים קרובות מדובר בזקיקים קטנים רבים ולא בציסטות קלאסיות.
- מיתוס: PCOS קיימת רק עם עודף משקל. עובדה: אפשר להיות עם PCOS גם במשקל תקין.
- מיתוס: בלי מחזור סדיר אי אפשר להיכנס להיריון. עובדה: רבים נכנסים להיריון ספונטנית או בעזרת טיפול.
רשימת בדיקה לקראת תור
כאשר מרגישים שקופצים מתור לתור, שלוש שאלות לעיתים עוזרות יותר מרשימה ארוכה:
- אילו קריטריונים מדברים אצלי בעד PCOS ואילו לא?
- אילו סיבות צריך לשלול לפי התמונה?
- מה שני הצעדים הבאים שכדאי לבצע עכשיו?
סיכום
PCOS שכיחה ויכולה להיות מתישה, אבל יש אפשרויות טיפול טובות. המפתח הוא תוכנית אישית שמחברת בין מחזור, עור, מטבוליזם ושלב החיים, עם מעקבים מתאימים וצעדים ברורים כשיש רצון להרות. עם אבחון מובן, שינויי אורח חיים מציאותיים ואפשרויות רפואיות מתאימות, איכות החיים יכולה להשתפר משמעותית אצל רבים.