Perkara paling penting dalam 30 saat
- Rangsangan ovari ialah istilah umum. Dalam amalan, perlu dibezakan antara induksi ovulasi apabila ovulasi tidak berlaku dan rangsangan terkawal untuk IVF atau ICSI.
- Sebelum bermula, diagnosis, simpanan ovari, umur, risiko PCOS, penyakit sedia ada dan matlamat kitaran lebih penting daripada dos piawai semata-mata.
- Ubat yang biasa digunakan termasuk letrozole atau clomifen bagi gangguan ovulasi, serta gonadotropin, antagonis GnRH dan kadangkala agonis GnRH dalam protokol IVF dan ICSI.
- Ultrasound dan, jika perlu, ujian darah bukan tambahan sampingan tetapi asas keselamatan rawatan. Dos, trigger dan kadangkala keseluruhan pelan diselaraskan berdasarkan maklumat ini.
- Risiko serius yang paling penting ialah sindrom hiperstimulasi ovari. Protokol moden cuba mengurangkan risiko ini melalui perancangan individu, protokol antagonis, trigger yang disesuaikan dan jika perlu strategi freeze-all. Garis panduan ESHRE 2025 mengenai rangsangan ovari
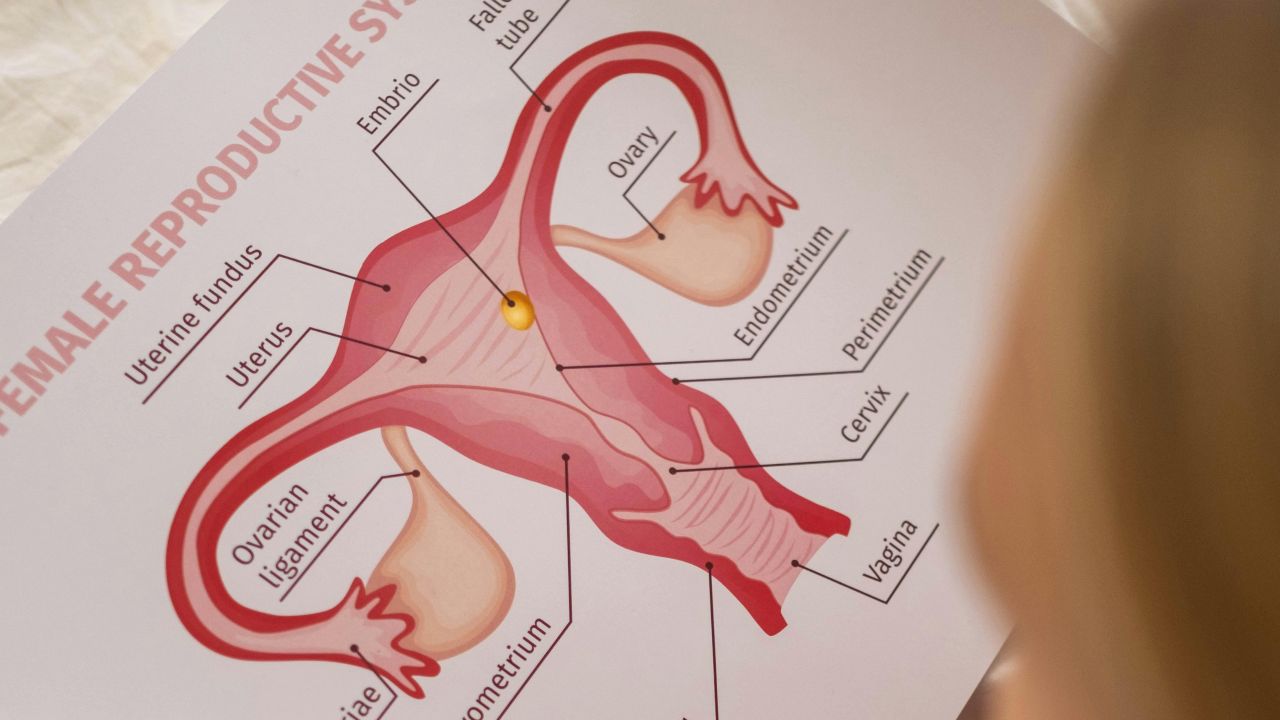
Apa sebenarnya yang dimaksudkan dengan rangsangan ovari?
Dalam penggunaan harian, hampir semua pematangan folikel yang dipandu hormon dipanggil rangsangan ovari. Dari sudut perubatan, istilah ini lebih tepat. Jika ovulasi tidak berlaku dengan boleh dipercayai, yang dimaksudkan selalunya ialah induksi ovulasi. Jika tujuannya ialah mendapatkan beberapa ovum untuk pengambilan, itu ialah rangsangan ovari terkawal dalam konteks rawatan pembiakan berbantu.
Perbezaan ini penting kerana tidak semua rangsangan mempunyai matlamat, ubat dan risiko yang sama. Seseorang yang hanya memerlukan ovulasi dicetuskan biasanya memerlukan pendekatan berbeza berbanding seseorang yang sedang bersedia untuk IUI, IVF atau ICSI.
Bila rangsangan boleh menjadi langkah yang munasabah?
Rangsangan boleh dipertimbangkan jika ovulasi tidak berlaku, berlaku sangat jarang, atau apabila beberapa ovum diperlukan dalam rawatan kesuburan. Situasi biasa termasuk PCOS, kitaran yang tidak teratur, ketiadaan ovulasi selepas menghentikan kontraseptif hormon, kitaran IUI dengan kawalan folikel yang berhati-hati, atau kitaran IVF dan ICSI dengan pengambilan ovum yang dirancang.
Namun, sama ada ia benar-benar sesuai tidak pernah bergantung pada satu imbasan ultrasound sahaja. Kualiti sperma, keadaan tiub fallopio, umur, AMH, tindak balas terdahulu terhadap ubat, jangka masa ke arah kehamilan yang diingini dan persoalan sama ada strategi yang lebih ringan atau lebih langsung lebih sesuai juga penting.
Siapa yang memerlukan penilaian menyeluruh terlebih dahulu?
Sebelum rangsangan bermula, penting untuk memahami mengapa kehamilan belum berlaku. WHO mengesyorkan diagnostik yang sistematik dan bukannya rawatan tergesa-gesa. Bergantung pada keadaan, ini termasuk pengesahan gangguan ovulasi, penilaian faktor lelaki dan, jika perlu, pemeriksaan tiub atau rongga rahim. Garis panduan WHO mengenai pencegahan, diagnosis dan rawatan infertiliti
Ini amat penting dalam PCOS. Walaupun ketiadaan ovulasi kelihatan jelas, faktor lelaki tambahan, masalah tiub atau punca lain tidak boleh terlepas pandang. Jika hanya fokus pada ovulasi, masa boleh dibazirkan pada arah yang salah.
Tiga matlamat rangsangan yang paling kerap
1. Mencetuskan ovulasi terlebih dahulu
Dalam kitaran anovulasi atau sangat tidak teratur, matlamatnya biasanya ialah menghasilkan satu folikel dominan. Fokusnya bukan jumlah, tetapi kitaran yang terkawal, boleh dinilai dan mempunyai risiko kehamilan berganda yang terhad.
2. Menyokong IUI dengan beberapa folikel matang sahaja
Dalam IUI, rangsangan biasanya dilakukan dengan lebih berhati-hati. Lebih banyak folikel bukan sahaja meningkatkan peluang, tetapi juga meningkatkan risiko kehamilan berganda. Oleh sebab itu, kitaran IUI sering dihadkan dengan lebih ketat berbanding IVF atau ICSI.
3. Mendapatkan beberapa ovum untuk IVF atau ICSI
Dalam IVF dan ICSI, tujuannya ialah mematangkan beberapa ovum kerana tidak semua ovum yang diperoleh adalah matang, tidak semua ovum matang akan disenyawakan, dan tidak semua hasil persenyawaan akan berkembang menjadi embrio yang sesuai untuk pemindahan. Di sini jumlah yang lebih tinggi boleh membantu, tetapi hanya dalam had keselamatan yang jelas.
Ubat yang biasanya digunakan
Dalam gangguan ovulasi, rawatan sering bermula dengan tablet. Dalam garis panduan antarabangsa, letrozole sering dianggap sebagai pilihan farmakologi pertama yang diutamakan untuk infertiliti anovulasi berkaitan PCOS, manakala clomifen, metformin dan gonadotropin digunakan sebagai pilihan seterusnya atau tambahan bergantung pada situasi. Ikhtisar garis panduan PCOS 2025
- Letrozole kerap digunakan dalam PCOS atau kitaran anovulasi dan biasanya menyasarkan perkembangan satu folikel dominan.
- Clomifen masih kekal sebagai pilihan penting, khususnya jika letrozole tidak sesuai atau tidak tersedia.
- Metformin boleh memainkan peranan tambahan dalam sesetengah situasi PCOS, contohnya mengikut profil metabolik atau rintangan terhadap clomifen, tetapi bukan standard universal bagi setiap rangsangan. Ulasan tentang metformin dalam PCOS
- Gonadotropin suntikan membolehkan kawalan yang lebih halus, tetapi memerlukan pemantauan yang lebih rapat.
- Dalam kitaran IVF dan ICSI, antagonis GnRH atau, lebih jarang, protokol agonis GnRH yang lebih panjang ditambah untuk mencegah ovulasi pramatang.
Mengapa protokol tidak boleh dipilih secara sewenang-wenangnya?
Protokol rangsangan bergantung pada sama ada respons ovari yang dijangka rendah, sederhana atau tinggi. Petunjuk penting termasuk AMH, kiraan folikel antral, umur, kitaran rangsangan sebelum ini, PCOS, endometriosis, berat badan rendah, berat badan lebih tinggi dan kaedah rawatan yang dipilih.
Protokol antagonis kini sering dipilih apabila matlamatnya ialah menurunkan risiko OHSS. Garis panduan rangsangan IVF dan ICSI menilai bukan sahaja keberkesanan tetapi juga keselamatan, terutamanya OHSS sederhana dan teruk. Oleh itu, protokol terbaik bukanlah yang paling agresif, tetapi yang memberikan keseimbangan manfaat dan risiko yang terbaik untuk individu berkenaan.
Bagaimana persediaan sebelum kitaran bermula?
Sebelum hari suntikan pertama, tumpuannya bukan sekadar preskripsi. Biasanya sejarah perubatan, ultrasound semasa, nilai hormon dan jika perlu ujian tambahan digunakan untuk merancang dos permulaan dan protokol. Dalam PCOS, sejarah hiperstimulasi, simpanan ovari yang sangat tinggi atau risiko pembekuan darah yang diketahui, langkah ini sangat penting.
Soalan praktikal juga termasuk dalam persediaan. Siapa yang menyuntik dan bila, bagaimana trigger dijadualkan, klinik mana yang tersedia pada hujung minggu, bila perlu menghubungi klinik dengan segera jika ada gejala, dan apa yang akan dilakukan jika terlalu banyak atau terlalu sedikit folikel membesar. Dalam amalan, perkara seperti ini sering lebih menentukan keselamatan daripada nama teori protokol.
Bagaimana kitaran rangsangan biasanya berjalan?
- Permulaan kitaran atau titik mula yang ditentukan secara hormon.
- Memulakan tablet atau suntikan harian mengikut pelan.
- Kawalan ultrasound pertama selepas beberapa hari, dan jika perlu digabungkan dengan ujian hormon.
- Pelarasan dos dan, jika perlu, memulakan antagonis.
- Trigger untuk pematangan akhir ovum apabila saiz folikel dan perjalanan kitaran kelihatan sesuai.
- Dalam IUI diteruskan dengan inseminasi pada masa yang tepat, manakala dalam IVF atau ICSI diteruskan dengan pengambilan ovum dan fasa makmal selepas itu.
Di antara teori dan realiti, pembetulan kecil sering berlaku. Kitaran yang baik jarang benar-benar linear. Menukar dos, menambah pemeriksaan atau memberi trigger sedikit lewat tidak semestinya menandakan masalah, tetapi boleh menunjukkan kawalan yang betul terhadap proses.
Peranan ultrasound dan ujian darah
Ultrasound ialah alat utama untuk memantau perjalanan rangsangan. Ia menunjukkan jumlah folikel, pertumbuhannya dan taburan saiz. Dalam sesetengah keadaan, estradiol atau hormon lain ditambah untuk menilai respons yang kuat dengan lebih baik atau merancang masa trigger dengan lebih tepat.
Tanpa pemantauan ini, rawatan pada dasarnya akan bergantung kepada anggaran semata-mata. Dengan monitoring, pasukan rawatan boleh menambah baik respons yang terlalu rendah, mengenal pasti overstimulasi lebih awal dan mengaktifkan pelan keselamatan jika perlu. Inilah yang membezakan rangsangan terkawal daripada sekadar berharap pada kitaran yang baik.
Gejala yang biasa berlaku dan belum semestinya berbahaya
Ramai orang melaporkan tekanan di bahagian bawah abdomen, rasa penuh, kembung, keletihan, rasa tegang pada payudara, iritasi di tempat suntikan atau tekanan emosi yang lebih jelas semasa rangsangan. Gejala ini boleh mengganggu tetapi masih berada dalam julat yang dijangka.
- tekanan ringan hingga sederhana di kawasan pelvis
- rasa penuh yang lebih jelas di perut menjelang hujung kitaran
- rasa tegang pada payudara
- lebam kecil atau rasa pedih di tempat suntikan
- keletihan yang lebih ketara atau daya tahan yang menurun
Yang penting ialah arah perubahan gejala. Rasa tekanan ringan yang stabil tidak sama dengan perut yang cepat membesar, muntah atau sesak nafas.
Risiko serius paling penting ialah OHSS
Sindrom hiperstimulasi ovari ialah komplikasi serius yang paling dikenali dalam rangsangan. Ia bukan sekadar ovari menjadi besar, tetapi respons berlebihan dengan perubahan vaskular dan peralihan cecair. Perhatian khusus diperlukan apabila simpanan ovari tinggi, PCOS hadir, banyak folikel berkembang atau tindak balas terhadap ubat sangat kuat.
Garis panduan terkini memberi bahagian tersendiri untuk pencegahan. Ini termasuk pemilihan pesakit yang sesuai, dos yang mengambil kira risiko, protokol antagonis, strategi trigger yang disesuaikan dan jika perlu menangguhkan fresh transfer demi transfer pada masa yang lebih selamat. Garis panduan ESHRE 2025
Tanda amaran yang perlu dimaklumkan segera kepada klinik
Sakit perut yang kuat atau semakin bertambah, kenaikan berat badan yang cepat dalam masa singkat, pembesaran perut yang ketara, sesak nafas, loya berterusan dengan muntah, masalah peredaran atau air kencing yang sangat sedikit perlu dinilai segera secara perubatan. Walaupun gejala ini tidak selalu bermaksud OHSS, tempatnya bukan di forum internet tetapi di klinik yang merawat atau unit kecemasan.
Ini amat penting selepas trigger atau selepas ujian kehamilan positif, kerana OHSS juga boleh muncul lewat. Pendidikan yang baik bermaksud tanda amaran diterangkan lebih awal, bukan hanya apabila ia sudah berlaku.
Mengapa kitaran kadangkala dikurangkan, ditangguhkan atau dibatalkan?
Bagi pesakit, ia boleh terasa bercanggah apabila selepas banyak suntikan, rawatan tiba-tiba diperlahankan. Dari sudut perubatan, ini selalunya tanda penjagaan yang baik. Jika terlalu banyak folikel matang berkembang dalam IUI, pembatalan mungkin masuk akal kerana risiko kehamilan berganda terlalu tinggi. Jika respons dalam IVF terlalu kuat, freeze-all atau trigger yang diubah boleh menjadi pilihan yang lebih selamat.
Perkara sebaliknya juga boleh berlaku. Jika respons terlalu lemah, kitaran mungkin dihentikan kerana usaha dan prospek tidak lagi seimbang. Kitaran yang dibatalkan tidak semestinya kitaran yang sia-sia, tetapi sering merupakan maklumat penting untuk pusingan seterusnya yang lebih tepat diselaraskan.
Apa yang berlaku selepas trigger?
Trigger bukan sekadar suntikan terakhir, tetapi titik kawalan yang penting. Ia menentukan jendela masa untuk ovulasi atau pengambilan ovum dan pada masa sama merupakan alat keselamatan. Jika risiko OHSS lebih tinggi, strategi trigger boleh dipilih secara sedar untuk mengurangkan risiko, walaupun ini bermaksud fresh transfer dalam kitaran yang sama tidak semestinya pilihan terbaik.
Selepas trigger, dalam IUI inseminasi dilakukan pada masa yang sesuai. Jika hubungan seksual berjadual disyorkan, tumpuannya ialah pada jendela subur yang dicadangkan. Dalam IVF atau ICSI, jadual pengambilan ovum ditentukan dan kemudian makmal menilai berapa banyak ovum matang diperoleh, berapa banyak yang disenyawakan dan bagaimana hari-hari berikutnya akan berjalan.
Apa yang rangsangan tidak boleh lakukan?
Rangsangan boleh membantu folikel membesar, tetapi ia tidak menjadikan setiap ovum sebagai ovum yang berkualiti. Ia juga tidak membetulkan faktor lelaki yang teruk, kedua-dua tiub yang tersumbat atau penurunan kualiti ovum berkaitan umur. Oleh itu, kitaran dengan banyak ovum tidak secara automatik merupakan kitaran yang baik, dan kitaran sederhana tidak secara automatik buruk.
Peluang keseluruhan masih dipengaruhi banyak faktor: umur, kualiti sperma, persenyawaan di makmal, perkembangan embrio, lapisan rahim, strategi pemindahan dan kadangkala semata-mata variasi biologi antara satu kitaran dengan kitaran lain.
Perkara yang perlu diberi perhatian dalam kehidupan harian semasa rawatan
Dalam kehidupan harian, peraturan mudah biasanya lebih membantu daripada mengejar kesempurnaan. Lakukan suntikan seberapa teratur yang boleh, patuhi temu janji, jangan tambah ubat baharu atas keputusan sendiri dan ambil serius tanda amaran. Menjelang akhir rangsangan, sukan berat, lompatan atau beban fizikal yang intensif selalunya bukan idea yang baik kerana ovari boleh menjadi membesar.
- Minum secukupnya dan peka terhadap tubuh sendiri tanpa mentafsir berlebihan setiap gejala kecil.
- Rancang perjalanan hanya jika kawalan, trigger dan hubungan kecemasan masih realistik.
- Untuk seks, senaman, sauna atau ubat tahan sakit, lebih baik bertanya terus kepada klinik daripada bergantung pada peraturan umum internet.
- Catat secara bertulis bila dos apa telah diberikan. Ini mengurangkan kesilapan dan memudahkan semakan.
PCOS dan rangsangan ovari: mengapa perancangannya perlu lebih teliti
Dalam PCOS, rangsangan ovari adalah topik yang sangat biasa tetapi juga sangat sensitif. Garis panduan sering meletakkan letrozole di hadapan clomifen atau metformin sahaja dalam infertiliti anovulasi berkaitan PCOS. Jika pilihan oral tidak mencukupi, gonadotropin boleh menjadi langkah seterusnya, idealnya dengan dos konservatif dan pemantauan rapat. Cadangan WHO untuk anovulasi berkaitan PCOS
Pada masa yang sama, PCOS dikaitkan dengan risiko respons berlebihan yang lebih tinggi. Oleh itu dos permulaan, pilihan protokol, trigger dan jika perlu pemindahan yang ditangguhkan menjadi alat keselamatan yang penting. Mempunyai PCOS tidak secara automatik bermakna peluang lebih buruk, tetapi selalunya memerlukan kawalan yang lebih tepat.
Mitos dan fakta tentang rangsangan ovari
- Mitos: Semakin banyak ovum sentiasa semakin baik. Fakta: Yang penting ialah sama ada respons itu sesuai dengan matlamat kitaran dan risiko individu.
- Mitos: Jika kesan sampingan banyak, bermakna rangsangan sangat berkesan. Fakta: Gejala hanya sedikit memberi maklumat tentang kualiti sebenar kitaran.
- Mitos: Dalam IUI, lebih banyak folikel yang akan berovulasi adalah lebih baik. Fakta: Terlalu banyak folikel boleh menjadikan kitaran IUI bermasalah dari sudut perubatan.
- Mitos: Pembatalan kitaran bermaksud semuanya telah berjalan salah. Fakta: Selalunya pembatalan ialah keputusan keselamatan yang disengajakan atau maklumat penting untuk protokol seterusnya.
- Mitos: Dalam PCOS, metformin sentiasa perlu ditambah secara automatik. Fakta: Ia boleh membantu dalam sesetengah situasi tetapi bukan standard untuk semua kes dan tidak menggantikan pemilihan protokol yang baik.
- Mitos: Jika ultrasound kelihatan baik, kehamilan hampir pasti. Fakta: Di antara pertumbuhan folikel, kualiti ovum, persenyawaan dan perkembangan embrio masih ada beberapa langkah penting lagi.
Bila patut berbincang tentang langkah seterusnya?
Jika satu kitaran tidak mencapai matlamatnya, perbincangan semula yang tenang sangat berfaedah. Soalan penting termasuk: adakah dos itu sesuai, adakah masa trigger tepat, adakah folikel terlalu banyak atau terlalu sedikit, adakah kaedah lain lebih sesuai, dan sempadan keselamatan apa yang perlu ditetapkan untuk kitaran seterusnya.
Selewat-lewatnya selepas kegagalan berulang, kitaran yang sama tidak patut disalin begitu sahaja. Pada ketika itu, tumpuannya ialah strategi dan bukannya pengulangan semata-mata. Di sinilah akan kelihatan sama ada rawatan kesuburan benar-benar bersifat individu atau hanya mengikuti pola piawai.
Kesimpulan
Rangsangan ovari yang baik bukan perlumbaan untuk mendapatkan angka tertinggi, tetapi rawatan terkawal dengan matlamat yang jelas, pemantauan rapat dan penilaian risiko serta manfaat yang jujur. Jika diagnosis, protokol, monitoring dan pelan menghadapi respons berlebihan benar-benar sesuai dengan situasi individu, rangsangan boleh menjadi bahagian yang bermakna dan boleh diurus dalam perjalanan menuju kehamilan.