A legfontosabb 30 másodpercben
- Az ováriumstimuláció gyűjtőfogalom. A gyakorlatban külön kell választani az ovuláció indukcióját ovulációhiány esetén és a kontrollált stimulációt IVF vagy ICSI céljára.
- A kezdés előtt többet számít a diagnózis, a petefészek-tartalék, az életkor, a PCOS-kockázat, a társbetegségek és a ciklus célja, mint a standard dózis.
- Tipikus gyógyszerek a letrozol vagy a klomifen ovulációs zavaroknál, illetve a gonadotropinok, GnRH-antagonisták vagy ritkábban GnRH-agonisták IVF- és ICSI-protokollokban.
- Az ultrahang és szükség esetén a laborvizsgálatok nem plusz elemek, hanem a kezelés biztonságának alapjai. Ezek alapján igazítják a dózist, a triggert, sőt néha az egész tervet.
- A legfontosabb súlyos kockázat az ovarialis hiperstimulációs szindróma. A modern protokollok ezt egyéni tervezéssel, antagonista protokollal, módosított triggerrel és szükség esetén freeze-all stratégiával igyekeznek csökkenteni. Az ESHRE 2025-ös ováriumstimulációs irányelve
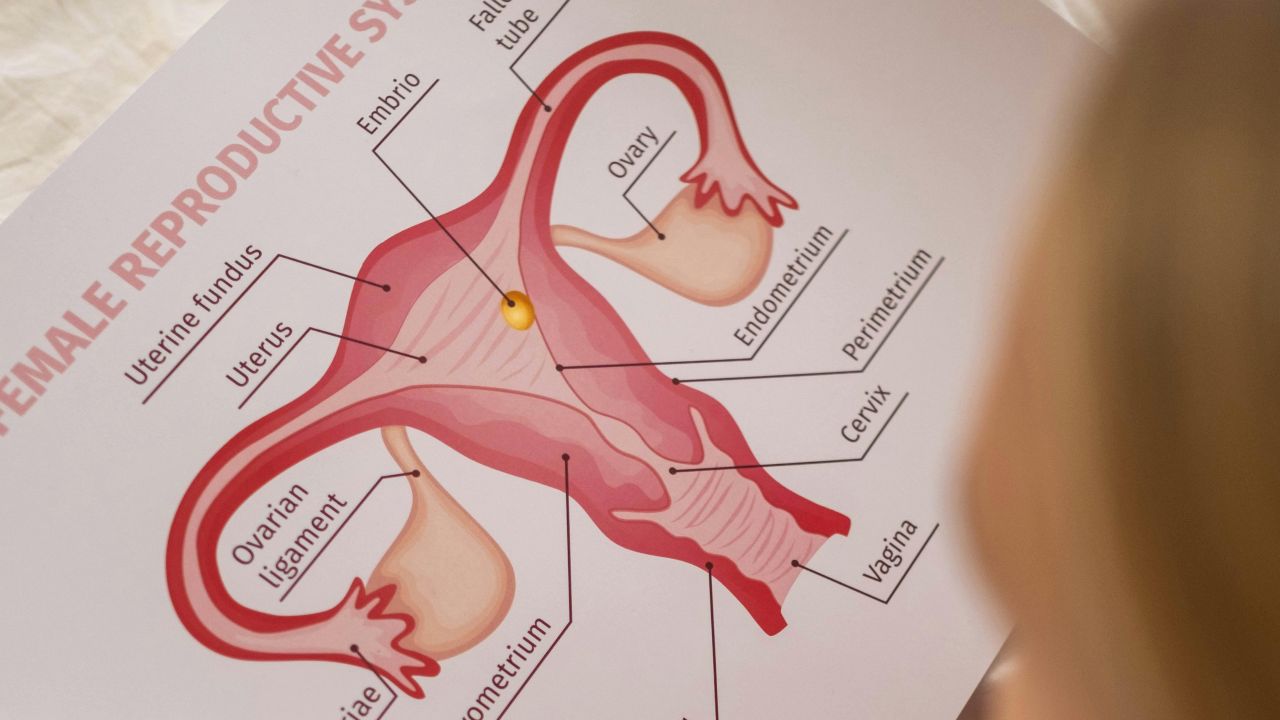
Mit jelent pontosan az ováriumstimuláció
A mindennapi nyelvben szinte minden hormonálisan irányított tüszőérést ováriumstimulációnak neveznek. Orvosi értelemben a fogalom pontosabb. Ha nincs megbízható ovuláció, gyakran ovulációindukcióról van szó. Ha több petesejtet szeretnének nyerni punkcióhoz, akkor kontrollált ováriumstimulációról beszélünk asszisztált reprodukció keretében.
Ez a különbségtétel fontos, mert nem minden stimulációnak ugyanaz a célja, gyógyszerezése vagy kockázati profilja. Akinek csak ovulációra van szüksége, általában más megközelítést igényel, mint annak, aki IUI-ra, IVF-re vagy ICSI-re készül.
Mikor lehet értelme a stimulációnak?
Stimuláció akkor jöhet szóba, ha az ovuláció elmarad, nagyon ritka, vagy ha a termékenységi kezelésben több petesejtre van szükség. Tipikus helyzet a PCOS, a rendszertelen ciklus, az ovuláció hiánya hormonális fogamzásgátló abbahagyása után, az IUI-ciklusok óvatos tüszővezetéssel, illetve az IVF- és ICSI-ciklusok tervezett petesejtleszívással.
Az, hogy ez valóban jó út-e, soha nem csak egy ultrahangon múlik. Számít a spermakép minősége, a petevezetők állapota, az életkor, az AMH, a korábbi gyógyszerreakciók, a kívánt terhességig rendelkezésre álló idő és az is, hogy inkább egy enyhébb vagy egy célratörőbb stratégia illik-e a helyzethez.
Kinek kell először alapos kivizsgálás
A stimuláció előtt tisztázni kell, miért nem jött létre eddig terhesség. A WHO rendszeres, strukturált kivizsgálást javasol a túl gyors kezelési döntések helyett. Ez a kiinduló helyzettől függően magában foglalhatja az ovulációs zavar igazolását, a férfi tényező értékelését és szükség esetén a petevezetők vagy a méhüreg vizsgálatát. A WHO irányelve az infertilitás megelőzéséről, diagnosztikájáról és kezeléséről
Ez különösen fontos PCOS esetén. Még ha az ovuláció hiánya tűnik is a legkézenfekvőbb magyarázatnak, emellett fennállhat férfi tényező, tubáris eltérés vagy más ok is. Ha a fókusz csak az ovuláción marad, könnyen el lehet veszíteni az időt a rossz irányban.
A stimuláció három leggyakoribb célja
1. Egyáltalán létrehozni az ovulációt
Anovulációs vagy nagyon rendszertelen ciklusoknál a cél általában egy domináns tüsző kialakulása. A lényeg nem a mennyiség, hanem egy kontrollált, értékelhető ciklus kezelhető többes terhességi kockázattal.
2. IUI támogatása kevés érett tüszővel
IUI esetén a stimulációt általában tudatosan visszafogottan végzik. Több tüsző itt nemcsak az esélyt növeli, hanem a többes terhesség kockázatát is. Ezért az IUI-ciklusokat gyakran szigorúbban korlátozzák, mint az IVF- vagy ICSI-ciklusokat.
3. Több petesejt nyerése IVF-hez vagy ICSI-hez
IVF és ICSI esetén több petesejt érését célozzák, mert nem minden leszívott petesejt érett, megtermékenyíthető vagy fejlődik transzferálható embrióvá. A magasabb tüszőszám tehát lehet hasznos, de csak világos biztonsági határok között.
Milyen gyógyszereket használnak leggyakrabban
Ovulációs zavarok esetén gyakran tablettákkal indul a kezelés. A nemzetközi irányelvek a letrozolt tekintik előnyben részesített első gyógyszeres opciónak PCOS-hoz társuló anovulatórikus meddőség esetén, míg a klomifen, a metformin és a gonadotropinok helyzettől függően kiegészítő vagy következő lépésként jöhetnek szóba. A PCOS-irányelvek 2025-ös áttekintése
- A letrozolt gyakran használják PCOS vagy anovulatórikus ciklusok esetén, és a monofollikuláris fejlődést célozza.
- A klomifen továbbra is fontos lehetőség, különösen akkor, ha a letrozol nem megfelelő vagy nem elérhető.
- A metformin PCOS esetén kiegészítő szerepet kaphat a metabolikus profil vagy a klomifenrezisztencia függvényében, de nem alapértelmezett minden stimulációban. Áttekintés a metforminról PCOS-ban
- A gonadotropin-injekciók finomabb irányítást tesznek lehetővé, de szorosabb kontrollt is igényelnek.
- IVF- és ICSI-ciklusokban ezen felül GnRH-antagonistákat vagy ritkábban hosszabb GnRH-agonista protokollokat használnak a korai ovuláció megelőzésére.
Miért nem véletlenszerű a protokollválasztás?
A stimulációs protokoll attól függ, alacsony, közepes vagy magas ovarialis válasz várható-e. Fontos jelzők az AMH, az antrális tüszőszám, az életkor, a korábbi stimulációs ciklusok, a PCOS, az endometriózis, az alacsony testsúly, a magasabb testtömeg és a konkrét kezelési módszer.
Az antagonista protokollok ma gyakran elsőbbséget élveznek, ha csökkenteni kell az OHSS kockázatát. Az IVF- és ICSI-stimulációra vonatkozó irányelvek nemcsak a hatékonyságot, hanem a biztonságot is értékelik, különösen a közepes és súlyos OHSS-formák tekintetében. Ezért a legjobb protokoll nem a legagresszívebb, hanem az, amely a legjobb egyensúlyt adja előny és kockázat között az adott helyzetben.
Hogyan néz ki általában a felkészülés a ciklus kezdete előtt?
Az első injekciós nap előtt nem csak receptekről van szó. A kórelőzmény, az aktuális ultrahang, a hormonszintek és esetenként további laborvizsgálatok alapján tervezik meg a kezdő dózist és a protokollt. PCOS, korábbi hiperstimuláció, nagyon magas petefészek-tartalék vagy ismert trombóziskockázat esetén ez az előkészítés különösen fontos.
A gyakorlati kérdések is ide tartoznak. Ki adja az injekciót és mikor, hogyan történik a trigger időzítése, melyik klinika érhető el hétvégén, mikor kell azonnal telefonálni panasz esetén, és mi történik, ha túl sok vagy túl kevés tüsző nő. A gyakorlatban ezek a részletek gyakran többet számítanak a biztonság szempontjából, mint maga a protokoll neve.
Így zajlik általában egy stimulációs ciklus
- A ciklus kezdete vagy egy hormonálisan meghatározott kiindulási pont.
- A tabletták vagy a napi injekciók elkezdése a terv szerint.
- Az első ultrahang néhány nap után, szükség esetén hormonvizsgálatokkal kiegészítve.
- A dózis módosítása és szükség esetén antagonista indítása.
- Trigger a végső petesejtéréshez, amikor a tüszőméret és a lefolyás megfelelő.
- IUI esetén ezt követi a megfelelő időablakban végzett inszemináció, IVF-nél vagy ICSI-nél a punkció és utána a laboratóriumi szakasz.
A tankönyvi séma és a valóság között gyakran vannak kisebb pályakorrekciók. Egy jó ciklus ezért ritkán teljesen lineáris. A dózismódosítások, extra kontrollok vagy a későbbi trigger nem automatikusan problémát jeleznek, hanem a valódi irányítás részét képezik.
Milyen szerepe van az ultrahangnak és a vérvizsgálatoknak
Az ultrahang a követés központi eszköze. Megmutatja a tüszők számát, növekedését és méreteloszlását. Bizonyos helyzetekben ösztradiollal vagy más hormonvizsgálatokkal egészítik ki, hogy jobban értelmezhető legyen egy erős válasz vagy pontosabban meg lehessen határozni a trigger időpontját.
Enélkül a monitorozás nélkül a kezelés lényegében találgatás lenne. A monitorozás segítségével a túl gyenge válasz korrigálható, a túlzott reakció korán felismerhető, és szükség esetén biztonsági terv aktiválható. Éppen ez különbözteti meg a kontrollált stimulációt attól, hogy valaki egyszerűen csak reménykedik egy jó ciklusban.
Mely panaszok gyakoriak és nem jelentenek automatikusan veszélyt
Sokan számolnak be a stimuláció során alhasi nyomásról, puffadásról, teltségérzésről, fáradtságról, mellfeszülésről, szúrási helyi irritációról vagy fokozott érzelmi terhelésről. Ezek a tünetek kellemetlenek lehetnek, mégis beleférhetnek a várható tartományba.
- enyhe vagy közepes nyomás a medencében
- nagyobb teltségérzet a hasban a ciklus vége felé
- feszülő érzés a mellekben
- kisebb bevérzések vagy csípő érzés az injekció helyén
- nagyobb fáradtság vagy gyengébb terhelhetőség a kezelés alatt
A dinamika a fontos. Az állandó enyhe nyomás nem ugyanaz, mint a gyorsan növekvő haskörfogat, hányás vagy nehézlégzés.
A legfontosabb súlyos kockázat az OHSS
Az ovarialis hiperstimulációs szindróma a stimuláció legismertebb súlyos szövődménye. Nem pusztán azért alakul ki, mert a petefészkek megnagyobbodnak, hanem azért, mert túlzott válasz jön létre érrendszeri változásokkal és folyadékeloszlási zavarokkal. Különösen nagy figyelem szükséges magas petefészek-tartalék, PCOS, sok növekvő tüsző vagy a gyógyszerekre adott nagyon erős reakció esetén.
Az aktuális irányelvek külön fejezeteket szentelnek a megelőzésnek. Ide tartozik a megfelelő betegkiválasztás, a kockázattudatos dózisbeállítás, az antagonista protokoll, az igazított triggerstratégiák és szükség esetén a friss embriótranszfer elhalasztása későbbi transzfer javára. ESHRE 2025-ös irányelv
Figyelmeztető jelek, amikor azonnal értesíteni kell a klinikát
Erős vagy egyre fokozódó hasi fájdalom, rövid idő alatti gyors testsúlynövekedés, látványosan növekvő haskörfogat, nehézlégzés, tartós hányinger hányással, keringési problémák vagy nagyon kevés vizelet sürgős orvosi értékelést igényelnek. Még ha ezek a jelek nem is feltétlenül jelentenek OHSS-t, nem internetes fórumra, hanem a kezelőklinikára vagy sürgősségi értékelésre tartoznak.
Ez különösen a trigger után vagy pozitív terhességi teszt után fontos, mert az OHSS később is jelentkezhet. A jó tájékoztatás ezért azt jelenti, hogy ezeket a figyelmeztető jeleket előre elmagyarázzák, nem csak akkor, amikor már megjelentek.
Miért csökkentenek, halasztanak vagy szakítanak meg néha ciklusokat?
A páciens számára ellentmondásosnak tűnhet, hogy sok injekció után hirtelen fékeznek. Orvosi szempontból ez gyakran a jó gondozás jele. Ha IUI esetén túl sok érett tüsző fejlődik, a ciklus megszakítása ésszerű lehet, mert a többes terhesség kockázata túl magasra nő. Ha az IVF-re adott válasz túl erős, a freeze-all vagy egy módosított trigger biztonságosabb döntés lehet.
Az ellenkezője is előfordulhat. Nagyon gyenge válasz esetén a ciklust le lehet állítani, mert a befektetett erőfeszítés és a várható haszon már nincs egyensúlyban. Az ilyen megszakított ciklus nem feltétlenül elveszett ciklus, hanem gyakran fontos információ a következő, jobban testre szabott próbálkozáshoz.
Mi történik a trigger után?
A trigger nem csupán az utolsó injekció, hanem egy döntő fordulópont. Meghatározza az ovuláció vagy a punkció időablakát, és biztonsági eszközként is szolgál. Magasabb OHSS-kockázat esetén a triggerstratégia kifejezetten úgy választható meg, hogy csökkentse ezt a kockázatot, még ha a friss transzfer ilyenkor nem is mindig a legjobb választás.
A trigger után IUI esetén a megfelelő időre ütemezett inszemináció következik. Ha időzített együttlétet javasolnak, a hangsúly a kijelölt termékeny időszakon van. IVF vagy ICSI esetén a punkció időpontját rögzítik, majd a laboratórium megmutatja, hány petesejt érett, hány termékenyül meg, és hogyan alakulnak a következő napok.
Mit nem tud megoldani a stimuláció
A stimuláció elősegítheti a tüszők növekedését, de nem tesz minden petesejtből jó minőségű petesejtet. Nem oldja meg a súlyos férfi tényezőt, a kétoldali petevezeték-elzáródást vagy az életkorral összefüggő alapvető petesejtminőség-csökkenést sem. Ezért egy sok petesejtes ciklus nem automatikusan jó ciklus, és egy mérsékeltebb ciklus sem automatikusan rossz.
Az összesített esélyt továbbra is sok más tényező alakítja. Ilyen az életkor, a sperma minősége, a laboratóriumi megtermékenyítés, az embriófejlődés, az endometrium, a transzferstratégia és néha egyszerűen a ciklusok közötti biológiai variabilitás.
Mire érdemes figyelni a mindennapokban a kezelés alatt
A mindennapokban az egyszerű szabályok többet segítenek, mint a perfekcionizmus. A gyógyszereket a lehető legpontosabban szedje, tartsa a kontrollidőpontokat, ne adjon hozzá új szereket saját döntésből, és vegye komolyan a figyelmeztető jeleket. A stimuláció vége felé az intenzív sport, az ugrálás vagy a törzs erős terhelése általában nem jó ötlet, mert a petefészkek megnagyobbodhatnak.
- Igyon elegendő folyadékot, és figyelje a testét anélkül, hogy minden apró jelzést túlértelmezne.
- Utazást csak akkor tervezzen, ha a kontrollok, a trigger és a sürgősségi kapcsolat továbbra is reálisan megoldható.
- A szexről, sportról, szaunáról vagy fájdalomcsillapítókról inkább konkrétan kérdezze a klinikát, mintsem általános internetes szabályokra hagyatkozzon.
- Jegyezze fel, mikor melyik dózist kapta. Ez csökkenti a hibákat és megkönnyíti a kérdések tisztázását.
PCOS és ováriumstimuláció: miért különösen fontos itt a tervezés
PCOS esetén az ováriumstimuláció különösen gyakori, ugyanakkor érzékeny téma. Az irányelvek gyakran a letrozolt helyezik előtérbe a klomifennel vagy az önmagában adott metforminnal szemben PCOS-hoz társuló anovulatórikus meddőség esetén. Ha a szájon át szedhető lehetőségek nem elegendők, gonadotropinokra lehet áttérni, ideális esetben óvatos kezdő dózissal és szoros monitorozással. WHO-ajánlások PCOS-hoz kapcsolódó anovuláció esetén
Ugyanakkor a PCOS fokozott túlreakciós kockázattal jár. Éppen ezért a kezdő dózis, a protokollválasztás, a trigger és adott esetben a későbbi transzfer kulcsfontosságú biztonsági eszközök. A PCOS tehát nem jelent automatikusan rosszabb esélyeket, de gyakran különösen precíz irányítást igényel.
Mítoszok és tények az ováriumstimulációról
- Mítosz: Minél több petesejt, annál jobb. Tény: Az számít, hogy a válasz illeszkedik-e a ciklus céljához és az egyéni kockázathoz.
- Mítosz: Ha sok mellékhatásom van, a stimuláció különösen jól működik. Tény: A panaszok nagyon keveset mondanak a ciklus tényleges minőségéről.
- Mítosz: IUI-nál ideális, ha több tüsző ovulál. Tény: Túl sok tüsző éppen IUI esetén teheti orvosilag problémássá a ciklust.
- Mítosz: A megszakított ciklus azt jelenti, hogy minden rosszul ment. Tény: Gyakran tudatos biztonsági döntésről vagy fontos tanulságról van szó a következő protokollhoz.
- Mítosz: A metformin automatikusan része a PCOS-kezelésnek. Tény: Hasznos lehet, de nem minden helyzetben standard, és nem helyettesíti a jó stimulációs tervet.
- Mítosz: Ha az ultrahang jól néz ki, a terhesség szinte biztos. Tény: A tüszőnövekedés, a petesejtminőség, a megtermékenyülés és az embriófejlődés között még több lépés van.
Mikor érdemes a következő lépésről beszélni?
Ha egy ciklus nem vezetett a kívánt célhoz, nyugodt megbeszélésnek van értelme. Fontos kérdések ilyenkor: megfelelő volt-e a dózis, jól volt-e időzítve a trigger, túl sok vagy túl kevés tüsző volt-e, utal-e valami más módszerre, és milyen biztonsági határokat kellene kijelölni a következő ciklusban.
Ismétlődő sikertelenség esetén legkésőbb nem szabad egyszerűen ugyanazt a ciklust lemásolni. Ilyenkor már stratégiáról van szó, nem puszta ismétlésről. Pontosan itt látszik meg, hogy a kezelés valóban egyénre szabott-e, vagy csak szabványosított.
Összegzés
A jó ováriumstimuláció nem a magas számok hajszolása, hanem egy kontrollált kezelés világos céllal, szoros követéssel és őszinte kockázatértékeléssel. Ha a diagnózis, a protokoll, a monitorozás és a túlzott válasz esetére kidolgozott terv valóban illeszkedik az egyéni helyzethez, a stimuláció értelmes és jól irányítható része lehet a termékenységi útnak.