Tärkeintä 30 sekunnissa
- Munasarjojen stimulaatio on kattotermi. Käytännössä on erotettava toisistaan ovulaation induktio silloin, kun ovulaatiota ei tapahdu, ja hallittu stimulaatio IVF- tai ICSI-hoitoa varten.
- Ennen aloitusta diagnoosi, munasarjavaranto, ikä, PCOS-riski, liitännäissairaudet ja kierron tavoite merkitsevät enemmän kuin vakiannokset.
- Tavallisia lääkkeitä ovat letrotsoli tai klomifeeni ovulaatiohäiriöissä sekä gonadotropiinit, GnRH-antagonistit tai harvemmin GnRH-agonistit IVF- ja ICSI-protokollissa.
- Ultraääni ja tarvittaessa verikokeet eivät ole lisäpalvelu vaan hoidon turvallisuuden perusta. Annos, triggeri ja joskus koko suunnitelma säädetään niiden perusteella.
- Tärkein vakava riski on munasarjojen hyperstimulaatio-oireyhtymä. Nykyprotokollat pyrkivät pienentämään riskiä yksilöllisellä suunnittelulla, antagonistiprotokollilla, sovitetulla triggerillä ja tarvittaessa freeze-all-strategialla. ESHRE:n vuoden 2025 ohje munasarjojen stimulaatiosta
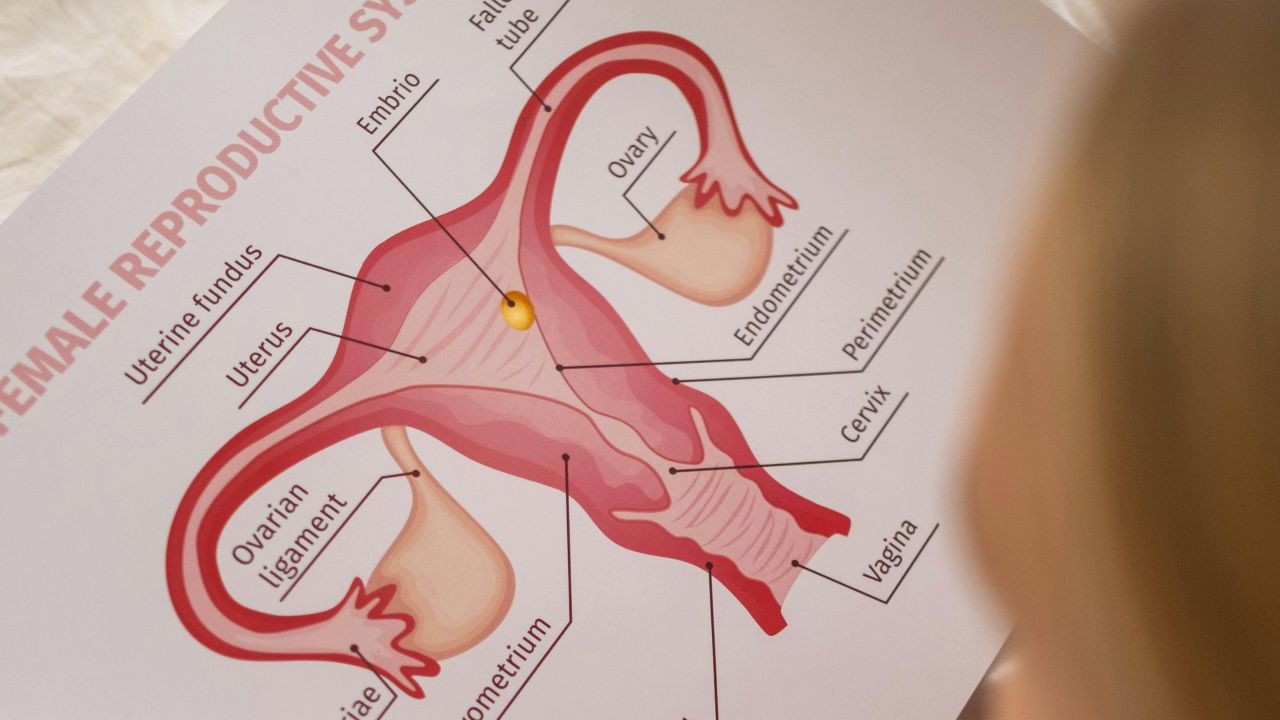
Mitä munasarjojen stimulaatiolla tarkoitetaan
Arkipuheessa lähes kaikkea hormoneilla ohjattua follikkelien kypsyttämistä kutsutaan munasarjojen stimulaatioksi. Lääketieteellisesti käsite on täsmällisempi. Kun ovulaatio ei tapahdu luotettavasti, puhutaan usein ovulaation induktiosta. Kun tavoitteena on saada useita munasoluja keräystä varten, kyse on hallitusta munasarjojen stimulaatiosta osana avusteista lisääntymishoitoa.
Erottelu on tärkeä, koska kaikilla stimulaatioilla ei ole sama tavoite, sama lääkitys tai samat riskit. Henkilö, joka tarvitsee vain ovulaation käynnistämisen, tarvitsee yleensä eri lähestymistavan kuin se, joka valmistautuu IUI-hoitoon, IVF:ään tai ICSI:in.
Milloin stimulaatio voi olla perusteltu?
Stimulaatio voi olla ajankohtainen, jos ovulaatiot puuttuvat, niitä tapahtuu hyvin harvoin tai jos hedelmöityshoidoissa tarvitaan useampia munasoluja. Tyypillisiä tilanteita ovat PCOS, epäsäännölliset kierrot, ovulaation puuttuminen hormonaalisen ehkäisyn lopettamisen jälkeen, IUI-kierrot varovaisella follikkeliohjauksella tai IVF- ja ICSI-kierrot, joissa munasolujen keräys on suunniteltu etukäteen.
Sitä, onko hoito oikeasti järkevä, ei kuitenkaan ratkaista pelkän ultraäänen perusteella. Myös siemennesteen laatu, munanjohtimien tila, ikä, AMH, aiemmat lääkevasteet, toivotun raskauden aikataulu ja se, sopiiko paremmin miedompi vai suorempi strategia, vaikuttavat ratkaisevasti.
Kenen kohdalla tarvitaan ensin huolellinen selvittely
Ennen stimulaatiota pitäisi selvittää, miksi raskautta ei ole tähän mennessä alkanut. WHO suosittelee järjestelmällistä tutkimusta kiireisen hoidon aloittamisen sijaan. Lähtötilanteesta riippuen siihen voi kuulua ovulaatiohäiriön varmistaminen, miehen tekijän arviointi ja tarvittaessa munanjohtimien tai kohdunontelon tutkiminen. WHO:n ohje lapsettomuuden ehkäisystä, diagnostiikasta ja hoidosta
Tämä on erityisen tärkeää PCOS:ssa. Vaikka ovulaation puuttuminen tuntuisi ilmeiseltä selitykseltä, taustalla voi samanaikaisesti olla miehen tekijä, munanjohtinongelmia tai muita syitä. Jos huomio kohdistuu vain ovulaatioon, aikaa voi kulua helposti väärässä kohdassa.
Stimulaation kolme tavallisinta tavoitetta
1. Saada ovulaatio ylipäätään tapahtumaan
Anovulatorisissa tai hyvin epäsäännöllisissä kierroissa tavoitteena on yleensä yksi dominoiva follikkeli. Kyse ei ole määrästä, vaan hallitusta ja arvioitavasta kierrosta, jossa monisikiöriski pysyy hallittavana.
2. Tukea IUI-hoitoa muutamalla kypsällä follikkelilla
IUI-hoidossa stimulaatio pidetään tavallisesti tarkoituksella maltillisena. Useammat follikkelit lisäävät paitsi mahdollisuutta myös monisikiöriskiä. Siksi IUI-kierroille asetetaan usein tiukemmat rajat kuin IVF- tai ICSI-kierroille.
3. Saada useampia munasoluja IVF:ää tai ICSI:tä varten
IVF:ssä ja ICSI:ssä pyritään kypsyttämään useampia munasoluja, koska kaikki kerätyt munasolut eivät ole kypsiä, hedelmöitymiskelpoisia tai kehity siirtokelpoisiksi alkioiksi. Suurempi follikkelimäärä voi siis olla perusteltu, mutta vain selkeiden turvallisuusrajojen puitteissa.
Mitä lääkkeitä käytetään tyypillisesti
Ovulaatiohäiriöissä aloitetaan usein tableteilla. Kansainvälisissä ohjeissa letrotsolia pidetään ensisijaisena lääkkeenä anovulatorisessa PCOS:ään liittyvässä lapsettomuudessa, kun taas klomifeeniä, metformiinia ja gonadotropiineja käytetään tilanteesta riippuen lisänä tai seuraavana vaiheena. Yhteenveto PCOS-ohjeista 2025
- Letrotsolia käytetään usein PCOS:ssa tai anovulatorisissa kierroissa, ja sen tavoitteena on monofollikulaarinen kehitys.
- Klomifeeni on yhä tärkeä vaihtoehto erityisesti silloin, kun letrotsoli ei sovi tai sitä ei ole saatavilla.
- Metformiinilla voi PCOS:ssa olla täydentävä rooli aineenvaihduntatilanteesta tai klomifeeniresistenssistä riippuen, mutta se ei ole vakioratkaisu jokaiseen stimulaatioon. Katsaus metformiinista PCOS:ssa
- Gonadotropiinit pistoksina mahdollistavat tarkemman ohjauksen, mutta vaativat myös tiiviimpää seurantaa.
- IVF- ja ICSI-kierroissa käytetään lisäksi GnRH-antagonisteja tai harvemmin pidempiä GnRH-agonistiprotokollia estämään ennenaikainen ovulaatio.
Miksi protokollaa ei valita sattumalta?
Stimulaatioprotokolla riippuu siitä, odotetaanko matalaa, keskitasoista vai voimakasta munasarjavastetta. Tärkeitä signaaleja ovat AMH, antraalisten follikkelien määrä, ikä, aiemmat stimulaatiokierrot, PCOS, endometrioosi, alipaino, suurempi paino ja käytettävä hoitomenetelmä.
Antagonistiprotokollia suositaan nykyään usein silloin, kun OHSS-riskiä halutaan pienentää. IVF- ja ICSI-stimulaation ohjeet arvioivat tehokkuuden lisäksi nimenomaan turvallisuutta, etenkin kohtalaista tai vaikeaa OHSS:ää. Siksi paras protokolla ei ole aggressiivisin, vaan se, jossa hyötyjen ja riskien tasapaino on paras yksilöllisessä tilanteessa.
Miltä valmistelu ennen kierron alkua yleensä näyttää
Ennen ensimmäistä pistospäivää kyse ei ole vain resepteistä. Yleensä sairaushistoriaa, ajankohtaista ultraääntä, hormonitasoja ja mahdollisia lisälaboratoriokokeita käytetään aloitusannoksen ja protokollan suunnitteluun. PCOS:n, aiemman ylistimulaation, hyvin korkean munasarjavarannon tai tunnetun hyytymisriskin yhteydessä tämä valmistelu on erityisen tärkeää.
Mukaan kuuluvat myös käytännön kysymykset. Kuka pistää ja milloin, miten triggeri ajoitetaan, mihin klinikkaan saa yhteyden viikonloppuna, milloin pitää soittaa heti oireiden vuoksi ja mitä tehdään, jos follikkeleita kasvaa liikaa tai liian vähän. Arjessa nämä asiat ratkaisevat usein turvallisuudesta enemmän kuin protokollan teoreettinen nimi.
Näin stimulaatiokierto tavallisesti etenee
- Kierron alku tai hormonaalisesti määritelty aloituspiste.
- Tablettien tai päivittäisten pistosten aloitus suunnitelman mukaan.
- Ensimmäinen ultraäänikontrolli muutaman päivän kuluttua, tarvittaessa täydentävät hormonikokeet.
- Annostuksen säätö ja tarvittaessa antagonistin aloitus.
- Triggeri loppukypsytykseen, kun follikkelien koko ja kehitys sopivat.
- IUI:ssa seuraa inseminaatio oikeassa aikaikkunassa, IVF:ssä tai ICSI:ssä munasolujen keräys ja sen jälkeen laboratoriovaihe.
Oppikirjan ja todellisuuden välissä on usein pieniä suunnanmuutoksia. Siksi hyvä kierto on harvoin täysin lineaarinen. Annosmuutokset, lisäkontrollit tai myöhempi triggeri eivät automaattisesti tarkoita ongelmaa, vaan osoittavat, että hoitoa todella ohjataan.
Mikä rooli ultraäänellä ja verikokeilla on
Ultraääni on seurannan keskeinen työkalu. Sen avulla nähdään follikkelien määrä, kasvu ja kokojakauma. Joissakin tilanteissa mukaan lisätään estradiolia tai muita hormonimittauksia, jotta voimakasta vastetta voidaan tulkita paremmin tai triggerin ajankohta valita tarkemmin.
Ilman tätä seurantaa jouduttaisiin käytännössä arvaamaan. Seurannan avulla tiimi voi korjata liian heikkoa vastetta, tunnistaa ylivasteen ajoissa ja ottaa tarvittaessa käyttöön turvasuunnitelman. Juuri tämä erottaa hallitun stimulaation pelkästä toivomisesta.
Mitkä oireet ovat tavallisia ilman että ne automaattisesti ovat vaarallisia
Moni kertoo stimulaation aikana alavatsan paineesta, turvotuksesta, vatsan täyteläisyydestä, väsymyksestä, rintojen pingotuksesta, pistoskohdan ärsytyksestä tai selvästä henkisestä kuormituksesta. Oireet voivat olla hankalia ja silti kuulua odotettuun vaihteluun.
- lievä tai kohtalainen paine lantiossa
- enemmän täyteläisyyttä vatsassa kierron loppua kohti
- rintojen kiristely
- pieniä mustelmia tai kirvelyä pistoskohdissa
- enemmän väsymystä tai heikompi rasituksensieto hoidon aikana
Tärkeää on kehityssuunta. Tasaisena pysyvä lievä paine on eri asia kuin nopeasti kasvava vatsan ympärys, oksentelu tai hengenahdistus.
Tärkein vakava riski on OHSS
Munasarjojen hyperstimulaatio-oireyhtymä on tunnetuin vakava stimulaation komplikaatio. Se ei synny vain suurista munasarjoista, vaan liiallisesta vasteesta, johon liittyy verisuonimuutoksia ja nesteen siirtymistä kudosten välillä. Erityistä tarkkaavaisuutta tarvitaan, jos munasarjavaranto on korkea, PCOS on olemassa, kasvavia follikkeleita on paljon tai lääkitys aiheuttaa hyvin voimakkaan vasteen.
Ajantasaiset ohjeet omistavat ehkäisylle omat lukunsa. Siihen kuuluvat oikea potilasvalinta, riskit huomioiva annostelu, antagonistiprotokollat, sovitetut triggeristrategiat ja tarvittaessa tuoreesta siirrosta luopuminen myöhemmän siirron hyväksi. ESHRE:n ohje 2025
Varoitusmerkit, jolloin klinikkaan pitää ottaa heti yhteyttä
Voimakas tai selvästi paheneva vatsakipu, nopea painonnousu lyhyessä ajassa, selvästi kasvava vatsan ympärys, hengenahdistus, jatkuva pahoinvointi ja oksentelu, verenkiertovaikeudet tai hyvin vähäinen virtsamäärä vaativat nopeaa lääkärin arviota. Vaikka nämä oireet eivät välttämättä tarkoita OHSS:ää, niitä ei pitäisi pohtia foorumilla vaan hoitavan klinikan tai päivystyksen kanssa.
Tämä koskee erityisesti triggerin jälkeen tai positiivisen raskaustestin jälkeen, koska OHSS voi ilmetä myös viiveellä. Hyvä ohjaus tarkoittaa siksi sitä, että varoitusmerkit selitetään etukäteen eikä vasta sitten, kun ne ovat jo ilmaantuneet.
Miksi kiertoja joskus kevennetään, siirretään tai keskeytetään?
Hoidossa oleva voi kokea ristiriitaisena sen, että monien pistosten jälkeen vauhtia yhtäkkiä hidastetaan. Lääketieteellisesti se on kuitenkin usein merkki hyvästä hoidosta. Jos IUI-kierrossa kehittyy liian monta kypsää follikkelia, keskeyttäminen voi olla järkevää, koska monisikiöriski nousee liian suureksi. Jos vaste IVF:ssä on liian voimakas, freeze-all tai muutettu triggeri voi olla turvallisempi ratkaisu.
Myös päinvastainen tilanne on mahdollinen. Jos vaste jää hyvin heikoksi, kierto voidaan lopettaa, koska panostus ja odotettavissa oleva hyöty eivät enää ole tasapainossa. Keskeytetty kierto ei silloin automaattisesti ole hukkaan mennyt kierto, vaan usein tärkeä tieto seuraavaa paremmin sovitettua yritystä varten.
Mitä triggerin jälkeen tapahtuu
Triggeri ei ole vain viimeinen pistos, vaan ratkaiseva käännekohta. Se määrittää aikavälin ovulaatiolle tai munasolujen keräykselle ja toimii myös turvallisuustyökaluna. Suuremmassa OHSS-riskissä triggeristrategia voidaan valita juuri riskin pienentämiseksi, vaikka tuoresiirto ei silloin aina olisi paras ratkaisu.
Triggerin jälkeen IUI:ssa tehdään inseminaatio tarkasti ajoitettuna. Jos suositellaan yhdyntöjä tiettyinä päivinä, huomio kohdistuu ehdotettuun hedelmälliseen ikkunaan. IVF:ssä tai ICSI:ssä keräys aikataulutetaan, ja sen jälkeen laboratorio kertoo, kuinka moni munasolu on kypsä, kuinka moni hedelmöittyy ja miltä seuraavat päivät näyttävät.
Mitä stimulaatio ei voi ratkaista
Stimulaatio voi saada follikkelit kasvamaan, mutta se ei tee jokaisesta munasolusta laadukasta munasolua. Se ei myöskään korjaa vaikeaa miehen tekijää, molemminpuolisesti tukkeutuneita munanjohtimia tai iän myötä heikentyvää munasolujen laatua. Siksi kierto, jossa saadaan paljon munasoluja, ei automaattisesti ole hyvä kierto, eikä maltillinen kierto automaattisesti huono.
Kokonaismahdollisuuteen vaikuttavat edelleen monet muut tekijät. Niihin kuuluvat ikä, siemennesteen laatu, laboratoriossa tapahtuva hedelmöitys, alkionkehitys, kohdun limakalvo, siirtostrategia ja joskus yksinkertaisesti biologinen vaihtelu kierrosta toiseen.
Mitä arjessa hoidon aikana kannattaa huomioida
Arjessa yksinkertaiset säännöt auttavat enemmän kuin täydellisyyden tavoittelu. Pistä lääkkeet mahdollisimman säännöllisesti, pidä käynnit tarkasti, älä lisää uusia lääkkeitä omin päin ja suhtaudu varoitusmerkkeihin vakavasti. Stimulaation loppupuolella kova urheilu, hyppiminen tai voimakas keskivartalon rasitus eivät usein ole hyvä idea, koska munasarjat voivat olla suurentuneet.
- Juo riittävästi ja kuuntele kehoa ilman, että tulkitset jokaista pientä tuntemusta liikaa.
- Suunnittele matkat vain, jos kontrollit, triggeri ja päivystävä yhteys ovat edelleen realistisia.
- Kysy klinikalta konkreettisesti seksistä, liikunnasta, saunasta tai kipulääkkeistä sen sijaan, että luottaisit yleisiin netti-ohjeisiin.
- Kirjaa ylös, milloin mikäkin annos otettiin. Se vähentää virheitä ja helpottaa epäselvien tilanteiden selvittämistä.
PCOS ja munasarjojen stimulaatio: miksi suunnittelu on tässä erityisen tarkkaa
Kun kyseessä on PCOS, munasarjojen stimulaatio on hyvin yleinen mutta myös herkkä aihe. Ohjeissa letrotsoli asetetaan usein klomifeenin tai pelkän metformiinin edelle anovulatorisessa PCOS:ään liittyvässä lapsettomuudessa. Jos suun kautta otettavat vaihtoehdot eivät riitä, voidaan siirtyä gonadotropiineihin, mieluiten varovaisella aloitusannoksella ja tiiviillä seurannalla. WHO:n suositukset PCOS:ään liittyvään anovulaatioon
Samaan aikaan PCOS liittyy kohonneeseen ylivasteriskiin. Siksi aloitusannos, protokollan valinta, triggeri ja mahdollisesti myöhempi alkionsiirto ovat keskeisiä turvallisuuskeinoja. PCOS ei siis automaattisesti tarkoita huonompia mahdollisuuksia, mutta se vaatii usein erityisen huolellista ohjausta.
Myyttejä ja faktoja munasarjojen stimulaatiosta
- Myytti: Enemmän munasoluja on aina parempi. Fakta: Ratkaisevaa on, sopiiko vaste kierron tavoitteeseen ja henkilökohtaiseen riskiin.
- Myytti: Jos minulla on paljon sivuvaikutuksia, stimulaatio toimii erityisen hyvin. Fakta: Oireet kertovat hyvin vähän kierron todellisesta laadusta.
- Myytti: IUI:ssa pitäisi mielellään irrota useita follikkeleita. Fakta: Liian monet follikkelit voivat juuri IUI:ssa tehdä kierrosta lääketieteellisesti ongelmallisen.
- Myytti: Keskeytetty kierto tarkoittaa, että kaikki meni pieleen. Fakta: Usein keskeytys on tietoinen turvallisuuspäätös tai tärkeä oppi seuraavaa protokollaa varten.
- Myytti: Metformiini kuuluu aina automaattisesti PCOS-hoitoon. Fakta: Siitä voi olla hyötyä, mutta se ei ole vakio kaikissa tilanteissa eikä korvaa hyvää stimulaatiosuunnitelmaa.
- Myytti: Jos ultraääni näyttää hyvältä, raskaus on melkein varma. Fakta: Follikkelikasvun, munasolun laadun, hedelmöitymisen ja alkionkehityksen välissä on useita muita vaiheita.
Milloin kannattaa keskustella seuraavasta askeleesta?
Jos kierto ei johtanut tavoitteeseen, rauhallinen jälkikeskustelu kannattaa. Tärkeitä kysymyksiä ovat esimerkiksi: oliko annos sopiva, osuiko triggerin ajoitus oikein, oliko follikkeleita liikaa tai liian vähän, viittaako jokin toiseen hoitomenetelmään ja mitkä turvallisuusrajat pitäisi asettaa seuraavalle kierrolle.
Viimeistään toistuvien epäonnistumisten jälkeen samaa kiertoa ei pitäisi vain kopioida uudelleen. Silloin kyse on strategiasta eikä vain toistamisesta. Juuri siinä näkyy, ohjataanko hoitoa aidosti yksilöllisesti vai pelkästään standardin mukaan.
Yhteenveto
Hyvä munasarjojen stimulaatio ei ole suurten lukujen tavoittelua, vaan hallittu hoito, jolla on selkeä tavoite, tiivis seuranta ja rehellinen riskien punninta. Kun diagnoosi, protokolla, seuranta ja ylivasteen varasuunnitelma sopivat todella omaan tilanteeseen, stimulaatio voi olla mielekäs ja hyvin hallittava osa lapsettomuuspolkua.