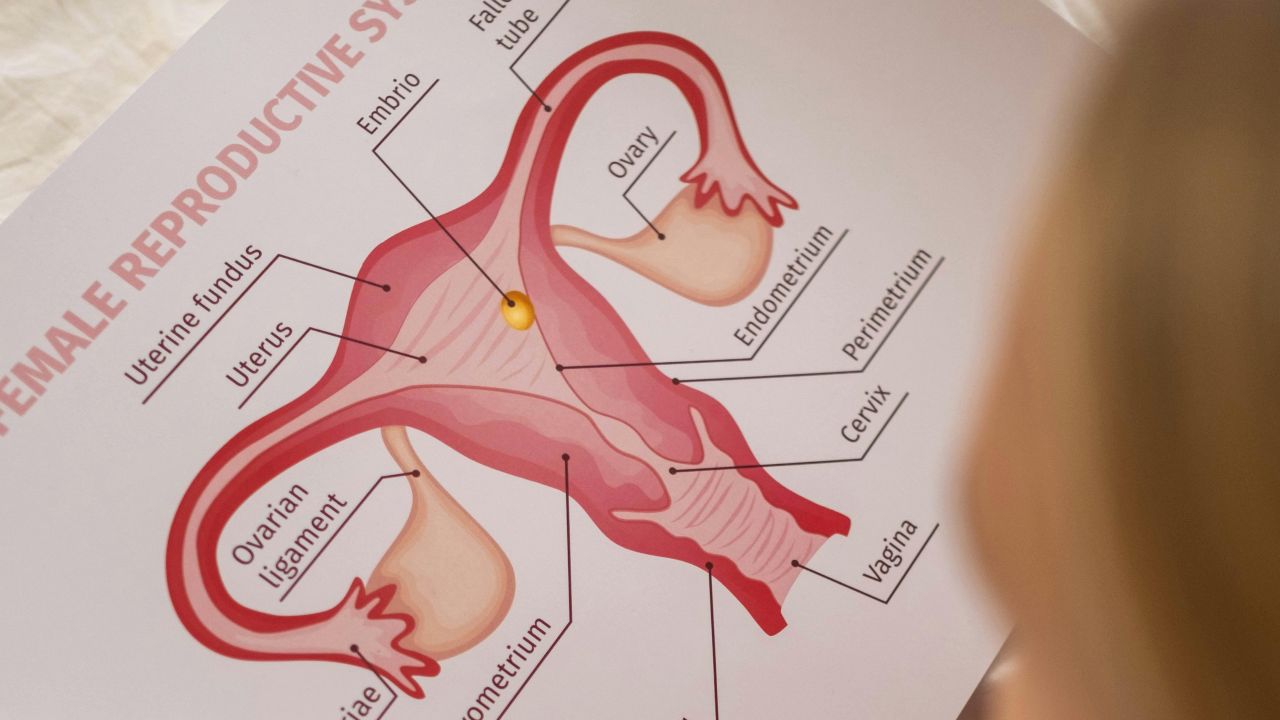
Чому ці три поняття так легко змішуються
У бажанні мати дитину все відбувається одночасно: цикл триває, день тесту наближається, показник вимірюється, надія залишається. Тому фертильність, ймовірність і надію в повсякденній мові часто сприймають як одне й те саме. Вони пов'язані, але не означають одного й того самого.
Людина, яка чекає на вагітність, зазвичай хоче чіткої відповіді. Однак тіло дає лише часткові відповіді. Хороший день овуляції, відповідний гормональний показник або сприятливий результат можуть покращити вихідну позицію, але не перетворюють шанс на обіцянку.
Що насправді означає фертильність з медичної точки зору
Фертильність - це не настрій і не здогадка, а біологічна здатність. ВООЗ описує безпліддя як захворювання репродуктивної системи, коли після 12 місяців або довше регулярного незахищеного статевого життя не настає клінічна вагітність. WHO: Multiple definitions of infertility
Медична сторона включає багато складових: овуляцію, якість яйцеклітин, сперматозоїди, маткові труби, матку, гормональний баланс і час. CDC підкреслює, що фертильність не залежить від одного лабораторного значення і що жоден окремий тест не передбачає фертильність ідеально. CDC: Reproductive health overview
Отже, фертильність - це радше ланцюг функцій, ніж одна цифра. Якщо одна ланка цього ланцюга слабшає, шанс може зменшитися. Якщо кілька ланок добре працюють разом, вихідна позиція краща, але навіть тоді це все ще біологічний процес із невизначеністю.
За якими ознаками видно кращу вихідну позицію
Багато людей шукають в інтернеті один знак, який усе пояснить. Це не так просто. Краща вихідна позиція частіше видна як сукупність кількох елементів: регулярні цикли, чітко підтверджувана овуляція, прохідні маткові труби, нормальна спермограма, відсутність серйозних гормональних порушень і медична історія без великих тривожних сигналів.
Це важливо, бо багато людей шукають щось на кшталт зеленого світла. У фертильності такого світла рідко буває. Є лише загальна картина, яка більше або менше підходить до твоєї ситуації. Саме ця загальна картина корисніша за один окремий показник.
З медичної точки зору фертильність проходить кілька етапів: овуляція, запліднення, транспорт і імплантація. Якщо один із цих етапів порушено, шанс падає. Якщо кілька етапів працюють, вихідна позиція краща, але ніколи не гарантована.
Чому ймовірність - це не обіцянка
Ймовірність - це статистичне поняття. Воно відповідає не на питання, чи вийде, а на питання, як часто щось зазвичай виходить у схожих умовах. У бажанні мати дитину це означає, що навіть за хорошої вихідної позиції цикл може завершитися без вагітності, а навіть за слабшої вихідної позиції вагітність усе одно може настати.
Саме тут часто виникає найбільша плутанина. Сприятливий момент, позитивний тест на овуляцію або хороший результат викликають цілком зрозумілу надію. Але надія - це ще не результат. Ймовірність завжди залишається співвідношенням між можливістю і неможливістю.
Проспективна когорта більш ніж 3600 жінок та їхніх партнерів показала, що вік у жінок і чоловіків пов'язаний із часом до настання вагітності та з ризиком викидня. У жінок від 35 років ризик викидня був вищим, і це стосувалося також чоловіків від 40 років. Дослідження показує, що фертильність - це не просто знімок моменту, а залежність від біологічних меж і часових вікон. PubMed: Age among women and men, time to pregnancy and risk of miscarriage
AMH, FSH і AFC: які показники часто отримують надто велику вагу
Коли люди шукають інформацію про власну фертильність, вони майже завжди доходять до AMH, FSH або кількості антральних фолікулів. Ці показники не марні. Вони допомагають оцінити оваріальний резерв і краще передбачити реакцію на стимуляцію. Але це не проста оцінка фертильності.
ASRM чітко пише, що маркери оваріального резерву корисні для оцінки кількості яйцеклітин або відповіді на стимуляцію, але як самостійний предиктор репродуктивної здатності вони працюють слабко. Іншими словами: низьке або високе значення не пояснює весь результат. ASRM: Testing and interpreting measures of ovarian reserve
ASRM також наголошує, що маркери оваріального резерву - це лише одна частина оцінки. Той, хто чіпляється за одне значення, легко втрачає з поля зору головне питання: як виглядає загальна картина?
Як правильно читати найчастіші сигнали
Багато людей застрягають не через брак інформації, а через те, що неправильно її зважують. Тому корисно читати звичні сигнали з правильною міркою.
- AMH говорить дещо про оваріальний резерв і про очікувану реакцію на стимуляцію.
- FSH і AFC доповнюють оцінку, але не замінюють цілісного аналізу.
- Регулярний цикл вказує на робочу регуляцію циклу, але не доводить шанс кожного окремого місяця.
- Позитивний тест на овуляцію показує фертильне вікно, а не подальший результат.
- Хороше відчуття має емоційну цінність, але з медичної точки зору це не знахідка.
- Вік залишається сильним загальним фактором, навіть коли окремі показники виглядають добре.
Той, хто правильно інтерпретує ці сигнали, менше здогадується і може чіткіше ухвалити наступне розумне рішення.
Надія - це окреме речення, а не лабораторний показник
Надія - це не гормон і не результат УЗД. Це внутрішнє рішення не переривати шлях одразу, хоча результат ще відкритий. Саме тому надія належить до бажання мати дитину, але не повинна робити вигляд, що вона вже є медичною певністю.
Це важливо, бо багато людей плутають надію з прогнозом. Тоді хороше відчуття читається як доказ або погане відчуття як передвістя. В обох випадках щось емоційне отримує завдання, яке може виконати тільки медицина.
У той самий час надія не є наївною. Вона може бути дуже тверезою. Можна знати, що шлях важкий, і все ж таки хотіти його пройти. Можна знати межі й усе одно не закриватися всередині. Саме це напруження робить бажання мати дитину таким людяним.
Чому хороші показники - не гарантія
Є багато моментів, коли все виглядає добре і все одно нічого не відбувається. Відповідна овуляція, хороший цикл, нормальне УЗД або корисний гормональний показник покращують вихідну позицію, але не вирішують усю систему. Між хорошою вихідною позицією та вагітністю все ще залишаються запліднення, розвиток, імплантація і тіло, яке повинно все це витримати.
Тому поширена помилка мислення - виводити впевнену надію з одного хорошого показника. AMH, кількість фолікулів або інші маркери можуть допомогти оцінити ситуацію. Але вони не є обіцянкою на конкретний місяць і тим більше не є обіцянкою конкретного життєвого результату.
CDC також наголошує, що фертильність змінюється з віком і що різні тести - це лише частини обстеження. Якщо результат одного місяця змішують із кінцевим результатом, від тіла вимагають більшої передбачуваності, ніж воно може дати. CDC: Reproductive health overview
Де ці три рівні зустрічаються в повсякденні
На практиці фертильність, ймовірність і надія найсильніше відчуваються тоді, коли голова вже рахує, а тіло ще чекає. Тоді починається двотижневе очікування, і маленьке відчуття швидко стає цілою історією. Наша стаття про двотижневе очікування добре підходить сюди, якщо хочеш краще зрозуміти саме цю фазу.
Поруч зі статистичним питанням може стояти і питання, чи хочеш ти взагалі йти далі цим шляхом. Не кожне бажання мати дитину - це лише питання циклу й часу. Іноді спочатку йдеться про базове рішення, чи хочеш ти взагалі продовжувати в цьому напрямку. Тоді краща стартова точка - Бажання мати дитину: так чи ні?.
Так виникає важлива різниця: медицина питає, наскільки щось імовірне. Емоція питає, чи можеш ти взагалі витримати цю невизначеність. Обидва запитання законні, але вони не взаємозамінні.
Коли в гру входить лікування
У лікуванні безпліддя ця різниця стає ще помітнішою. Стимуляція яєчників, тобто контрольована стимуляція яєчників, може покращити вихідну позицію, збільшити кількість зрілих фолікулів і зробити цикл більш керованим. Але й тоді результат залишається ймовірністю, а не автоматичною гарантією. Якщо хочеш глибше розібрати цю частину, допоможе стаття стимуляція яєчників.
Систематичний огляд пар із безпліддям показав, що шлях після лікування виглядає не однаково для всіх. Навіть коли лікування фертильності було успішним, повернення до ART для наступної дитини в різних дослідженнях становило лише близько 25-50 відсотків. За відмовою стояли не лише медичні, а й емоційні, фінансові та соціальні причини. PubMed: Family planning of infertile couples
Це важливе нагадування про те, що медичні можливості й реальні життєві рішення ніколи не є абсолютно одним і тим самим. Лікування може допомогти, не заповнюючи автоматично весь сімейний план. Надія й далі важлива, але їй не обов'язково залишати місце реальності.
Як відокремити емоційне очікування від медичної реальності
Найчистіший поділ зазвичай не абстрактний, а дуже практичний. Допомагає мислити трьома запитаннями: Що каже тіло? Що каже статистика? Що каже моє відчуття? Коли ці відповіді змішуються, орієнтація швидко перетворюється на тиск.
- Тіло каже, що зараз біологічно спостережуване.
- Статистика каже, як часто щось зазвичай вдається за подібних умов.
- Відчуття каже, наскільки ситуація зараз підтримує тебе або тисне на тебе.
Той, хто розділяє ці рівні, не стає холоднішим. Навпаки: легше зберігати надію, не перетворюючи її на медичне твердження.
Які питання справді варто поставити собі
Той, хто шукає ясний напрямок, часто не потребує нової статистики, а потребує кращих запитань. Найкорисніші запитання зазвичай ті, що переводять погляд із бажання впевненості на реальні наступні кроки.
- Моя овуляція дійсно підтверджена чи лише припускається?
- Як мій вік співвідноситься з моєю попередньою історією?
- Чи справді мої показники повні, чи це лише частина картини?
- До якого висновку дійшов би мій лікар або клініка на основі загальної картини?
- Чи хочу я зараз оцінити шанс, чи мені насправді потрібне рішення?
Ці питання часто допомагають більше, ніж чергова швидка перевірка симптомів або нова серія тестів. Вони не вимагають ідеального знання, але дають стабільніший напрямок.
Що означає реалістичний підхід у повсякденному житті
Реалістичний не означає сухий до безнадійності. Реалістичний означає: знати свою вихідну позицію, серйозно ставитися до цифр і водночас не закривати кожне відкрите питання одним показником. У це входить і свідоме обмеження очікувань. Якщо весь місяць звести до одного знаку, очікування стає важчим, ніж потрібно.
На практиці це може виглядати так: не тестувати щодня, інтерпретувати результати тільки в правильному часовому вікні, уникати непотрібної самодіагностики і в разі невизначеності питати медичний контекст, а не залишати місце фантазії. Тоді погляд залишається відкритим, не скочуючись у постійну напругу.
Якщо лікування вже триває або заплановане, чіткі кроки допомагають ще більше. Тоді менше важить, наскільки сильне якесь відчуття, і більше - що насправді говорить план. Саме тому важлива хороша орієнтація.
Коли має сенс медична оцінка
CDC рекомендує звертатися за медичною допомогою, якщо після 12 місяців регулярного незахищеного статевого життя вагітність не настала. Якщо людині 35 років або більше, оцінку часто рекомендують уже через 6 місяців. Раніша оцінка має сенс, якщо цикли дуже нерегулярні, якщо є відомі захворювання, такі як ендометріоз або PCOS, або якщо вже були викидні чи інші ознаки проблеми з фертильністю. CDC: Reproductive health overview
Це не драматичне повідомлення, а розумний спосіб прочитати ситуацію. Медична реальність стає важливою тоді, коли самої надії вже недостатньо, щоб зробити невизначеність зрозумілою.
Що не відповідає дійсності
- Не відповідає дійсності, що фертильність і вагітність - це одне й те саме.
- Не відповідає дійсності, що хороша вихідна позиція гарантує вагітність.
- Не відповідає дійсності, що надія може замінити діагноз.
- Не відповідає дійсності, що один хороший показник розповідає всю історію.
- Не відповідає дійсності, що лікування й успіх автоматично є одним і тим самим.
Висновок
Фертильність - це біологічна можливість. Ймовірність - це статистичний шанс. Надія - це емоційна сила, завдяки якій люди витримують невизначеність. Той, хто розділяє ці три рівні, не втрачає довіри, а отримує ясність. І саме ця ясність допомагає в бажанні мати дитину більше, ніж будь-яка штучна обіцянка.