Bu üç kavram neden bu kadar kolay birbirine karışıyor
Çocuk sahibi olma isteğinde her şey aynı anda olur: döngü sürer, test günü yaklaşır, bir değer ölçülür, umut kalır. Bu yüzden doğurganlık, olasılık ve umut günlük dilde çoğu zaman aynı şeymiş gibi ele alınır. Birbirleriyle bağlantılıdırlar, ama aynı değiller.
Gebelik bekleyen kişi genellikle net bir cevap ister. Ancak beden yalnızca kısmi cevaplar verir. İyi bir ovulasyon günü, uygun bir hormon değeri ya da olumlu bir bulgu başlangıç noktasını iyileştirebilir, ama bir şansı bir vaade dönüştürmez.
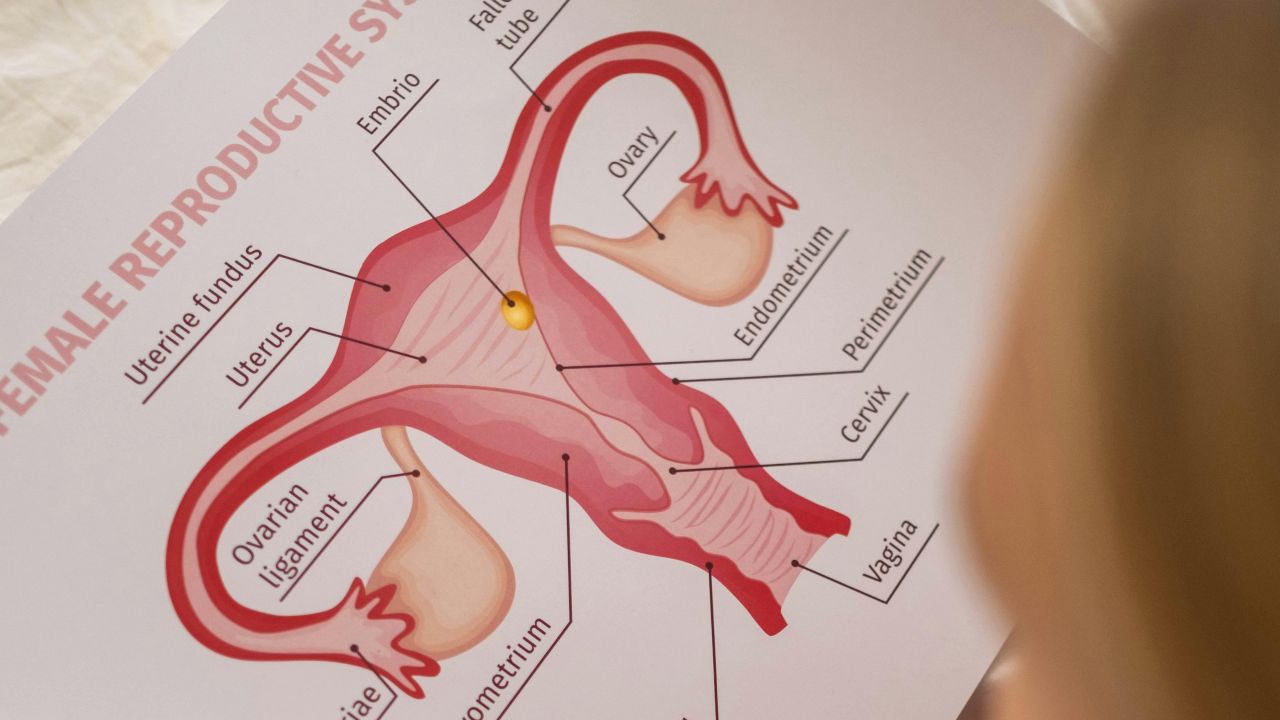
Doğurganlık tıbben gerçekten ne anlama gelir
Doğurganlık bir ruh hali ya da tahmin değildir; biyolojik bir kapasitedir. WHO, infertiliteyi üreme sisteminin bir hastalığı olarak tanımlar ve 12 ay veya daha uzun süre düzenli korunmasız cinsel ilişkiye rağmen klinik gebelik oluşmamasını bu kapsamda ele alır. WHO: Multiple definitions of infertility
Tıbbi taraf; ovulasyon, yumurta kalitesi, sperm, tüpler, rahim, hormon dengesi ve zamanı içerir. CDC, doğurganlığın tek bir laboratuvar değerine bağlı olmadığını ve hiçbir tekil testin doğurganlığı kusursuz biçimde öngöremediğini vurgular. CDC: Reproductive health overview
Doğurganlık bu nedenle tek bir sayıdan çok bir işlevler zinciridir. Zincirde bir halka zayıflarsa şans azalabilir. Birden fazla halka birlikte iyi çalışırsa başlangıç daha iyi olur, ama yine de bu, belirsizlik içeren biyolojik bir süreçtir.
Daha iyi bir başlangıç noktasını ne gösterir
Pek çok kişi internette her şeyi açıklayacak tek bir işaret arar. Bu o kadar basit değil. Daha iyi bir başlangıç noktası çoğunlukla birkaç unsurun birlikte oluşturduğu bir örüntü olarak görünür: düzenli döngüler, net biçimde saptanabilen ovulasyon, açık tüpler, normal spermiyogram, ciddi bir hormonal bozukluk olmaması ve büyük uyarı işaretleri içermeyen bir tıbbi geçmiş.
Bu önemli çünkü birçok kişi bir tür yeşil ışık arar. Doğurganlıkta böyle bir ışık nadiren vardır. Sadece durumuna daha iyi ya da daha kötü uyan bir bütün resim vardır. Asıl faydalı olan da tek bir değer değil, bu bütün resimdir.
Tıbben doğurganlık birkaç aşamadan geçer: ovulasyon, döllenme, taşınma ve implantasyon. Bu aşamalardan biri bozulursa şans düşer. Birkaç aşama birlikte iyi çalışırsa başlangıç daha iyidir, ama asla garanti değildir.
Neden olasılık bir vaat değildir?
Olasılık istatistiksel bir kavramdır. Bir şeyin olup olmayacağı sorusuna değil, benzer koşullarda ne sıklıkta başarılı olunduğu sorusuna cevap verir. Çocuk sahibi olma isteğinde bu, iyi bir başlangıç noktasında bile bir döngünün gebelikle sonuçlanmayabileceği, daha zayıf bir başlangıçta ise gebeliğin yine de oluşabileceği anlamına gelir.
En büyük kafa karışıklığı da burada doğar. Uygun bir zaman, pozitif bir ovulasyon testi ya da iyi bir bulgu haklı bir umut yaratır. Ama umut henüz sonuç değildir. Olasılık her zaman imkân ile imkânsızlık arasındaki bir ilişki olarak kalır.
3600'den fazla kadın ve partnerlerinden oluşan prospektif bir kohort, kadın ve erkek yaşının gebeliğe kadar geçen süre ve düşük riskiyle ilişkili olduğunu gösterdi. 35 yaş üstü kadınlarda düşük riski daha yüksekti; 40 yaş üstü erkeklerde de aynı durum söz konusuydu. Bu çalışma, doğurganlığın sadece bir anlık görüntü olmadığını, biyolojik sınırlar ve zaman pencerelerine bağlı olduğunu gösterir. PubMed: Age among women and men, time to pregnancy and risk of miscarriage
AMH, FSH ve AFC: hangi değerler çoğu zaman gereğinden fazla önem kazanır
İnsanlar kendi doğurganlıkları hakkında bilgi aradıklarında neredeyse her zaman AMH, FSH ya da antral folikül sayısına ulaşır. Bu değerler işe yaramaz değildir. Yumurtalık rezervini değerlendirmeye ve stimülasyona yanıtı daha iyi öngörmeye yardımcı olurlar. Ancak bunlar basit bir doğurganlık notu değildir.
ASRM, yumurtalık rezervi belirteçlerinin yumurta sayısını ya da stimülasyona yanıtı değerlendirmede yararlı olduğunu, ancak üreme kapasitesini tek başına öngörmede zayıf kaldığını açıkça belirtir. Başka bir deyişle: düşük ya da yüksek bir değer tüm sonucu açıklamaz. ASRM: Testing and interpreting measures of ovarian reserve
ASRM ayrıca yumurtalık rezervi belirteçlerinin değerlendirmenin yalnızca bir parçası olduğunu vurgular. Tek bir değere takılı kalan kişi asıl soruyu gözden kaçırabilir: bütün resim nasıl görünüyor?
En sık görülen işaretler nasıl doğru okunur
Birçok insan yeterli bilgiye sahip olmadığı için değil, bilgiyi yanlış tarttığı için takılır. Bu yüzden yaygın işaretleri doğru ölçüyle okumak yardımcı olur.
- AMH, yumurtalık rezervi ve stimülasyona beklenen yanıt hakkında bir şeyler söyler.
- FSH ve AFC değerlendirmeyi tamamlar, ama bütünsel yargının yerini almaz.
- Düzenli bir döngü, döngü düzeninin çalıştığını gösterir; fakat her ayın ayrı şansını kanıtlamaz.
- Pozitif ovulasyon testi, doğurgan pencereyi gösterir; sonraki sonucu değil.
- İyi hissetmek duygusal olarak değerlidir, ama tıbben bu bir bulgu değildir.
- Yaş, tek tek değerler iyi görünse bile güçlü bir genel faktör olarak kalır.
Bu işaretleri doğru yorumlayan kişi daha az tahmin yapar ve bir sonraki makul kararı daha net verebilir.
Umut ayrı bir cümledir, laboratuvar değeri değil
Umut ne bir hormon ne de bir ultrason bulgusudur. Sonuç hâlâ açıkken, bir yolu hemen bırakmama yönündeki iç karardır. Bu yüzden umut çocuk sahibi olma isteğinin bir parçasıdır; ama kendini tıbbi bir kesinlik gibi göstermemelidir.
Bu önemlidir, çünkü pek çok kişi umudu prognozla karıştırır. O zaman iyi bir his kanıt, kötü bir his ise işaret gibi okunur. Her iki durumda da duygusal bir şey, yalnızca tıbbın üstlenebileceği bir görevi yüklenmiş olur.
Aynı zamanda umut safça değildir. Çok gerçekçi olabilir. Bir yolun zor olduğunu bilip yine de o yolda ilerlemek isteyebilirsin. Sınırları bilip yine de içten içe kapanmayabilirsin. Çocuk sahibi olma isteğini bu kadar insani yapan da tam olarak bu gerilimdir.
İyi değerler neden garanti değildir
Her şeyin iyi göründüğü ve buna rağmen hiçbir şeyin olmadığı birçok an vardır. Uygun bir ovulasyon, iyi bir döngü, normal bir ultrason ya da kullanışlı bir hormon değeri başlangıç noktasını iyileştirir; ama tüm sistemi çözmez. İyi başlangıç ile gebelik arasında hâlâ döllenme, gelişim, implantasyon ve bütün bunları taşıması gereken bir beden vardır.
Bu yüzden tek bir iyi değerden kesin bir umut çıkarmak yaygın bir düşünce hatasıdır. AMH, folikül sayısı ya da başka belirteçler durumu değerlendirmeye yardımcı olabilir. Ama bunlar belirli bir ay için, hele ki belirli bir yaşam sonucu için vaat değildir.
CDC ayrıca doğurganlığın yaşla değiştiğini ve farklı testlerin yalnızca incelemenin parçaları olduğunu belirtir. Bir ayın sonucunu nihai sonuçla karıştırmak, bedenden verebileceğinden daha fazla öngörülebilirlik istemek demektir. CDC: Reproductive health overview
Bu üç düzey günlük hayatta nerede kesişir
Pratikte doğurganlık, olasılık ve umut en güçlü biçimde, zihin çoktan hesap yaparken bedenin hâlâ beklediği anda hissedilir. O zaman iki haftalık bekleyiş başlar ve küçük bir his hızla koca bir hikâyeye dönüşür. İki haftalık bekleyiş hakkındaki yazımız, tam da bu aşamayı daha iyi anlamak istiyorsan buna çok uygundur.
Bu istatistiksel sorunun yanında, bu yolu devam ettirmek isteyip istemediğin sorusu da durabilir. Çocuk sahibi olma isteği her zaman sadece döngü ve zamanlama meselesi değildir. Bazen önce, gerçekten bu yönde ilerlemek isteyip istemediğine dair temel bir karar gerekir. Bu durumda Çocuk sahibi olma isteği: evet mi hayır mı? daha iyi bir başlangıç noktasıdır.
Böylece önemli bir fark ortaya çıkar: tıp bir şeyin ne kadar olası olduğunu sorar. Duygu ise bu belirsizliği gerçekten taşıyıp taşıyamayacağını sorar. Her iki soru da meşrudur, fakat birbirinin yerine geçmez.
Tedavi devreye girdiğinde
Doğurganlık tedavisinde bu fark daha da görünür hale gelir. Yumurtalık stimülasyonu, yani yumurtalıkların kontrollü uyarılması, başlangıç noktasını iyileştirebilir, olgun folikül sayısını artırabilir ve döngüyü daha yönetilebilir hale getirebilir. Ama o zaman bile sonuç bir olasılık olarak kalır, otomatik bir kesinlik olmaz. Bu tedavi kısmını daha derinlemesine görmek istersen yumurtalık stimülasyonu yazısı yardımcı olur.
Kısırlık yaşayan çiftlerle ilgili sistematik bir derleme, tedaviden sonraki yolun herkes için aynı olmadığını gösterdi. Doğurganlık tedavileri başarılı olsa bile, bir sonraki çocuk için ART'ye geri dönüş farklı çalışmalarda yalnızca yaklaşık yüzde 25 ila 50 arasındaydı. Geri çekilmenin ardında yalnızca tıbbi değil, duygusal, mali ve sosyal nedenler de vardı. PubMed: Family planning of infertile couples
Bu, tıbbi olanaklarla gerçek yaşam kararlarının hiçbir zaman tam olarak aynı şey olmadığını hatırlatan önemli bir işarettir. Bir tedavi yardımcı olabilir; ama aile planının tamamını otomatik olarak doldurmaz. Umut hâlâ önemlidir, fakat gerçekliğin yerini terk etmek zorunda değildir.
Duygusal beklenti ile tıbbi gerçeklik nasıl ayrılır
En temiz ayrım genellikle soyut değil, çok pratiktir. Üç soruyla düşünmek yardımcı olur: Beden ne söylüyor? İstatistik ne söylüyor? Benim hissim ne söylüyor? Bu cevaplar karıştığında yönünü bulmak hızla baskıya dönüşür.
- Beden, şu anda biyolojik olarak gözlemlenebilen şeyi söyler.
- İstatistik, benzer koşullarda bir şeyin ne sıklıkta başarılı olduğunu söyler.
- His, durumun şu anda seni ne kadar taşıdığını ya da yorduğunu söyler.
Bu düzeyleri ayıran kişi daha soğuk olmaz. Aksine, umudu tıbbi bir iddiaya dönüştürmeden korumak daha kolay olur.
Gerçekte hangi soruları sormalısın
Net bir yön arayan kişi çoğu zaman yeni bir istatistiğe değil, daha iyi sorulara ihtiyaç duyar. En yararlı sorular genellikle güven arzusundan gerçek sonraki adımlara dikkat çeken sorulardır.
- Ovulasyonum gerçekten doğrulandı mı, yoksa sadece varsayılıyor mu?
- Yaşım geçmiş öykümle nasıl örtüşüyor?
- Elimdeki değerler gerçekten tam mı, yoksa tablonun yalnızca bir kısmı mı?
- Doktorum veya klinik bütün tablodan ne sonuç çıkarırdı?
- Şu anda bir şansı mı değerlendirmek istiyorum, yoksa aslında bir karara mı ihtiyacım var?
Bu sorular, bir sonraki hızlı semptom kontrolünden ya da yeni test serisinden çoğu zaman daha fazla yardımcı olur. Mükemmel bilgi gerektirmezler, ama daha sağlam bir yön verirler.
Günlük hayatta gerçekçi yaklaşım ne demek
Gerçekçi olmak umutsuzluğa kadar kuru olmak demek değildir. Gerçekçi olmak şudur: başlangıç noktasını bilmek, sayıları ciddiye almak ve yine de her açık soruyu tek bir değerle kapatmamak. Buna beklentileri bilinçli biçimde sınırlamak da dahildir. Eğer tüm ayı tek bir işarete indirgersen, bekleyiş gereğinden ağır hale gelir.
Pratikte bu, her gün test yapmamak, sonuçları yalnızca doğru zaman aralığında yorumlamak, gereksiz öz-tanılardan kaçınmak ve belirsizlikte hayal gücüne alan bırakmak yerine tıbbi çerçeveyi sormak anlamına gelebilir. Böylece bakış açık kalır, ama sürekli bir gerilime dönüşmez.
Tedavi sürüyorsa ya da planlanıyorsa, net adımlar daha da yardımcı olur. O zaman bir duygunun ne kadar güçlü hissettirdiğinden çok, planın gerçekte ne söylediği önem kazanır. İşte bu yüzden iyi bir yönlendirme gereklidir.
Ne zaman tıbbi değerlendirme gerekir?
CDC, 12 ay düzenli korunmasız cinsel ilişkiden sonra gebelik oluşmadıysa tıbbi yardım alınmasını önerir. Kişi 35 yaş veya üzerindeyse değerlendirme çoğu zaman 6 ay sonra bile önerilir. Döngüler çok düzensizse, endometriozis ya da PCOS gibi bilinen hastalıklar varsa veya daha önce düşükler ya da doğurganlık sorununa işaret eden başka belirtiler olduysa daha erken değerlendirme mantıklıdır. CDC: Reproductive health overview
Bu dramatik bir mesaj değil, durumu akıllıca okuma biçimidir. Tıbbi gerçeklik, yalnızca umut artık belirsizliği anlamlı biçimde çevirmeye yetmediğinde önemli hale gelir.
Doğru olmayan şeyler
- Doğurganlık ile gebelik aynı şey değildir.
- İyi bir başlangıç noktası gebeliği garanti etmez.
- Umut bir tanının yerini alamaz.
- Tek bir iyi değer tüm hikâyeyi anlatmaz.
- Tedavi ile başarı otomatik olarak aynı şey değildir.
Sonuç
Doğurganlık biyolojik bir olasılıktır. Olasılık istatistiksel bir şanstır. Umut ise insanların belirsizliği taşımasına yardım eden duygusal güçtür. Bu üç düzeyi ayıran kişi güveni kaybetmez, netlik kazanır. Ve tam da bu netlik, çocuk sahibi olma isteğinde herhangi bir yapay vaatten daha fazla yardımcı olur.