Waarom die drie begrippen zo makkelijk door elkaar lopen?
In de kinderwens gebeurt alles tegelijk: een cyclus loopt, een testdatum komt dichterbij, een waarde wordt gemeten, een hoop blijft overeind. Daarom worden vruchtbaarheid, waarschijnlijkheid en hoop in het dagelijks leven vaak behandeld alsof het hetzelfde is. Ze horen bij elkaar, maar betekenen iets anders.
Wie wacht op een zwangerschap, wil meestal een duidelijk antwoord. Het lichaam geeft echter alleen deelantwoorden. Een goede eisprongdag, een passende hormoonwaarde of een gunstige uitslag kan de uitgangspositie verbeteren, maar verandert geen kans in een belofte.
Wat vruchtbaarheid medisch eigenlijk betekent?
Vruchtbaarheid is geen stemming en geen aanname, maar een biologische capaciteit. De WHO beschrijft infertiliteit als een aandoening van het voortplantingssysteem waarbij na 12 maanden of langer van regelmatige onbeschermde seks geen klinische zwangerschap wordt bereikt. WHO: Multiple definitions of infertility
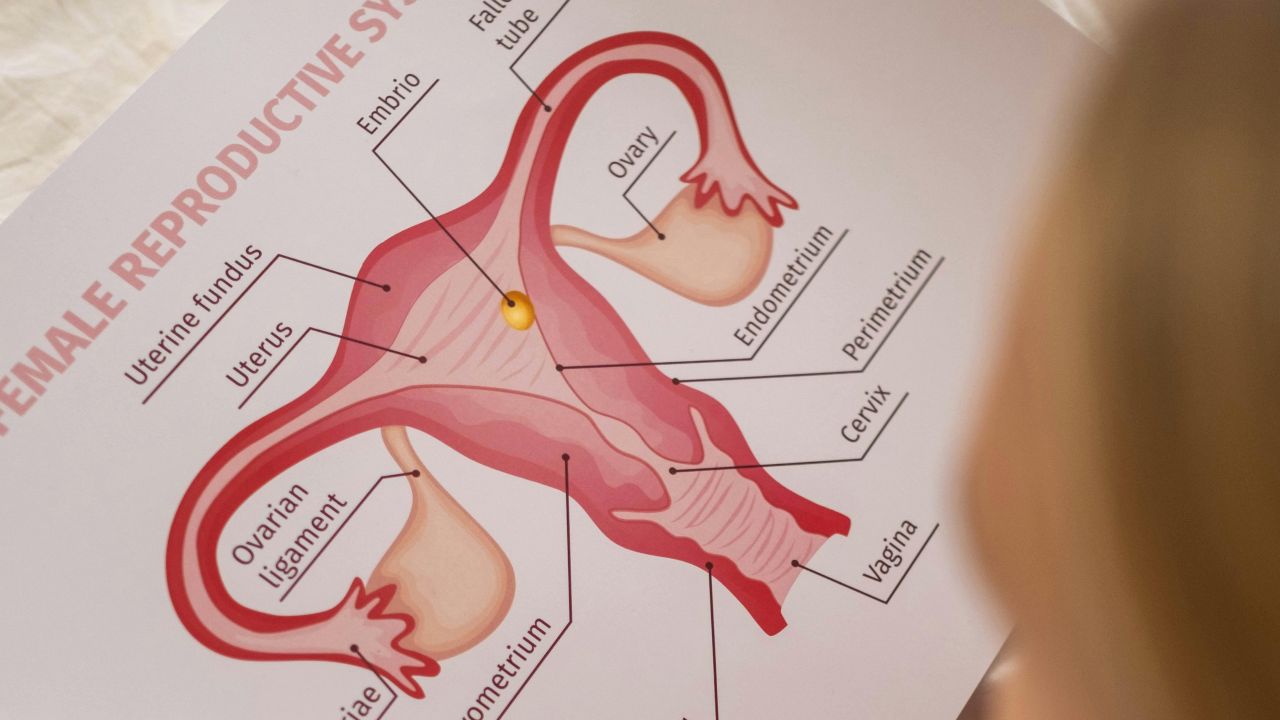
De medische kant bestaat uit veel bouwstenen: eisprong, eicelkwaliteit, zaadcellen, eileiders, baarmoeder, hormoonhuishouding en tijd. De CDC benadrukt dat vruchtbaarheid niet afhangt van één enkele laboratoriumwaarde en dat geen enkele test vruchtbaarheid perfect voorspelt. CDC: Reproductive health overview
Vruchtbaarheid is dus eerder een keten van functies dan één losse waarde. Als één schakel in die keten hapert, kan de kans kleiner worden. Als meerdere schakels goed samenwerken, wordt de uitgangspositie beter, maar zelfs dan blijft het een biologisch proces met onzekerheid.
Aan welke signalen je een betere uitgangspositie eerder herkent
Veel mensen zoeken online naar één teken dat alles verduidelijkt. Zo simpel is het niet. Een betere uitgangspositie zie je eerder als een patroon van meerdere bouwstenen: regelmatige cycli, een duidelijk aantoonbare eisprong, open eileiders, een normaal spermiogram, geen zware hormonale afwijking en een medische voorgeschiedenis zonder grote waarschuwingssignalen.
Dat is belangrijk, omdat veel mensen op zoek zijn naar een soort groen stoplicht. Dat bestaat in de vruchtbaarheid zelden. Er is alleen een totaalbeeld dat beter of minder goed past bij jouw situatie. Juist dat totaalbeeld is nuttiger dan één losse waarde.
Medisch verloopt vruchtbaarheid via meerdere stappen: eisprong, bevruchting, transport en innesteling. Als een van die stappen verstoord is, daalt de kans. Als meerdere stappen goed verlopen, is de uitgangspositie beter, maar nooit gegarandeerd.
Waarom waarschijnlijkheid geen belofte is?
Waarschijnlijkheid is een statistisch begrip. Het beantwoordt niet de vraag of het lukt, maar hoe vaak iets onder vergelijkbare omstandigheden doorgaans lukt. In de kinderwens betekent dat: zelfs bij een goede uitgangspositie kan een cyclus zonder zwangerschap eindigen, en zelfs bij een zwakkere uitgangspositie kan een zwangerschap toch ontstaan.
Juist hier ontstaat vaak de grootste verwarring. Een gunstig moment, een positieve ovulatietest of een goede uitslag geven terecht hoop. Maar hoop is nog geen resultaat. Een waarschijnlijkheid blijft altijd een verhouding tussen mogelijkheid en niet-mogelijkheid.
Een prospectieve cohortstudie met meer dan 3600 vrouwen en hun partners liet zien dat leeftijd bij vrouwen en mannen samenhangt met de tijd tot zwangerschap en met het risico op een miskraam. Vrouwen vanaf 35 jaar hadden een hoger miskraamrisico, en mannen vanaf 40 jaar ook. De studie maakt daarmee zichtbaar dat vruchtbaarheid niet alleen een momentopname is, maar afhangt van biologische grenzen en tijdsvensters. PubMed: Age among women and men, time to pregnancy and risk of miscarriage
AMH, FSH en AFC: welke waarden vaak te veel gewicht krijgen
Wie online zoekt op vruchtbaarheid, komt bijna altijd uit bij AMH, FSH of de antrale follikelcount. Die waarden zijn niet nutteloos. Ze helpen om de eierstokreserve in te schatten en om beter te voorspellen hoe je op stimulatie reageert. Maar ze zijn geen simpel vruchtbaarheidscijfer.
De ASRM schrijft duidelijk dat markers van de ovariële reserve bruikbaar zijn om het aantal eicellen of de respons op stimulatie in te schatten, maar als zelfstandige voorspeller van de voortplantingskans slecht presteren. Anders gezegd: een lage of hoge waarde verklaart niet het hele resultaat. ASRM: Testing and interpreting measures of ovarian reserve
Ook de ASRM benadrukt dat markers van de ovariële reserve slechts een deel van de beoordeling zijn. Wie zich vastbijt in één waarde, mist snel de echte vraag: hoe ziet het totaalbeeld eruit?
Hoe je de meest voorkomende signalen goed leest?
Veel mensen lopen niet vast op te weinig informatie, maar op de verkeerde weging. Daarom helpt het om de bekende signalen met de juiste maatstaf te lezen.
- AMH zegt iets over de eierstokreserve en over de te verwachten reactie op stimulatie.
- FSH en AFC vullen de beoordeling aan, maar vervangen geen totaaloordeel.
- Een regelmatige cyclus wijst op een functionerende cyclusregulatie, maar bewijst niet elke individuele kans van die maand.
- Een positieve ovulatietest laat het vruchtbare venster zien, niet het latere resultaat.
- Een goed gevoel is emotioneel waardevol, maar medisch gezien geen bevinding.
- Leeftijd blijft een sterke totaalfactor, ook als afzonderlijke waarden er prima uitzien.
Wie deze signalen goed duidt, hoeft minder te gissen en kan de volgende zinvolle beslissing duidelijker nemen.
Hoop is een eigen zin, geen laboratoriumwaarde
Hoop is noch een hormoon, noch een echo-uitslag. Het is de innerlijke keuze om een weg niet meteen af te breken, terwijl de uitkomst nog open is. Daarom hoort hoop bij de kinderwens, maar ze mag niet doen alsof ze al een medische zekerheid is.
Dat is belangrijk, omdat veel mensen hoop met prognose verwarren. Dan wordt een goed gevoel als bewijs gelezen of een slecht gevoel als voorbode. Beide keren krijgt iets emotioneels een taak die alleen de geneeskunde kan vervullen.
Tegelijk is hoop niet naïef. Ze kan heel nuchter zijn. Je kunt weten dat een weg moeilijk is en hem toch willen bewandelen. Je kunt de grenzen kennen en toch niet van binnen afhaken. Juist die spanning maakt een kinderwens zo menselijk.
Waarom goede waarden geen garantie zijn?
Er zijn veel momenten waarop alles er goed uitziet en er toch niets gebeurt. Een passende eisprong, een goede cyclus, een normale echo of een bruikbare hormoonwaarde verbeteren de uitgangspositie, maar ze lossen het hele systeem niet op. Tussen een goede uitgangspositie en een zwangerschap liggen nog bevruchting, ontwikkeling, innesteling en een lichaam dat dat alles moet dragen.
Daarom is het een veelgemaakte denkfout om uit één goede waarde een zekere hoop af te leiden. AMH, follikelgetal of andere markers kunnen helpen om de situatie in te schatten. Maar ze zijn geen belofte voor een bepaalde maand en al helemaal niet voor een bepaalde levensuitkomst.
De CDC wijst er bovendien op dat vruchtbaarheid verandert met de leeftijd en dat verschillende testen slechts bouwstenen van de diagnostiek zijn. Wie de uitslag van één maand verwart met het eindresultaat, vraagt van het lichaam meer voorspelbaarheid dan het kan geven. CDC: Reproductive health overview
Waar de drie lagen in het dagelijks leven samenkomen?
In de praktijk voel je vruchtbaarheid, waarschijnlijkheid en hoop vaak het sterkst op het moment dat je hoofd al rekent en je lijf nog wacht. Dan begint de twee weken wachttijd, en een klein trekgevoel wordt al snel een heel verhaal. Ons artikel over de twee weken wachttijd past daar goed bij als je juist die fase beter wilt begrijpen.
Ook de vraag of je deze weg überhaupt verder wilt gaan, kan naast de statistische vraag bestaan. Niet iedere kinderwens is alleen een kwestie van cyclus en timing. Soms gaat het eerst om de fundamentele beslissing of je überhaupt in deze richting verder wilt. Daarvoor is Kinderwens: ja of nee? de betere oriëntatie.
Zo ontstaat een belangrijk verschil: de geneeskunde vraagt hoe waarschijnlijk iets is. Emotie vraagt of je die onzekerheid überhaupt wilt dragen. Beide vragen zijn legitiem, maar ze zijn niet inwisselbaar.
Wanneer behandeling erbij komt?
In een fertiliteitsbehandeling wordt dat onderscheid nog zichtbaarder. Ovariële stimulatie, dus het gecontroleerd stimuleren van de eierstokken, kan de uitgangspositie verbeteren, het aantal rijpe follikels vergroten en de cyclus beter stuurbaar maken. Maar ook daar blijft het resultaat een waarschijnlijkheid, geen automatisme. Als je dit behandelingsdeel verder wilt uitdiepen, helpt het artikel Ovariële stimulatie.
Een systematische review bij infertiele stellen liet zien dat het traject na een behandeling niet voor iedereen hetzelfde verderloopt. Zelfs wanneer fertiliteitsbehandelingen succesvol waren, lag het terugkeerpercentage naar ART voor een volgend kind in verschillende studies slechts rond de 25 tot 50 procent. Achter het afhaken zaten niet alleen medische, maar ook emotionele, financiële en sociale redenen. PubMed: Family planning of infertile couples
Dat is een belangrijke herinnering dat medische mogelijkheden en echte levenskeuzes nooit precies hetzelfde zijn. Een behandeling kan helpen zonder automatisch het hele gezinsplan in te vullen. Hoop blijft daarbij belangrijk, maar hoeft de plaats van de realiteit niet te verlaten.
Hoe je emotionele verwachting en medische realiteit uit elkaar houdt?
De schoonste scheiding is vaak niet abstract, maar juist heel praktisch. Het helpt om in drie vragen te denken: Wat zegt het lichaam? Wat zegt de statistiek? Wat zegt mijn gevoel? Als die drie antwoorden door elkaar gaan lopen, wordt oriëntatie al snel druk.
- Het lichaam zegt wat er nu biologisch waarneembaar is.
- De statistiek zegt hoe vaak iets onder vergelijkbare omstandigheden lukt.
- Het gevoel zegt hoe sterk de situatie je nu draagt of belast.
Wie deze lagen van elkaar scheidt, wordt niet kouder. Integendeel: dan wordt het juist makkelijker om hoop vast te houden zonder er een medische bewering van te maken.
Welke vragen je jezelf in de praktijk echt moet stellen?
Wie een duidelijke richting zoekt, heeft vaak geen nieuwe statistiek nodig maar betere vragen. De nuttigste vragen zijn meestal de vragen die de blik verleggen van de wens naar zekerheid naar de echte volgende stappen.
- Is mijn eisprong echt bevestigd of alleen vermoed?
- Hoe past mijn leeftijd bij mijn voorgeschiedenis?
- Zijn de waarden die ik heb echt volledig of slechts een deel van het plaatje?
- Wat zou mijn arts of artsenpraktijk uit het totaalbeeld afleiden?
- Wil ik op dit moment een kans inschatten, of heb ik eigenlijk een beslissing nodig?
Deze vragen helpen lezers vaak verder dan de volgende snelle symptoomcheck of de volgende testreeks. Ze dwingen niet tot perfect weten, maar ze geven wel een stevigere richting.
Wat een realistische omgang in het dagelijks leven betekent?
Realistisch betekent niet nuchter tot aan de troosteloosheid. Realistisch betekent: je uitgangspositie kennen, cijfers serieus nemen en toch niet elke open vraag met één getal dichtschuiven. Daar hoort ook bij dat je verwachtingen bewust begrenst. Wie de hele maand reduceert tot één teken, maakt de wachttijd zwaarder dan nodig is.
In de praktijk kan dat er zo uitzien: niet elke dag testen, resultaten pas binnen het juiste tijdsvenster duiden, onnodige zelfdiagnose vermijden en bij onzekerheid liever de medische context vragen dan de fantasie. Zo blijft je blik open zonder in voortdurende spanning te schieten.
Als er een behandeling loopt of gepland staat, helpen duidelijke stappen nog meer. Dan telt minder hoe sterk een gevoel voelt, en meer wat het plan voorschrijft. Precies daarvoor is goede begeleiding bedoeld.
Wanneer medische duiding zinvol wordt?
De CDC adviseert om medische hulp te zoeken wanneer na 12 maanden regelmatig onbeschermde seks geen zwangerschap is ontstaan. Als de betrokken persoon 35 jaar of ouder is, wordt vaak al na 6 maanden een evaluatie geadviseerd. Eerder is zo'n evaluatie zinvol bij zeer onregelmatige cycli, bekende aandoeningen zoals endometriose of PCOS, of wanneer er al miskramen of andere aanwijzingen voor een vruchtbaarheidsprobleem waren. CDC: Reproductive health overview
Dat is geen dramatische boodschap, maar een verstandige duiding. Medische realiteit wordt belangrijk op het moment dat hoop alleen niet meer genoeg is om onzekerheid zinvol te vertalen.
Wat niet klopt?
- Het klopt niet dat vruchtbaarheid en zwangerschap hetzelfde zijn.
- Het klopt niet dat een goede uitgangspositie een zwangerschap garandeert.
- Het klopt niet dat hoop een diagnose kan vervangen.
- Het klopt niet dat één goede waarde het hele verhaal vertelt.
- Het klopt niet dat behandeling en succes automatisch hetzelfde zijn.
Conclusie
Vruchtbaarheid is de biologische mogelijkheid. Waarschijnlijkheid is de statistische kans. Hoop is de emotionele kracht waarmee mensen deze onzekerheid volhouden. Wie die drie lagen uit elkaar houdt, verliest de hoop niet maar wint aan helderheid. Juist die helderheid helpt in de kinderwens meer dan welke kunstmatige belofte ook.