Het belangrijkste in 30 seconden
- Bij een vermoeden van zwangerschap met eenzijdige onderbuikpijn of bloedverlies is snelle beoordeling verstandig.
- Duizeligheid, flauwvallen, schouderpijn, hevige pijn of veel bloedverlies zijn spoedsignalen.
- De diagnose ontstaat vaak uit het geheel en het verloop: klachten, echo en hCG in de tijd.
- Afhankelijk van de situatie zijn er drie opties: afwachten, medicatie of een operatie.
- Na behandeling zijn controles nodig totdat hCG weer nul is.
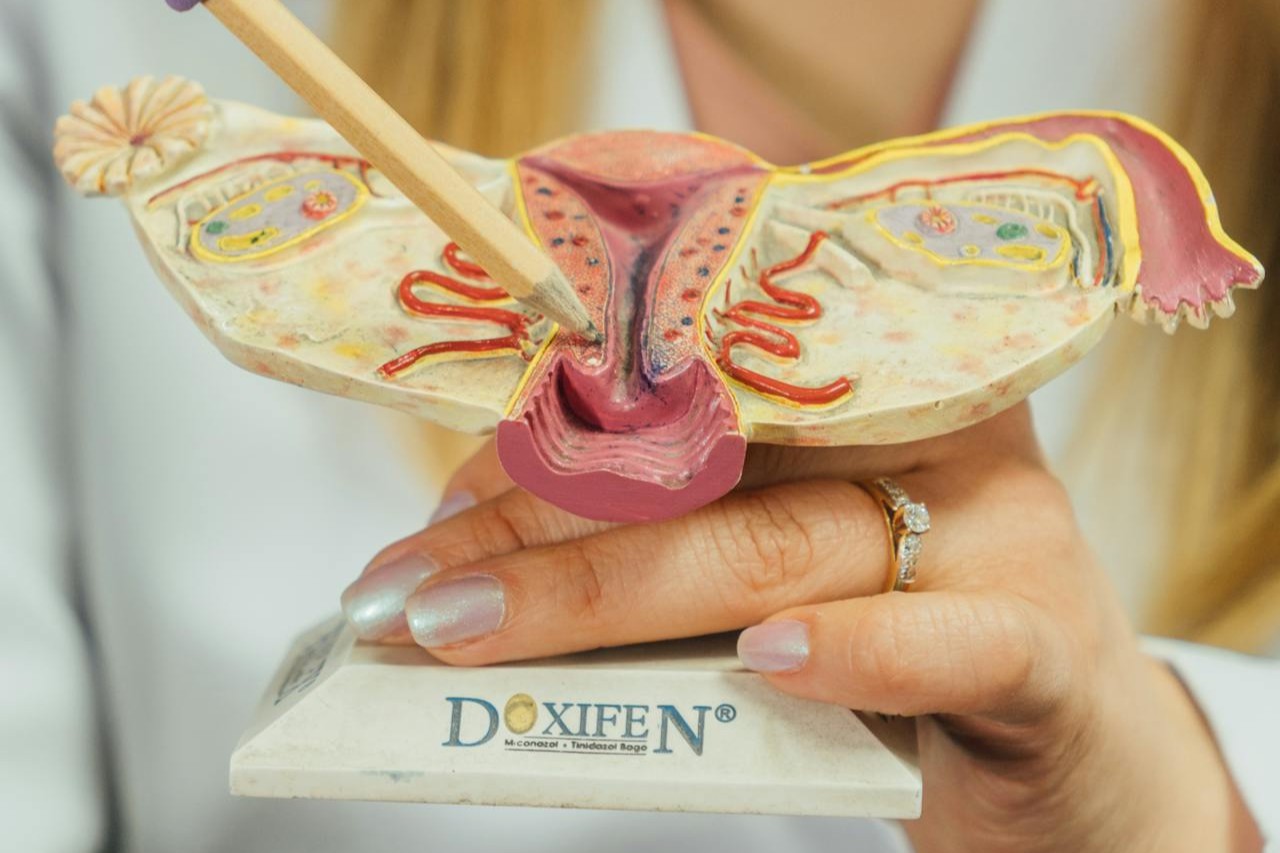
Wat is een buitenbaarmoederlijke zwangerschap in de eileider?
Bij een buitenbaarmoederlijke zwangerschap nestelt de bevruchte eicel zich niet in de baarmoeder maar daarbuiten. In ongeveer 95 procent van de gevallen zit de innesteling in de eileider. PubMed: Tubal Ectopic Pregnancy Review
Medisch gezien valt dit onder de groep extra-uteriene zwangerschappen. Zeldzamer kan een zwangerschap zich ook innestelen op de eierstok, in de baarmoederhals, in een keizersnede-litteken of in de buikholte. Het principe is hetzelfde: het is niet de plek waar een zwangerschap veilig kan doorgroeien.
Waarom ontstaat het?
Normaal wordt de bevruchte eicel via de eileider naar de baarmoeder vervoerd. Als dit transport verstoord is, kan innesteling in de eileider plaatsvinden. Vaak is er niet één oorzaak, maar een combinatie van factoren die de kans vergroot.
Typische risicofactoren zijn:
- eerder een buitenbaarmoederlijke zwangerschap
- bekkenontsteking of eerdere infecties, vooral als de eileiders betrokken waren
- operaties aan de eileider of in de buik met verklevingen
- endometriose
- roken
- geassisteerde voortplanting, vaak door onderliggende factoren en omdat er vroeg vaker gecontroleerd wordt
Belangrijk: een buitenbaarmoederlijke zwangerschap kan ook voorkomen zonder duidelijke risicofactoren. Dat is niet zeldzaam en zegt niets over schuld.
Als er ondanks anticonceptie toch een zwangerschap ontstaat, is een vroege controle extra zinvol. Het gaat niet om schuld, maar om veiligheid.
Hoe vaak komt het voor?
Afhankelijk van land en databron ligt het aandeel extra-uteriene zwangerschappen vaak rond één tot twee procent van alle zwangerschappen. PubMed: Tubal Ectopic Pregnancy Review
Het is klinisch belangrijk omdat een onbehandeld verloop kan leiden tot inwendige bloedingen. Met vroege diagnostiek zijn ernstige complicaties tegenwoordig duidelijk minder vaak.
Symptomen: wat vaak voorkomt en wat een spoedsituatie kan zijn
In het begin kan een buitenbaarmoederlijke zwangerschap nauwelijks klachten geven. Als er klachten zijn, zijn ze vaak niet specifiek. Daarom telt het totaalbeeld: zwangerschapstest, verloop, echo en klachten.
Het is ook belangrijk om andere oorzaken in de vroege zwangerschap mee te nemen, bijvoorbeeld een miskraam of een biochemische zwangerschap.
Veelvoorkomende alarmsignalen
- onderbuikpijn, vaak aan één kant, soms toenemend
- spotting of bloedverlies buiten de verwachte menstruatie
- drukgevoel in het bekken, een algemeen ziek gevoel
Spoedsignalen
- hevige pijn, plots toenemende pijn of zeer eenzijdige pijn
- duizeligheid, zwakte, flauwvallen of circulatieproblemen
- schouderpijn aan de schoudertop samen met buikpijn of duizeligheid
- veel bloedverlies
- benauwdheid of duidelijk ziek zijn
Als er spoedsignalen zijn, is het juist om direct medische hulp te zoeken. Liever één keer te vroeg dan te laat.
Diagnostiek: waarom er vaak meerdere afspraken nodig zijn
Veel mensen hopen na één afspraak op een duidelijk antwoord. In zeer vroege weken is dat niet altijd mogelijk. Een zwangerschap kan bijvoorbeeld nog te klein zijn om betrouwbaar zichtbaar te zijn op de echo, terwijl een test al positief is. Dan is het verloop doorslaggevend.
Meestal gaat het om drie bouwstenen:
- klachten en circulatie: stabiel of instabiel?
- transvaginale echo: is er een zwangerschap in de baarmoeder of is er een verdachte bevinding bij de eileider?
- hCG in de tijd: niet één getal, maar de dynamiek over 48 uur en langer
Als er op de echo nog niets zeker te zien is, spreken artsen vaak van een zwangerschap met onduidelijke locatie. Dat betekent niet dat er iets gemist is, maar dat een zekere duiding pas mogelijk is met controles. Deze samenvatting geeft een praktisch overzicht van beta-hCG-dynamiek. PubMed: beta-hCG dynamics review
Wat gebeurt er tijdens de beoordeling in de praktijk?
In de praktijk wordt vaak eerst de urgentie bepaald. Als de situatie stabiel is, volgt een gestructureerde diagnostiek. Bij instabiliteit of hevige pijn gaat veiligheid vóór afwachten.
- gesprek over klachten, bloedverlies, pijn en risicofactoren
- echo, meestal transvaginaal
- bloedonderzoek, vaak inclusief hCG en soms herhaling na 48 uur
- controleplan: datum, tijd en duidelijke criteria om eerder terug te komen
Als u na een afspraak onzeker blijft, vraag dan om twee zinnen: wat is de meest waarschijnlijke verklaring en wat is het gevaarlijkste scenario dat zeker uitgesloten moet worden?
Begrippen die u in verslagen kunt tegenkomen
- zwangerschap met onduidelijke locatie: test positief, maar op echo nog geen zekere locatie
- adnex-afwijking: bevinding naast de baarmoeder, inclusief eileider en eierstok
- vrij vocht: vocht in de buik dat afhankelijk van hoeveelheid en situatie belangrijk kan zijn
- hCG-verloop: verandering van het zwangerschapshormoon in de tijd, niet één getal
Deze termen zijn geen diagnose op zichzelf, maar bouwstenen. De interpretatie ontstaat uit de combinatie en het verloop.
Behandeling: afwachten, medicatie of operatie
Welke behandeling past, hangt vooral af van twee vragen: bent u stabiel en hoe zeker is de diagnose? Daarbij komen echo, hCG-verloop, pijn en uw situatie. Er is niet één standaardoplossing voor iedereen.
Afwachten met controles
In zeer vroege, stabiele situaties kan hCG soms vanzelf dalen. Dit is alleen een optie als betrouwbare controles mogelijk zijn en er geen alarmsignalen zijn. Zonder controles is afwachten niet veilig.
Als er wordt afgewacht, draait het niet om doorzetten maar om organisatie. U heeft een vast controleplan nodig en duidelijke instructies bij welke symptomen u meteen gezien moet worden.
Medicatie met methotrexaat
Methotrexaat kan worden gebruikt bij stabiele situaties zonder scheur. Duidelijke selectiecriteria en een follow-upplan met herhaalde hCG-controles zijn essentieel. Als follow-up niet betrouwbaar kan, is deze optie vaak niet passend. PubMed: Tubal Ectopic Pregnancy Review
Na methotrexaat is een plan voor de komende tijd belangrijk, bijvoorbeeld over controles, symptomen die beoordeeld moeten worden en zwangerschapsplanning. Dit wordt individueel afgesproken.
Operatieve behandeling
Een operatie is nodig bij verdenking op een ruptuur, bij spoedsignalen, bij instabiel verloop of als andere opties niet passen. Afhankelijk van de bevindingen kan de eileider behouden blijven of wordt een deel of de hele eileider verwijderd. Wat in uw situatie past, hangt af van de bevindingen, voorgeschiedenis en kinderwens.
Veel ingrepen zijn minimaal invasief. In spoedsituaties staat echter niet de techniek, maar snelle bloedingcontrole voorop.
Nazorg: wat daarna echt telt
Welke behandeling ook is gekozen, het verloop is pas afgerond als hCG weer nul is en er geen alarmsignalen zijn. Als u naar huis gaat, hoort u een duidelijk plan te hebben: wanneer is de volgende controle en bij welke klachten moet u direct terugkomen?
Typische redenen om meteen contact op te nemen zijn toenemende pijn, koorts, circulatieproblemen of bloedverlies dat u als hevig ervaart.
Vraag ook actief naar punten die in uw situatie relevant kunnen zijn, bijvoorbeeld uw rhesusfactor en of profylaxe wordt geadviseerd.
Mythen en feiten
- Mythe: een buitenbaarmoederlijke zwangerschap merk je altijd meteen door hevige pijn. Feit: in het begin kunnen er nauwelijks klachten zijn. Alarmsignalen moeten wel serieus genomen worden en beoordeeld.
- Mythe: als er niets te zien is op de echo, is alles goed. Feit: in vroege weken kan het te vroeg zijn. Dan is het verloop met klachten, echo en hCG bepalend.
- Mythe: bloedverlies betekent automatisch miskraam. Feit: bloedverlies kan verschillende oorzaken hebben. De context is belangrijk, omdat een buitenbaarmoederlijke zwangerschap er ook achter kan zitten.
- Mythe: methotrexaat is één keer en dan is het klaar. Feit: de nazorg met controles en een duidelijk plan bij welke klachten u direct gezien moet worden is cruciaal.
- Mythe: na een buitenbaarmoederlijke zwangerschap kun je niet meer zwanger worden. Feit: veel mensen worden daarna opnieuw zwanger, vaak met vroegere controles om de locatie snel te bevestigen.
De mentale kant is geen bijzaak
Voor veel mensen is een buitenbaarmoederlijke zwangerschap niet alleen een medisch event, maar ook een verlies en een schok. Angst bij een volgende zwangerschap, piekeren over oorzaken en het gevoel controle kwijt te zijn komen vaak voor.
Als u merkt dat u niet tot rust komt, slecht slaapt of zich langdurig overbelast voelt, kan ondersteuning helpen. Een nagesprek kan ook medisch nuttig zijn omdat het het verloop uitlegt en een plan voor een volgende vroege zwangerschap vastlegt.
Hoe verder met een kinderwens?
Veel mensen worden na een buitenbaarmoederlijke zwangerschap opnieuw zwanger. Omdat het risico op herhaling hoger is, wordt een nieuwe zwangerschap vaak eerder gecontroleerd om de locatie snel te bevestigen.
Ook als een kinderwens niet meteen op de voorgrond staat, kan het helpen om rustig te bespreken welke factoren mogelijk meespeelden en of er een plan is dat de volgende keer meer zekerheid geeft.
Conclusie
Een buitenbaarmoederlijke zwangerschap is medisch goed te verklaren, maar in het dagelijks leven vaak verwarrend en belastend. Goede diagnostiek bestaat uit het verloop en de combinatie van bevindingen. Doorslaggevend zijn alarmsignalen, vroege beoordeling en een duidelijk nazorgplan. Als u twijfelt, is overleggen geen overreactie, maar een verstandige stap.