Das Wichtigste in 30 Sekunden
- Bei Verdacht auf Schwangerschaft und einseitigen Unterbauchschmerzen oder Blutung ist eine zeitnahe Abklärung sinnvoll.
- Schwindel, Ohnmacht, Schulterschmerz, starke Schmerzen oder starke Blutung sind Notfallzeichen.
- Die Diagnose entsteht meist aus Verlauf und Kombination: Beschwerden, Ultraschall und hCG im Verlauf.
- Je nach Befund gibt es drei Wege: abwarten, Medikamente oder Operation.
- Nach Behandlung sind Verlaufskontrollen wichtig, bis das hCG wieder auf Null ist.
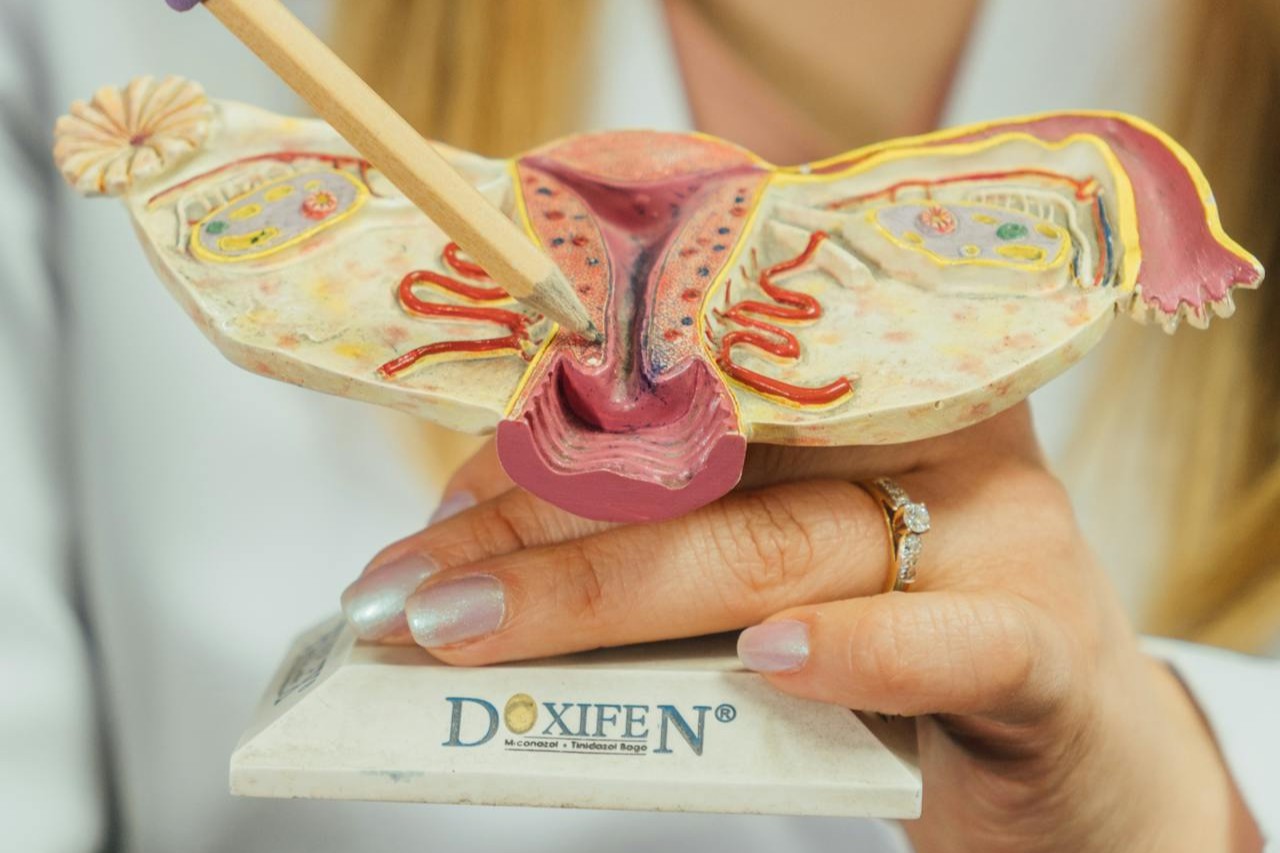
Was ist eine Eileiterschwangerschaft?
Bei einer Eileiterschwangerschaft nistet sich die befruchtete Eizelle nicht in der Gebärmutter ein, sondern ausserhalb. In etwa 95 Prozent der Fälle liegt die Einnistung im Eileiter. PubMed: Tubal Ectopic Pregnancy Review
Medizinisch gehört das zur Gruppe der extrauterinen Schwangerschaften. Seltener kann eine Schwangerschaft auch am Eierstock, am Gebärmutterhals, in einer Kaiserschnittnarbe oder in der Bauchhöhle liegen. Das Prinzip ist gleich: Es ist nicht der Ort, an dem eine Schwangerschaft sicher weiterwachsen kann.
Warum entsteht sie?
Normalerweise wird die befruchtete Eizelle durch den Eileiter in die Gebärmutter transportiert. Wenn dieser Transport gestört ist, kann es zur Einnistung im Eileiter kommen. Oft gibt es keinen einzelnen Auslöser, sondern mehrere Faktoren, die zusammen die Wahrscheinlichkeit erhöhen.
Typische Risikofaktoren sind:
- frühere Eileiterschwangerschaft
- Entzündungen im Beckenbereich oder frühere Infektionen, besonders wenn Eileiter betroffen waren
- Operationen am Eileiter oder im Bauchraum mit Verwachsungen
- Endometriose
- Rauchen
- assistierte Reproduktion, oft wegen zugrunde liegender Faktoren und weil früh genauer kontrolliert wird
Wichtig: Eine Eileiterschwangerschaft kann auch ohne erkennbare Risikofaktoren auftreten. Das ist nicht selten und kein Hinweis auf eigenes Fehlverhalten.
Wenn eine Schwangerschaft trotz Verhütung entsteht, lohnt sich eine frühe Abklärung besonders. Es geht nicht um Schuld, sondern um Sicherheit.
Wie häufig ist das?
Je nach Land und Datengrundlage liegt der Anteil extrauteriner Schwangerschaften häufig im Bereich von etwa ein bis zwei Prozent aller Schwangerschaften. PubMed: Tubal Ectopic Pregnancy Review
Die klinische Bedeutung ist hoch, weil ein unbehandelter Verlauf zu inneren Blutungen führen kann. Die gute Nachricht ist: Mit früher Diagnostik werden schwere Komplikationen heute deutlich seltener.
Symptome: was typisch ist und was ein Notfall sein kann
Am Anfang kann eine Eileiterschwangerschaft kaum Beschwerden machen. Wenn Symptome auftreten, sind sie häufig unspezifisch. Entscheidend ist deshalb die Gesamtsituation: Schwangerschaftstest, Verlauf, Ultraschall und Beschwerden.
Wichtig ist ausserdem die Abgrenzung zu anderen Ursachen in der Frühschwangerschaft, zum Beispiel zu einer Fehlgeburt oder einer biochemischen Schwangerschaft.
Häufige Warnzeichen
- Unterbauchschmerzen, oft einseitig, manchmal zunehmend
- Schmierblutung oder Blutung ausserhalb der erwarteten Periode
- Druckgefühl im Becken, Unwohlsein
Notfallzeichen
- starke, plötzlich zunehmende oder sehr einseitige Schmerzen
- Schwindel, Schwäche, Ohnmacht, Kreislaufprobleme
- Schulterschmerz an der Schulterspitze zusammen mit Bauchschmerz oder Kreislaufbeschwerden
- starke Blutung
- Atemnot oder ausgeprägtes Krankheitsgefühl
Wenn Notfallzeichen auftreten, ist sofortige medizinische Hilfe richtig. Lieber einmal zu früh abklären lassen als zu spät.
Diagnostik: warum oft mehrere Termine nötig sind
Viele wünschen sich eine klare Antwort nach einem Termin. In sehr frühen Wochen ist das nicht immer möglich. Eine Schwangerschaft kann zum Beispiel noch nicht sicher im Ultraschall sichtbar sein, obwohl ein Test positiv ist. Dann ist der Verlauf entscheidend.
Typisch sind drei Bausteine:
- Beschwerden und Kreislauf: stabil oder instabil?
- Transvaginaler Ultraschall: findet sich eine Schwangerschaft in der Gebärmutter, oder sieht man einen auffälligen Befund am Eileiter?
- hCG im Verlauf: nicht ein einzelner Wert, sondern die Dynamik über 48 Stunden und länger
Wenn im Ultraschall noch nichts sicher zu sehen ist, sprechen Ärzte häufig von einer Schwangerschaft unklarer Lokalisation. Das bedeutet nicht, dass etwas übersehen wurde, sondern dass die sichere Einordnung erst mit Verlaufskontrollen möglich ist. Eine gute Übersicht zur praktischen Einordnung von hCG-Verläufen gibt diese Zusammenfassung. PubMed: beta-hCG dynamics review
Was passiert bei der Abklärung konkret?
In der Praxis läuft es oft so ab, dass zuerst die Dringlichkeit geklärt wird. Wenn der Kreislauf stabil ist, folgt eine strukturierte Diagnostik. Wenn Sie instabil sind oder starke Schmerzen haben, geht Sicherheit vor Verlauf.
- Gespräch zu Symptomen, Blutung, Schmerzen und Risikofaktoren
- Ultraschall, meist transvaginal
- Blutwerte, häufig inklusive hCG, manchmal im Verlauf nach 48 Stunden
- Plan für Kontrolle: Datum, Uhrzeit und klare Rückkehrkriterien
Wenn Sie nach einem Termin unsicher bleiben, fragen Sie nach zwei Sätzen: Was ist die wahrscheinlichste Erklärung, und was wäre das gefährlichste Szenario, das sicher ausgeschlossen werden muss?
Begriffe, die in Befunden auftauchen können
- Schwangerschaft unklarer Lokalisation: positiver Test, aber im Ultraschall noch kein sicherer Sitz der Schwangerschaft
- Adnexbefund: Auffälligkeit neben der Gebärmutter, dazu gehören Eileiter und Eierstock
- Freie Flüssigkeit: Flüssigkeit im Bauchraum, die je nach Menge und Situation wichtig sein kann
- hCG-Verlauf: Entwicklung des Schwangerschaftshormons über Zeit, nicht ein einzelner Wert
Diese Begriffe sind keine Diagnose für sich, sondern Bausteine. Die Einordnung entsteht aus der Kombination und aus dem Verlauf.
Behandlung: abwarten, Medikamente oder Operation
Welche Behandlung sinnvoll ist, hängt vor allem von zwei Fragen ab: Sind Sie kreislaufstabil, und wie sicher ist der Befund? Dazu kommen Ultraschall, hCG-Verlauf, Schmerzen und Ihre Situation. Es gibt nicht die eine Standardlösung für alle.
Abwartendes Vorgehen
In sehr frühen, stabilen Verläufen kann das hCG auch von selbst wieder fallen. Das ist aber nur dann eine Option, wenn zuverlässige Kontrollen möglich sind und keine Warnzeichen bestehen. Ohne Verlaufskontrollen ist Abwarten nicht sicher.
Wenn abgewartet wird, zählt nicht Mut, sondern Organisation. Sie brauchen einen festen Kontrollplan und klare Hinweise, welche Symptome sofort abgeklärt werden müssen.
Medikamentöse Behandlung mit Methotrexat
Methotrexat kann bei stabilen, nicht gerissenen Verläufen eingesetzt werden. Wichtig sind klare Auswahlkriterien und ein Nachsorgeplan mit wiederholten hCG-Kontrollen. Wenn Nachkontrollen nicht zuverlässig möglich sind, ist diese Option oft ungeeignet. PubMed: Tubal Ectopic Pregnancy Review
Nach Methotrexat ist ein Plan für die nächste Zeit wichtig, zum Beispiel zu Kontrollen, Symptomen, die abgeklärt werden müssen, und zum Thema Schwangerschaftsplanung. Das wird individuell festgelegt.
Operative Behandlung
Eine Operation ist nötig, wenn der Verdacht auf eine Ruptur besteht, wenn Notfallzeichen auftreten, wenn der Verlauf instabil ist oder wenn andere Optionen nicht passen. Je nach Befund kann der Eileiter erhalten werden oder es wird ein Teil oder der ganze Eileiter entfernt. Welche Option in Ihrem Fall sinnvoll ist, hängt vom Befund, Ihrer Vorgeschichte und Ihren Kinderwunschplänen ab.
Viele Eingriffe erfolgen minimal-invasiv. In Notfallsituationen steht aber nicht die Technik, sondern die schnelle Blutungskontrolle im Vordergrund.
Nachsorge: was danach wirklich zählt
Unabhängig von der Behandlung gilt: Der Verlauf ist erst abgeschlossen, wenn das hCG wieder auf Null ist und keine Warnzeichen bestehen. Wenn Sie nach Hause gehen, sollten Sie einen klaren Plan haben: Wann ist die nächste Kontrolle, und bei welchen Symptomen sollen Sie sofort zurückkommen?
Typische Gründe für sofortige Rücksprache sind zunehmende Schmerzen, Fieber, Kreislaufprobleme oder eine Blutung, die Ihnen stark erscheint.
Fragen Sie ausserdem aktiv nach Punkten, die in Ihrem Fall relevant sein können, zum Beispiel nach Ihrem Rhesusfaktor und ob eine Prophylaxe empfohlen wird.
Mythe und Fakte
- Mythos: Eine Eileiterschwangerschaft merkt man immer sofort an starken Schmerzen. Fakt: Es kann anfangs kaum Beschwerden geben. Warnzeichen sollten trotzdem ernst genommen und abgeklärt werden.
- Mythos: Wenn im Ultraschall nichts zu sehen ist, ist alles in Ordnung. Fakt: In frühen Wochen kann es zu früh sein. Dann entscheidet der Verlauf aus Beschwerden, Ultraschall und hCG.
- Mythos: Eine Blutung bedeutet automatisch Fehlgeburt. Fakt: Blutungen können verschiedene Ursachen haben. Wichtig ist die Einordnung, weil auch eine Eileiterschwangerschaft dahinterstecken kann.
- Mythos: Methotrexat ist eine einfache Einmalbehandlung und danach ist alles erledigt. Fakt: Entscheidend ist die Nachsorge mit Kontrollen und ein klarer Plan, welche Symptome sofort abgeklärt werden müssen.
- Mythos: Nach einer Eileiterschwangerschaft wird man nicht mehr schwanger. Fakt: Viele werden danach wieder schwanger, oft mit frühen Kontrollen, um die Lage der Schwangerschaft schnell zu bestätigen.
Die psychische Seite ist kein Nebenthema
Für viele ist eine Eileiterschwangerschaft nicht nur ein medizinisches Ereignis, sondern auch ein Verlust und ein Schock. Angst vor der nächsten Schwangerschaft, Grübeln über Ursachen und ein Gefühl von Kontrollverlust sind häufig.
Wenn Sie merken, dass Sie nicht mehr zur Ruhe kommen, schlecht schlafen oder sich dauerhaft überfordert fühlen, ist Unterstützung sinnvoll. Ein Nachgespräch kann auch medizinisch helfen, weil es den Ablauf erklärt und einen Plan für eine nächste Frühschwangerschaft festlegt.
Wie geht es weiter mit dem Kinderwunsch?
Viele werden nach einer Eileiterschwangerschaft wieder schwanger. Das Risiko für eine erneute Eileiterschwangerschaft ist erhöht, deshalb wird bei einer neuen Schwangerschaft häufig früher kontrolliert, um die Lage schnell zu bestätigen.
Wenn der Kinderwunsch nicht sofort im Vordergrund steht, kann es trotzdem sinnvoll sein, in Ruhe zu besprechen, welche Faktoren in Ihrem Fall eine Rolle gespielt haben könnten und ob es einen Plan gibt, der beim nächsten Mal Sicherheit gibt.
Fazit
Eine Eileiterschwangerschaft ist medizinisch gut erklärbar, aber im Alltag oft verwirrend und belastend. Gute Diagnostik besteht aus Verlauf und Kombination von Befunden. Entscheidend sind Warnzeichen, frühe Abklärung und ein klarer Nachsorgeplan. Wenn Sie unsicher sind, ist Rücksprache kein Zeichen von Überreaktion, sondern ein sinnvoller Schritt.