Det vigtigste på 30 sekunder
- Ved mistanke om graviditet og ensidige smerter i underlivet eller blødning er hurtig afklaring fornuftig.
- Svimmelhed, besvimelse, skuldersmerter, stærke smerter eller kraftig blødning er akutte tegn.
- Diagnosen bygger ofte på helheden og forløbet: symptomer, ultralyd og hCG over tid.
- Afhængigt af fund findes tre veje: afvente, medicin eller operation.
- Efter behandling er opfølgning vigtig, indtil hCG er tilbage på nul.
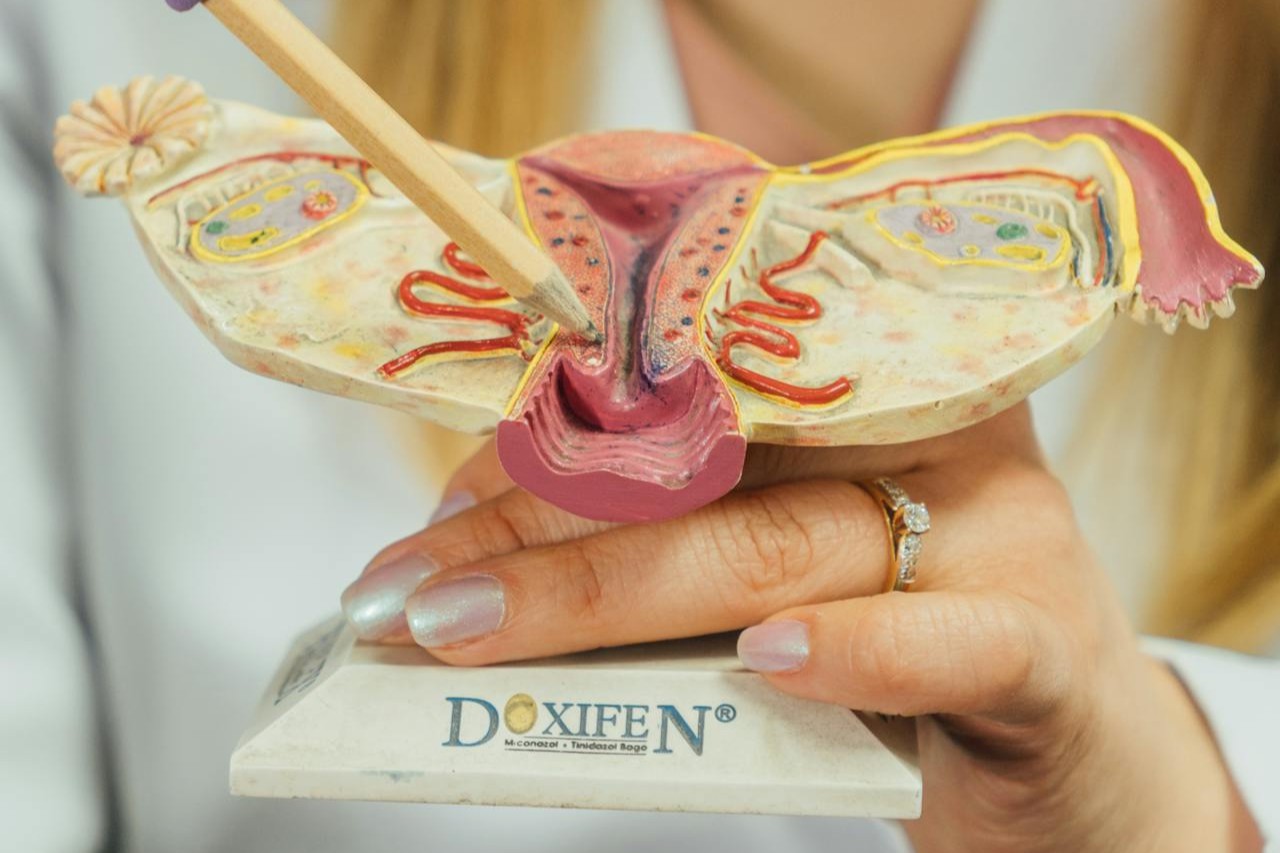
Hvad er en graviditet uden for livmoderen i æggelederen?
Ved graviditet uden for livmoderen sætter det befrugtede æg sig ikke fast i livmoderen, men udenfor. I cirka 95 procent af tilfældene sidder graviditeten i æggelederen. PubMed: Tubal Ectopic Pregnancy Review
Medicinsk hører det til gruppen af ekstrauterine graviditeter. Mere sjældent kan en graviditet sidde på æggestokken, i livmoderhalsen, i et kejsersnitsar eller i bughulen. Princippet er det samme: det er ikke et sted, hvor en graviditet kan udvikle sig sikkert.
Hvorfor opstår det?
Normalt transporteres det befrugtede æg gennem æggelederen til livmoderen. Hvis transporten er forstyrret, kan det sætte sig fast i æggelederen. Ofte er der ikke én enkelt årsag, men flere faktorer, der tilsammen øger risikoen.
Typiske risikofaktorer er:
- tidligere graviditet uden for livmoderen
- bækkenbetændelse eller tidligere infektioner, især hvis æggelederne har været påvirket
- operationer på æggelederen eller i maven med sammenvoksninger
- endometriose
- rygning
- assisteret reproduktion, ofte på grund af underliggende faktorer og tættere tidlig kontrol
Vigtigt: graviditet uden for livmoderen kan også opstå uden tydelige risikofaktorer. Det er ikke sjældent og er ikke et tegn på, at man har gjort noget forkert.
Hvis graviditet opstår trods prævention, er tidlig afklaring særligt vigtig. Det handler ikke om skyld, men om sikkerhed.
Hvor almindeligt er det?
Afhængigt af land og datagrundlag ligger andelen ekstrauterine graviditeter ofte omkring en til to procent af alle graviditeter. PubMed: Tubal Ectopic Pregnancy Review
Den kliniske betydning er stor, fordi et ubehandlet forløb kan føre til indre blødning. Med tidlig diagnostik er alvorlige komplikationer i dag betydeligt sjældnere.
Symptomer: hvad der er typisk, og hvad der kan være akut
I starten kan en graviditet uden for livmoderen give få symptomer. Når symptomer opstår, er de ofte uspecifikke. Derfor er helheden vigtig: graviditetstest, forløb, ultralyd og symptomer.
Det er også vigtigt at skelne fra andre årsager tidligt i graviditeten, for eksempel en spontan abort eller en biokemisk graviditet.
Hyppige advarselstegn
- smerter i underlivet, ofte ensidige, nogle gange tiltagende
- pletblødning eller blødning uden for forventet menstruation
- trykfornemmelse i bækkenet, utilpashed
Akutte tegn
- stærke smerter, pludselig forværring eller meget ensidige smerter
- svimmelhed, svaghed, besvimelse eller kredsløbsproblemer
- skuldersmerter ved skulderspidsen sammen med mavesmerter eller svimmelhed
- kraftig blødning
- åndenød eller udtalt sygdomsfølelse
Hvis der opstår akutte tegn, er det rigtigt at søge hjælp med det samme. Hellere blive vurderet for tidligt end for sent.
Diagnostik: hvorfor flere kontroller ofte er nødvendige
Mange håber på et klart svar efter én konsultation. I meget tidlige uger er det ikke altid muligt. En graviditet kan endnu ikke være synlig med sikkerhed på ultralyd, selv om testen er positiv. Så er forløbet afgørende.
Tre byggesten er typiske:
- symptomer og kredsløb: stabil eller ustabil?
- transvaginal ultralyd: ses der en graviditet i livmoderen, eller er der et mistænkeligt fund ved æggelederen?
- hCG over tid: ikke én værdi, men dynamikken over 48 timer og længere
Når ultralyden endnu ikke viser noget sikkert, taler læger ofte om graviditet med ukendt lokalisation. Det betyder ikke, at noget er overset, men at sikker afklaring kræver opfølgning. Denne oversigt giver et praktisk indblik i beta-hCG-dynamik. PubMed: beta-hCG dynamics review
Hvad sker der i praksis ved udredningen?
I praksis vurderes ofte først, hvor akut situationen er. Hvis du er stabil, følger en struktureret udredning. Ved ustabilitet eller stærke smerter går sikkerhed forud for at afvente forløb.
- samtale om symptomer, blødning, smerter og risikofaktorer
- ultralyd, oftest transvaginal
- blodprøver, ofte inklusiv hCG og nogle gange kontrol efter 48 timer
- plan for opfølgning: dato, tidspunkt og klare kriterier for at komme igen tidligere
Hvis du efter en konsultation stadig er usikker, så bed om to sætninger: hvad er den mest sandsynlige forklaring, og hvad er det farligste scenarie, der skal udelukkes sikkert?
Begreber du kan møde i svar og notater
- graviditet med ukendt lokalisation: positiv test, men ingen sikker placering på ultralyd
- adnexfund: fund ved siden af livmoderen, som omfatter æggeleder og æggestok
- fri væske: væske i bughulen, som kan være vigtig afhængigt af mængde og situation
- hCG-forløb: udvikling af graviditetshormonet over tid, ikke én enkelt værdi
Disse begreber er ikke diagnoser i sig selv, men byggesten. Tolkningen kommer af kombinationen og opfølgningen.
Behandling: afvente, medicin eller operation
Hvilken behandling der er relevant, afhænger især af to spørgsmål: er du stabil, og hvor sikker er vurderingen? Derudover spiller ultralyd, hCG-forløb, smerter og din situation ind. Der findes ikke én standardløsning til alle.
Afventende behandling
I meget tidlige, stabile forløb kan hCG nogle gange falde af sig selv. Det er kun en mulighed, hvis pålidelig opfølgning er mulig, og der ikke er advarselstegn. Uden opfølgning er det ikke sikkert at afvente.
Hvis man afventer, handler det ikke om mod, men om planlægning. Du har brug for en fast kontrolplan og klare tegn på, hvilke symptomer der skal vurderes med det samme.
Medicinsk behandling med methotrexat
Methotrexat kan bruges ved stabile forløb uden ruptur. Klare udvælgelseskriterier og en opfølgningsplan med gentagne hCG-kontroller er afgørende. Hvis opfølgning ikke kan gennemføres pålideligt, er denne mulighed ofte uegnet. PubMed: Tubal Ectopic Pregnancy Review
Efter methotrexat er en plan for den næste tid vigtig, for eksempel kontroller, symptomer der skal vurderes, og planlægning af graviditet. Det aftales individuelt.
Kirurgisk behandling
Operation er nødvendig ved mistanke om ruptur, ved akutte tegn, ved ustabilt forløb eller hvis andre muligheder ikke passer. Afhængigt af fund kan æggelederen bevares, eller en del eller hele æggelederen fjernes. Hvad der er bedst, afhænger af fund, tidligere forløb og fremtidige graviditetsplaner.
Mange indgreb udføres minimalt invasivt. I akutte situationer er prioriteten dog ikke teknik, men hurtig kontrol af blødning.
Opfølgning: hvad der virkelig betyder noget bagefter
Uanset behandling er forløbet først afsluttet, når hCG er tilbage på nul, og der ikke er advarselstegn. Når du går hjem, bør du have en klar plan: hvornår er næste kontrol, og ved hvilke symptomer skal du komme tilbage med det samme?
Typiske grunde til at kontakte hurtigt er tiltagende smerter, feber, kredsløbsproblemer eller en blødning, der føles kraftig.
Spørg også aktivt om punkter, der kan være relevante i dit tilfælde, for eksempel Rh-faktor og om profylakse anbefales.
Myter og fakta
- Myte: en graviditet uden for livmoderen mærkes altid straks som stærke smerter. Fakta: i starten kan der være få symptomer. Advarselstegn bør alligevel tages alvorligt og vurderes.
- Myte: hvis der ikke ses noget på ultralyd, er alt i orden. Fakta: i tidlige uger kan det være for tidligt. Så afgør forløbet med symptomer, ultralyd og hCG.
- Myte: blødning betyder automatisk spontan abort. Fakta: blødning kan have forskellige årsager. Konteksten er vigtig, fordi graviditet uden for livmoderen også kan ligge bag.
- Myte: methotrexat er en enkel engangsbehandling, og så er det overstået. Fakta: opfølgning med kontroller og en klar plan for symptomer, der kræver vurdering med det samme, er afgørende.
- Myte: efter en graviditet uden for livmoderen kan man ikke blive gravid igen. Fakta: mange bliver gravide igen, ofte med tidligere kontroller for hurtigt at bekræfte placeringen.
Den psykiske side er ikke et sidespor
For mange er en graviditet uden for livmoderen ikke kun en medicinsk hændelse, men også et tab og et chok. Frygt ved næste graviditet, grublerier over årsager og følelsen af kontroltab er almindelige.
Hvis du oplever, at du ikke falder til ro, sover dårligt eller føler dig overbelastet i længere tid, kan støtte være hjælpsomt. En opfølgende samtale kan også være nyttig medicinsk, fordi den forklarer forløbet og lægger en plan for en fremtidig tidlig graviditet.
Hvordan går det videre med ønsket om graviditet?
Mange bliver gravide igen efter en graviditet uden for livmoderen. Risikoen for en ny graviditet uden for livmoderen er øget, derfor kontrolleres en ny graviditet ofte tidligere for hurtigt at bekræfte placeringen.
Selv hvis graviditetsønsket ikke er i fokus lige nu, kan det være nyttigt at drøfte roligt, hvilke faktorer der kan have spillet ind, og om der findes en plan, som giver mere tryghed næste gang.
Konklusion
En graviditet uden for livmoderen er medicinsk forståelig, men i hverdagen ofte forvirrende og belastende. God diagnostik bygger på forløb og kombination af fund. Advarselstegn, tidlig afklaring og en klar opfølgningsplan er afgørende. Hvis du er i tvivl, er det fornuftigt at kontakte sundhedsvæsenet.