為什麼這三個概念總是容易被看成一回事
在備孕過程中,很多事情會同時發生:週期還在繼續,檢查日期越來越近,一些數值正在被測量,希望也還在。於是,在日常語言裡,生育力、機率與希望常常被當成同一回事。它們彼此相關,但並不相同。
等待懷孕的人通常都想要一個明確答案。但身體只能給出部分答案。排卵時機合適、荷爾蒙水平不錯、檢查結果良好,都會讓起點更有利,但這並不會把機會變成承諾。
醫學上所說的生育力到底是什麼
生育力不是情緒,也不是猜測,而是生物學能力。WHO 將不孕不育描述為生殖系統疾病,指的是在沒有避孕、規律性生活 12 個月或更久後仍未發生臨床妊娠。 WHO: Multiple definitions of infertility
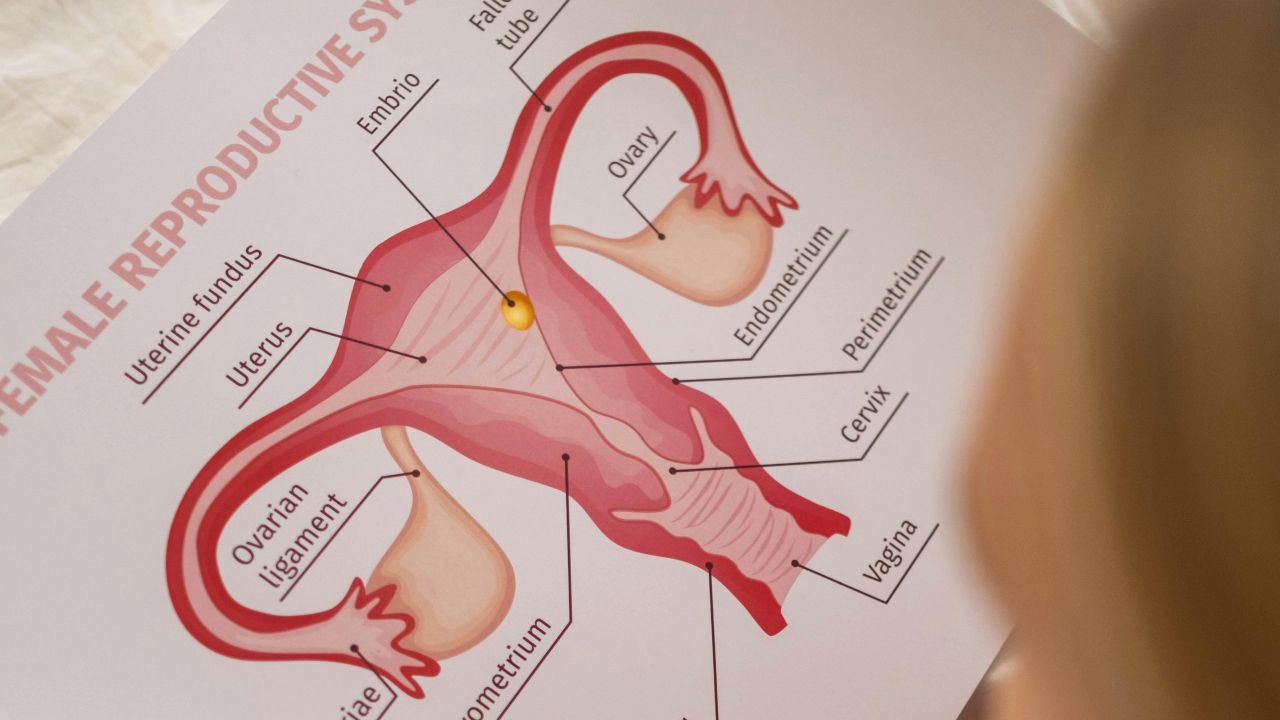
從醫學角度看,涉及很多因素:排卵、卵子品質、精子、輸卵管、子宮、荷爾蒙平衡以及時間。CDC 也強調,生育力並不取決於單一實驗室數值,沒有任何一個檢測可以解釋全部。 CDC: Reproductive health overview
因此,生育力不是一個單獨的數字,而是一連串過程。只要其中一個環節變弱,機會就可能下降;如果多個環節配合良好,起點會更好,但它仍然是一個充滿不確定性的生物過程。
什麼情況下可以說起點更好?
很多人都在尋找一個可以解釋一切的單一指標。但現實沒有那麼簡單。更好的起點通常表現為幾個因素的組合:週期規律、排卵已確認、輸卵管通暢、精液分析正常、沒有明顯荷爾蒙問題,且病史中沒有重大警示信號。
這很重要,因為很多人都在找一個綠燈。但在生育力這件事上,這種綠燈幾乎不存在。真正存在的是整體圖景,它告訴你身體狀態是更有利還是更不利,而這比單個數字有用得多。
從醫學流程看,生育力要經過排卵、受精、輸卵管運輸和著床等階段。只要其中某一環節受阻,機會就會下降。若多個環節能很好地配合,起點當然更好,但仍然不能算作保證。
為什麼機率不是承諾
機率是統計學概念。它不是在說某件事一定會發生或一定不會發生,而是在說明相似條件下某件事通常成功的頻率。放在備孕裡,這意味著即便起點很好,也可能一個週期都沒有懷上;即便起點不算理想,也仍然有可能懷孕。
這正是最容易誤解的地方。時間合適、排卵試紙陽性、檢查結果好,都會帶來合理的期待。但期待仍然不是結果。機率始終是可能性與不確定性的關係。
一項包含 3600 多名女性及其伴侶的前瞻性隊列研究顯示,女性和男性的年齡都與受孕所需時間以及流產風險有關。35 歲以上女性的流產風險更高,40 歲以上男性也呈現出類似趨勢。這項研究說明,生育力不是一張靜止的照片,而是依賴生物學邊界和真實時間窗口的過程。 PubMed: Age among women and men, time to pregnancy and risk of miscarriage
AMH、FSH 和 AFC:經常被過度看重的數值
很多人一查生育力,就會找到 AMH、FSH 或窩泡數。這些數值不是沒有用。它們能幫助評估卵巢儲備,並更好地預測對刺激的反應。但它們不是用來簡單給生育能力排位的指標。
ASRM 明確指出,卵巢儲備指標有助於估計卵子數量或刺激反應,但如果把它們當作獨立的生育力預測因素,就會顯得很弱。換句話說,數值高低並不能講完整個故事。 ASRM: Testing and interpreting measures of ovarian reserve
ASRM 還強調,卵巢儲備指標只是評估的一部分。若只盯著一個數值,反而會錯過更重要的問題:整體圖景到底是什麼樣。
如何正確理解常見信號?
很多人不是因為資訊不夠而卡住,而是因為給資訊分配了錯誤的權重。所以,把常見信號放進正確的框架裡理解,非常有幫助。
- AMH 提供的是卵巢儲備和對刺激的預期反應資訊。
- FSH 和 AFC 可以補充畫面,但不能代替整體評估。
- 規律週期說明週期調節系統在運作,但不能證明每個月的成功機率。
- 排卵試紙陽性只是在提示易孕窗口,不是在提示之後的結果。
- 感覺自己狀態不錯在情緒上很重要,但從醫學上還不是結論。
- 年齡依然是一個非常強的綜合因素,即便其他數值看起來很好。
能夠把這些信號放在正確語境裡理解的人,會少一些猜測,也更容易看清下一步。
希望是另一句話,不是化驗值
希望不是荷爾蒙,也不是超音波結果。它是在結果仍然未定時,內心決定不立刻放棄這條路。因此,希望是備孕的一部分,但不應該被當成尚未出現的醫學證據。
問題在於,很多人把希望和預後混為一談。這樣一來,感覺好的時候會被當作證據,感覺差的時候又會被當成信號。無論哪種情況,都是把情緒性的東西交給了只有醫學才能承擔的角色。
同時,希望也並不等於天真。它可以非常現實。一個人可以知道這條路很難,卻仍然想繼續走下去;也可以知道局限所在,卻不想讓自己關閉。正是這種張力,讓備孕這件事顯得如此有人味。
為什麼好數值也不是保證
有很多時刻,所有條件看上去都很好,卻還是沒有結果。合適的週期、良好的排卵、正常的超音波、還不錯的荷爾蒙水平,都會讓起點更好,但從起點到懷孕之間,仍然有受精、發育、著床,以及身體需要處理這一切。
所以,看到好數值就立刻推斷一定會成功,是很常見的思維誤區。AMH、卵泡數或其他指標可以幫助評估情況,但它們不是某個月份的承諾,也不是整個人生的承諾。
CDC 也指出,生育力會隨著年齡變化,而每項檢查都只是評估的一部分。把某一個月的結果等同於最終結論的人,往往把數字賦予了遠超它本意的角色。
當自信不等於證據
有些人會覺得自己的身體看起來還不錯:週期大致規律,幾乎沒有異常症狀,某些數值也仍在正常範圍內。但這種感覺不是醫學證據。自信可以幫助我們更好地承受不確定性,卻不能替代可測量的資料。
這並不意味著感受沒有價值。它有價值,因為它說明我們正在如何面對這個處境。只是,感受需要和臨床解釋分開。這樣一來,我們就不會把情緒的重量壓在事實之上,也不會用事實過度壓制情緒。
會提問的人通常能更穩定地經過這個階段,因為他們不需要強迫自己的感覺變成答案。
當治療也進入圖景
當治療介入時,這一點會更加明顯。卵巢刺激可以改善起點,增加成熟卵泡數量,也讓週期更容易管理。但即便如此,結果仍然只是機率,不是保證。如果你想進一步了解這部分治療,卵巢刺激這篇文章會幫助你把圖景連起來。
一項針對不孕夫婦的 systematic review 顯示,治療後的道路對每個人並不相同。即便生育治療成功,下一胎重新回到 ART 的比例在不同研究中也只在 25% 到 50% 左右。退回去的原因不僅是醫學,還包括情緒、經濟和社會因素。 PubMed: Family planning of infertile couples
這提醒我們,醫學上的可能性和生活中的決定不是一回事。治療可以幫忙,但不會自動填滿整個家庭計畫。希望仍然重要,但不必讓現實讓位。
如何把情緒期待和醫學現實分開?
最清晰的分法通常不是抽象理論,而是很實用的問題。可以問三個問題:身體在說什麼,統計在說什麼,我的感受在說什麼。把答案分開後,壓力通常會下降。
- 身體告訴你當前在生物學層面能看到什麼。
- 統計告訴你在相似條件下某件事通常成功的頻率。
- 感受告訴你這個處境有多難承受,或者有多沉重。
能夠把這三個層面分開的人,並不會變得冷漠。相反,他們可以抱住希望,而不必把希望變成醫學命令。
真正值得問的問題
正在尋找明確方向的人,通常不是需要更多統計,而是需要更好的問題。好問題會把人帶離立刻想要確定答案的衝動,轉向更現實的下一步。
- 我的排卵真的已經被確認了嗎,還是只是推測?
- 我的年齡和現有病史是如何匹配的?
- 我手裡的數值已經足夠完整了嗎,還是只是一部分圖景?
- 醫師或診所會如何從整體圖景中得出結論?
- 我現在真正想評估的是機率,還是其實需要做決定?
這些問題比反覆看症狀或不斷換新測試更有幫助。它們不需要完美知識,但能提供更穩定的方向。
在日常生活中,現實一點意味著什麼
現實並不意味著無聊或悲觀。它的意思是:知道自己的起點,認真看待數字,同時不把所有問題都用一個數值關上。它也包括有意識地限制期待。如果把整個月壓縮成一個信號,等待就會變得更沉重。
在實踐中,這可能意味著不每天檢查,只在正確的時間窗口讀結果,避免過度自我診斷,並主動詢問醫學背景,而不是讓想像力在不確定中亂跑。這樣一來,視野仍然是打開的,但不會被持續壓力吞沒。
如果正在治療或即將開始治療,清晰的步驟會更有幫助。此時,比感覺更重要的是治療計畫到底說了什麼。所以,好的指導非常關鍵。
什麼時候該做醫學評估?
CDC 建議,如果在沒有避孕的情況下規律同房 12 個月仍未懷孕,就應該尋求醫療幫助。如果相關人群年滿 35 歲,通常建議在 6 個月後就進行評估。如果月經非常不規律,已有子宮內膜異位症或 PCOS 等已知疾病,或者有流產史或其他生育問題信號,也應更早評估。 CDC: Reproductive health overview
這不是令人恐懼的資訊,而是一種合理理解現況的方式。當只有希望已經不足以幫助我們理解不確定性時,醫學現實就變得重要起來。
哪些說法不是真的
- 生育力和懷孕不是一回事。
- 好的起點並不能保證懷孕。
- 希望不能代替診斷。
- 一個好數值不能講完全部故事。
- 治療和成功並不會自動等同。
結論
生育力是生物學能力。機率是統計上的機會。希望是幫助人們承受不確定性的情感力量。能夠把這三個層面分開的人,不會失去信任,而會得到清晰。而這種清晰,往往比任何承諾都更能幫助一段想要孩子的旅程。