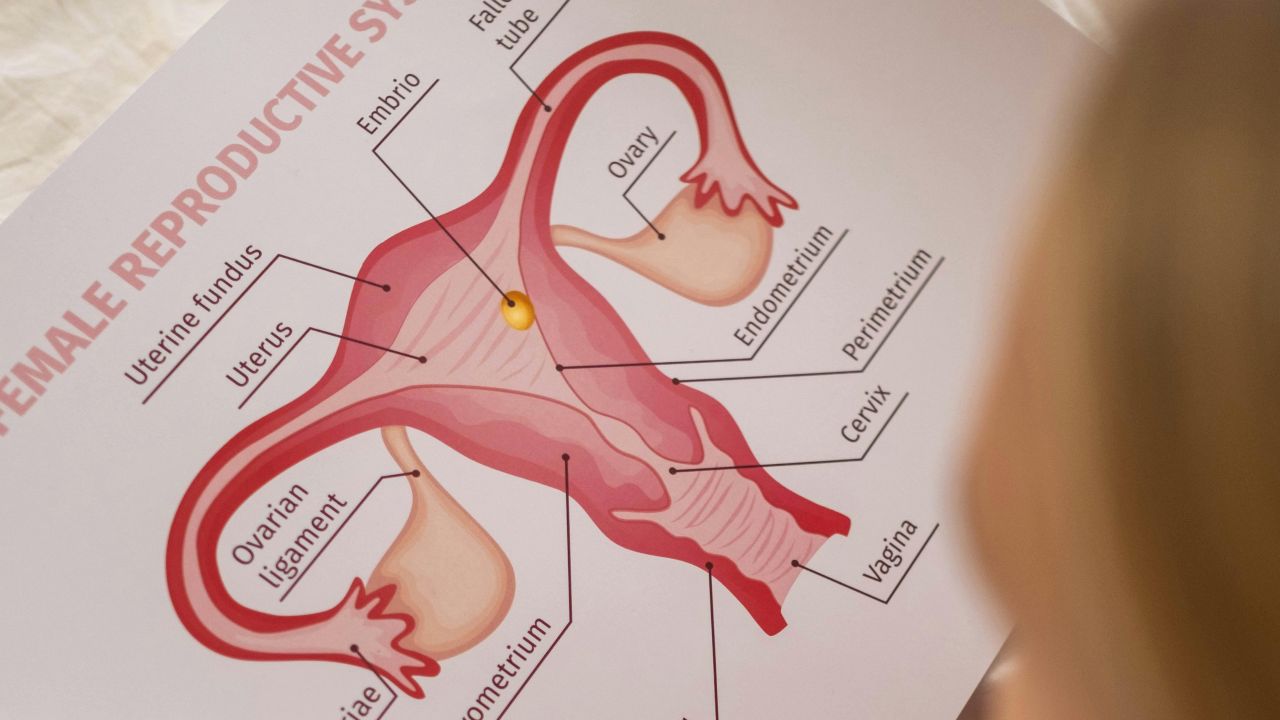
什么叫多胎妊娠?
当两个或更多胚胎同时发育时,就称为多胎妊娠。最常见的是双胞胎,三胞胎以及更高胎数的妊娠要少得多。
在医学上,重要的不只是胎儿数量。还要看胎儿是否共用一个胎盘,还是各自有独立胎盘,以及他们是在一个还是两个羊膜囊中。这被称为绒毛膜性和羊膜性,会直接影响整个监测计划。
因此,多胎妊娠并不只是意味着超声次数更多。它有自己独特的风险谱,也常常需要更早开始分娩规划。
双胞胎、三胞胎、多胎妊娠: 有哪些类型
在双胞胎中,最好把形成方式和之后结构的共享方式分开理解。同卵双胞胎来自一个胚胎的分裂。异卵双胞胎则是在同一个周期中两个卵子都受精形成。之后是否共享胎盘和羊膜囊,是另一个独立的医学问题。
- 同卵双胞胎在全球范围内相对稳定且较少见,大约为每1,000次分娩中4例。
- 异卵双胞胎在不同地区差异更大,因为会受到妊娠年龄和辅助生殖技术的影响。
- 三胞胎和更高胎数的妊娠如今主要被视为高风险妊娠。
如果你想理解为什么同一个周期里会有两个卵子受精,那么 superfecundation 这个主题也有参考价值。但在现实中,更重要的是多胎妊娠需要怎样的监测,以及监测要多密集。
为什么双胞胎和三胞胎的统计数据常常看起来互相矛盾?
大多数误解并不是因为数字错误,而是因为把不同的统计口径混在了一起。早期超声统计测量的东西,与最终出生统计并不相同。
- 按妊娠计算: 在很早期看到两个或更多胚胎的频率是多少。
- 按分娩计算: 最后实际生出双胞胎或三胞胎的频率是多少。
- 总体统计: 常常没有区分自然妊娠和生育治疗后的妊娠。
一项大型综述估计,2010 年至 2015 年间,全球双胞胎出生率约为每 1,000 次分娩 12 例。与此同时,同卵双胞胎的比例相对稳定,而整体升高主要由晚育和医疗辅助生殖来解释。 Monden, Pison, Smits:Twin Peaks, Human Reproduction 2021
Vanishing twin 现象也会增加混淆。早期可能看到两个妊娠结构,但后来只有一个继续发育。因此,非常早期诊断得到的数字常常高于最终出生率。StatPearls 给出的范围大约是双胎妊娠的 15 到 36%。 NCBI Bookshelf:Vanishing Twin Syndrome。如果有出血或不确定感,也可以参考关于 流产 的文章。
今天多胎妊娠有多常见
双胞胎已经不再是极端罕见的情况。在全球范围内,大约每42个新生儿中就有1个是双胞胎。但这并不意味着自然双胎妊娠在所有地区都同样常见。
- 全球: 大约每1,000次分娩有12例双胞胎出生。
- 同卵双胞胎: 通常约为每1,000次分娩4例。
- 美国 CDC 2023: 每1,000个活产中有30.7例双胞胎分娩。
- 非常早期发现的多胎妊娠常常高于最终出生率,因为其中一部分会在妊娠过程中减少。
查看具体国家的数据时,最好始终回到原始来源,因为有些国家会明显高于或低于全球平均水平。 CDC FastStats:多胎出生
为什么生育治疗会改变多胎妊娠率?
生育治疗后的多胎妊娠通常有两种主要途径。要么在促排卵过程中同时成熟多个卵泡,要么在 IVF 中移植了比安全角度更理想数量更多的胚胎。
- 在促排卵和 人工授精 中,如果同一周期成熟多个卵子,风险就会上升。
- 在 IVF 中,移植胚胎数量是影响双胞胎和三胞胎比例最直接的因素。
- 较高的妊娠年龄也会使双胞胎比例上升,但无法解释全部增长。
更多胚胎并不只是更高的成功机会,也意味着更高的早产风险、新生儿治疗需求和母体并发症。 ASRM:移植胚胎数量的限制
最重要的风险驱动因素是早产
多胎妊娠中许多关键风险最终都集中到一个主题上: 早产。ISUOG 指出,多胎妊娠中最多可有60%在37周之前结束,而且双胎中非常早产的风险明显高于单胎妊娠。 ISUOG Practice Guidelines: role of ultrasound in twin pregnancy.
- 更低的出生体重以及更频繁的新生儿医学支持
- 胎儿之间发育差异风险更高
- 妊娠高血压或子痫前期等母体并发症更多
- 更大的身体负担、贫血和日常生活限制
为什么要尽早确定绒毛膜性?
尽早确定绒毛膜性是高质量管理的重要标志之一。NICE 和 ISUOG 建议,只要可能,就应在孕早期尤其是一孕期内完成记录,因为之后的判断可靠性会下降。 NICE:确定绒毛膜性和羊膜性
单绒毛膜双胎共用一个胎盘,因此有自己特有的风险。如果太晚才确定这一点,随访计划就可能偏离真实的风险情况。
通常如何进行监测
- 孕早期: 确定绒毛膜性和羊膜性
- 孕中期开始: 定期监测生长和羊水
- 单绒毛膜双胎: 超声间隔更短
- 孕晚期: 提前规划分娩地点和新生儿支持
日常中更好的决定: 什么真正有帮助
- 先看清每一个统计数字到底对应什么,再决定是否需要担心。
- 尽早询问绒毛膜性,并要求明确记录。
- 把避免多胎妊娠视为生育治疗质量的标志。
- 更早规划分娩地点、出行方式和家庭支持。
- 提前明确警示症状。
不应忽视的警示信号
- 出血或反复出现的明显腹痛
- 规律宫缩或反复明显腹部发紧
- 严重头痛、视力异常或突发明显水肿
- 发热、呼吸困难或明显全身不适
- 孕晚期胎动明显减少
关于双胞胎、三胞胎和多胎妊娠的误区与事实
- 误区: 多胎妊娠只是一次有更多孩子而已。事实: 监测方式和风险都与单胎妊娠不同。
- 误区: 同卵双胞胎自动就是最大问题。事实: 更关键的是是否共用胎盘。
- 误区: 如果早期看到两个胚胎,就一定会持续到双胎分娩。事实: 早期多胎妊娠可能会减少。
- 误区: 胚胎越多意味着成功率越高。事实: 同时也意味着更高的早产和并发症风险。
总结
如果把胎儿数量、形成机制和医疗管理分开理解,多胎妊娠就更容易看懂。这样也更容易理解,为什么绒毛膜性、避免多胎妊娠以及尽早规划是最重要的几个支点。