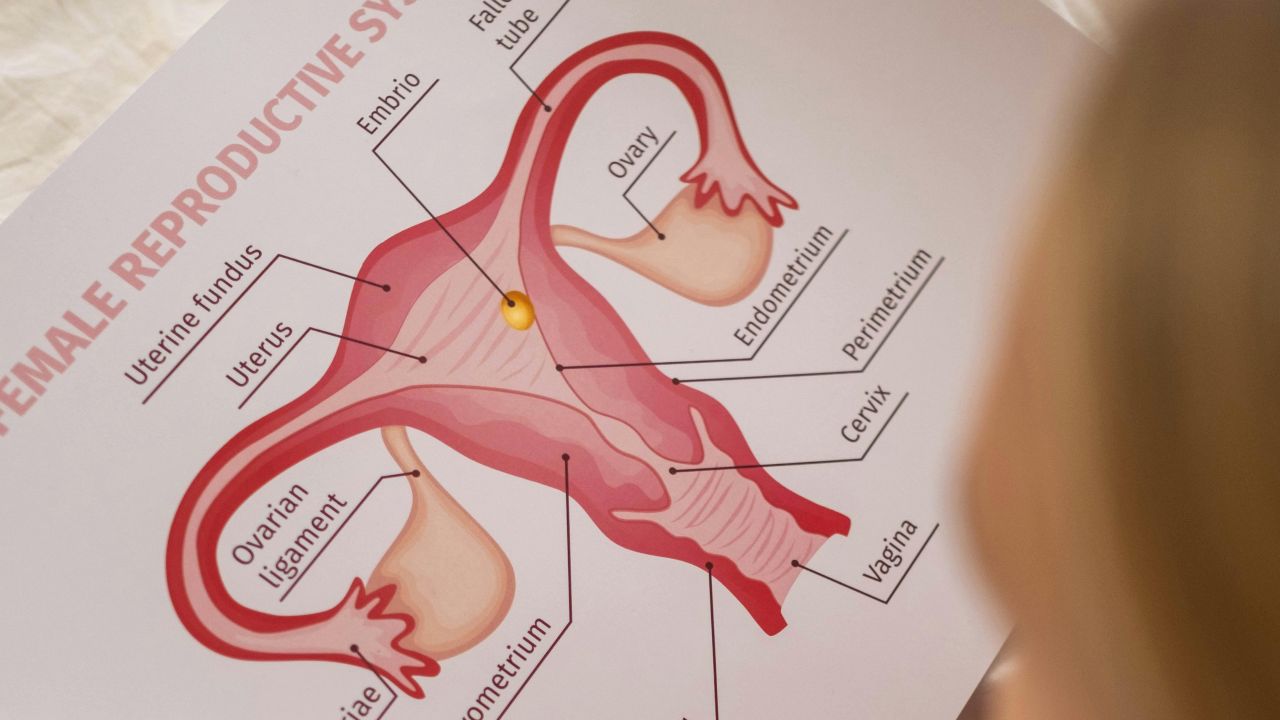
Vì sao ba khái niệm này thường bị xem như một?
Khi đang cố gắng có thai, mọi thứ diễn ra cùng lúc: chu kỳ vẫn chạy, ngày xét nghiệm đang đến gần, một vài con số đang được đo và hy vọng vẫn còn đó. Vì vậy trong lời nói hằng ngày, khả năng sinh sản, xác suất và hy vọng thường bị xem như cùng một thứ. Chúng có liên hệ với nhau, nhưng không phải là một.
Người đang chờ có thai thường muốn có một câu trả lời rõ ràng. Nhưng cơ thể chỉ có thể cho một phần câu trả lời. Một ngày rụng trứng phù hợp, hormone đẹp hoặc kết quả xét nghiệm tốt có thể làm cho điểm xuất phát thuận lợi hơn, nhưng không biến cơ hội thành lời hứa.
Khả năng sinh sản trong y khoa thực sự có nghĩa là gì
Khả năng sinh sản không phải là tâm trạng hay phỏng đoán, mà là năng lực sinh học. WHO mô tả vô sinh là một bệnh của hệ sinh sản, tức là không có thai lâm sàng sau 12 tháng trở lên quan hệ đều đặn không dùng biện pháp tránh thai. WHO: Multiple definitions of infertility
Về mặt y khoa, có nhiều yếu tố tham gia: rụng trứng, chất lượng trứng, tinh trùng, ống dẫn trứng, tử cung, cân bằng hormone và thời gian. CDC lưu ý rằng khả năng sinh sản không phụ thuộc vào một giá trị xét nghiệm duy nhất và không có một test nào có thể nói hết mọi thứ. CDC: Reproductive health overview
Vì vậy, khả năng sinh sản không phải là một con số đơn lẻ mà là một chuỗi quá trình. Nếu một mắt xích trong chuỗi này yếu đi, cơ hội có thể giảm. Nếu nhiều mắt xích phối hợp tốt, điểm xuất phát sẽ tốt hơn, nhưng nó vẫn là một quá trình sinh học có bất định.
Điều gì cho thấy điểm xuất phát của bạn thuận lợi hơn
Nhiều người đi tìm một chỉ dấu có thể giải thích tất cả. Nhưng thực tế không đơn giản như vậy. Một điểm xuất phát thuận lợi hơn thường hiện ra như một bức tranh tổng hợp: chu kỳ đều, có rụng trứng được xác nhận, ống dẫn trứng thông, tinh dịch đồ bình thường, không có vấn đề hormone lớn và tiền sử bệnh không có dấu hiệu cảnh báo nặng.
Điều này quan trọng vì nhiều người đang tìm một đèn xanh duy nhất. Trong khả năng sinh sản, một đèn xanh như vậy gần như không tồn tại. Chỉ có một bức tranh tổng thể cho thấy cơ thể của bạn đang thuận lợi hơn hay kém thuận lợi hơn, và bức tranh này hữu ích hơn bất kỳ con số đơn lẻ nào.
Về mặt y khoa, khả năng sinh sản đi qua nhiều bước: rụng trứng, thụ tinh, di chuyển qua ống dẫn trứng và làm tổ. Nếu một bước nào đó bị gián đoạn, cơ hội sẽ giảm. Nếu nhiều bước phối hợp tốt, điểm xuất phát tốt hơn, nhưng vẫn không bao giờ là bảo đảm.
Vì sao xác suất không phải là lời hứa?
Xác suất là một khái niệm thống kê. Nó không nói điều gì chắc chắn sẽ xảy ra hay không xảy ra, mà cho biết rằng trong những điều kiện tương tự, một việc thường thành công với tần suất thế nào. Trong chuyện cố gắng có thai, điều đó có nghĩa là ngay cả khi điểm xuất phát tốt, bạn vẫn có thể không có thai trong một chu kỳ, và ngay cả khi điểm xuất phát kém thuận lợi, vẫn có thể có thai.
Đây là nơi hiểu nhầm thường xuất hiện nhiều nhất. Thời điểm đúng, test rụng trứng dương tính hoặc kết quả đẹp đều có thể tạo ra một kỳ vọng hợp lý. Nhưng kỳ vọng vẫn chưa phải là kết quả. Xác suất luôn là mối quan hệ giữa năng lực và điều bất định.
Một nghiên cứu đoàn hệ tiến cứu với hơn 3.600 phụ nữ và bạn đời cho thấy tuổi của cả phụ nữ lẫn nam giới liên quan đến thời gian có thai và nguy cơ sảy thai. Ở phụ nữ trên 35 tuổi, nguy cơ sảy thai cao hơn, và ở nam giới trên 40 tuổi, xu hướng tương tự cũng xuất hiện. Nghiên cứu này cho thấy khả năng sinh sản không phải là một bức ảnh tĩnh trong một khoảnh khắc, mà phụ thuộc vào các giới hạn sinh học và cửa sổ thời gian thực sự. PubMed: Age among women and men, time to pregnancy and risk of miscarriage
AMH, FSH và AFC: những chỉ số thường bị đánh giá quá mức
Khi tìm hiểu về khả năng sinh sản, nhiều người gần như lập tức đi đến AMH, FSH hoặc số nang noãn thứ cấp. Những chỉ số này không vô ích. Chúng giúp đánh giá dự trữ buồng trứng và dự đoán tốt hơn phản ứng với kích thích. Nhưng chúng không phải là thước đo đơn giản để xếp hạng khả năng sinh sản.
ASRM nói rõ rằng các dấu ấn dự trữ buồng trứng hữu ích cho việc ước tính số lượng trứng hoặc đáp ứng với kích thích, nhưng lại yếu hơn nếu dùng như một yếu tố dự đoán độc lập cho khả năng sinh sản. Nói cách khác: chỉ số thấp hay cao không kể toàn bộ câu chuyện. ASRM: Testing and interpreting measures of ovarian reserve
ASRM cũng nhấn mạnh rằng các dấu ấn dự trữ buồng trứng chỉ là một phần của đánh giá. Nếu bạn bám vào một chỉ số duy nhất, bạn có thể bỏ lỡ câu hỏi quan trọng hơn: toàn bộ bức tranh đang như thế nào?
Cách đọc đúng những tín hiệu thường gặp
Nhiều người không bị kẹt vì thiếu thông tin, mà vì đặt trọng số sai cho thông tin đó. Vì vậy, đọc đúng các tín hiệu phổ biến sẽ giúp rất nhiều.
- AMH cho biết một phần về dự trữ buồng trứng và phản ứng dự kiến với kích thích.
- FSH và AFC bổ sung cho bức tranh, nhưng không thay thế cho đánh giá tổng thể.
- Chu kỳ đều gợi ý hệ điều hòa chu kỳ đang hoạt động, nhưng không chứng minh xác suất của từng tháng.
- Test rụng trứng dương tính cho biết cửa sổ màu mỡ, chứ không nói về kết quả sau đó.
- Cảm giác thấy ổn rất có giá trị về mặt cảm xúc, nhưng về y khoa thì chưa phải là kết luận.
- Tuổi vẫn là yếu tố tổng hợp rất mạnh, dù các chỉ số khác có vẻ đẹp.
Người hiểu đúng những tín hiệu này sẽ phải đoán ít hơn và nhìn rõ hơn bước tiếp theo.
Hy vọng là một câu khác, không phải một chỉ số xét nghiệm
Hy vọng không phải hormone và cũng không phải kết quả siêu âm. Nó là quyết định bên trong rằng ta chưa buông bỏ con đường này, dù kết quả vẫn còn mở. Vì vậy, hy vọng là một phần của hành trình cố gắng có thai, nhưng không nên bị biến thành một bằng chứng y khoa trước khi có dữ liệu.
Điều quan trọng là nhiều người nhầm lẫn giữa hy vọng và tiên lượng. Khi đó, cảm giác tốt có thể bị xem như bằng chứng, còn cảm giác xấu bị diễn giải như tín hiệu. Trong cả hai trường hợp, một điều thuộc về cảm xúc bị giao cho vai trò mà chỉ y khoa mới có thể đảm nhiệm.
Đồng thời, hy vọng không phải là ngây thơ. Nó có thể rất thực tế. Một người có thể biết rằng con đường này khó nhưng vẫn muốn đi tiếp. Họ có thể biết giới hạn của tình huống nhưng vẫn không muốn tự khép lại. Sự căng thẳng đó chính là điều khiến việc cố gắng có thai trở nên rất con người.
Vì sao những chỉ số tốt vẫn không phải là bảo đảm?
Có nhiều thời điểm mọi thứ trông rất ổn nhưng vẫn chưa có kết quả. Chu kỳ phù hợp, rụng trứng tốt, siêu âm bình thường hoặc hormone đẹp đều làm cho điểm xuất phát thuận lợi hơn, nhưng giữa điểm xuất phát và việc có thai vẫn còn thụ tinh, phát triển, làm tổ và cơ thể phải xử lý tất cả điều đó.
Vì thế, nhìn thấy chỉ số tốt rồi lập tức kết luận rằng chắc chắn sẽ thành công là một lỗi suy nghĩ rất phổ biến. AMH, số nang noãn hoặc các marker khác có thể giúp đánh giá tình huống, nhưng chúng không phải là lời hứa cho một tháng cụ thể và cũng không phải lời hứa cho toàn bộ cuộc đời.
CDC cũng lưu ý rằng khả năng sinh sản thay đổi theo tuổi và mỗi xét nghiệm chỉ là một phần của quá trình đánh giá. Người lấy kết quả của một tháng rồi xem như kết luận cuối cùng thường đang trao cho con số một vai trò lớn hơn phạm vi mà nó vốn có.
Khi sự tự tin không phải là bằng chứng
Một số người cảm thấy cơ thể mình có vẻ ổn: chu kỳ nhìn chung đều, hầu như không có dấu hiệu bất thường và một vài chỉ số vẫn trong giới hạn. Nhưng cảm giác này không phải là bằng chứng y khoa. Sự tự tin có thể giúp ta chịu đựng sự bất định tốt hơn, nhưng nó không thay thế được dữ liệu đo lường.
Điều đó không có nghĩa là cảm xúc không có giá trị. Nó có giá trị như một tín hiệu cho biết ta đang đối mặt với tình huống này như thế nào. Chỉ là ta nên tách nó khỏi diễn giải lâm sàng. Khi làm được điều đó, ta sẽ không để cảm xúc gánh thay sự thật, và cũng không để sự thật đè nặng cảm xúc một cách không cần thiết.
Người biết đặt câu hỏi tốt thường đi qua giai đoạn này vững hơn, vì họ không cần ép cảm giác của mình phải trở thành câu trả lời.
Khi điều trị cũng tham gia vào bức tranh
Điều này càng rõ hơn khi có điều trị. Kích thích buồng trứng có thể giúp cải thiện điểm xuất phát, tăng số nang noãn trưởng thành và làm cho chu kỳ dễ kiểm soát hơn. Nhưng ngay cả ở đó, kết quả vẫn chỉ là xác suất chứ không phải bảo đảm. Nếu bạn muốn hiểu thêm về phần điều trị này, bài kích thích buồng trứng sẽ giúp nối các mảnh lại.
Một tổng quan hệ thống về các cặp vợ chồng vô sinh cho thấy con đường sau điều trị không giống nhau cho tất cả mọi người. Dù điều trị hỗ trợ sinh sản có hiệu quả, tỷ lệ quay lại ART để sinh thêm con thay đổi giữa các nghiên cứu và chỉ nằm khoảng 25 đến 50 phần trăm. Lý do không chỉ là y khoa mà còn có cảm xúc, tài chính và xã hội. PubMed: Family planning of infertile couples
Đây là lời nhắc quan trọng rằng khả năng y khoa và quyết định trong đời sống không phải là một. Điều trị có thể giúp, nhưng không tự động lấp đầy toàn bộ kế hoạch gia đình. Hy vọng vẫn cần thiết, nhưng không cần phải nhường chỗ cho thực tế.
Làm sao để tách kỳ vọng cảm xúc khỏi thực tế y khoa?
Cách tách rõ nhất thường không phải là lý thuyết, mà là thực hành rất cụ thể. Hãy thử ba câu hỏi: Cơ thể đang nói gì? Dữ liệu thống kê đang nói gì? Cảm xúc của mình đang nói gì? Khi các câu trả lời được tách ra, áp lực sẽ giảm.
- Cơ thể cho biết hiện tại mặt sinh học nào có thể quan sát được.
- Thống kê cho biết trong những điều kiện tương tự, một việc thành công thường xuyên ra sao.
- Cảm xúc cho biết tình huống này đang được bạn chịu đựng đến mức nào hay đang nặng đến mức nào.
Người tách được ba tầng này không trở nên lạnh lùng hơn. Ngược lại, họ giữ được hy vọng mà không cần biến nó thành một mệnh lệnh y khoa.
Những câu hỏi nào thật sự nên hỏi
Người đang tìm một hướng đi rõ ràng thường không cần thêm nhiều thống kê bằng việc có những câu hỏi tốt hơn. Câu hỏi tốt là câu hỏi kéo ta ra khỏi cơn muốn chắc chắn ngay lập tức và hướng đến bước tiếp theo thực tế hơn.
- Rụng trứng của tôi đã được xác nhận thật hay mới chỉ là suy đoán?
- Tuổi của tôi đang khớp như thế nào với tiền sử y khoa hiện có?
- Những con số tôi đang có đã đầy đủ chưa, hay chỉ là một phần của bức tranh?
- Bác sĩ hoặc phòng khám của tôi sẽ rút ra kết luận gì từ toàn bộ bức tranh?
- Ngay lúc này tôi đang muốn đánh giá xác suất, hay thực ra tôi cần ra quyết định?
Những câu hỏi này hữu ích hơn việc liên tục kiểm tra thêm triệu chứng hay thêm một bộ test mới. Chúng không đòi hỏi kiến thức hoàn hảo, nhưng giúp định hướng ổn định hơn.
Trong đời sống hằng ngày, tiếp cận thực tế có nghĩa là gì
Thực tế không có nghĩa là khô khan hay bi quan. Nó có nghĩa là biết điểm xuất phát của mình, coi trọng con số và vẫn không đóng mọi câu hỏi chỉ bằng một giá trị duy nhất. Nó cũng bao gồm việc chủ động giới hạn kỳ vọng. Nếu ta thu cả tháng lại thành một tín hiệu duy nhất, việc chờ đợi sẽ trở nên nặng hơn nhiều.
Trong thực tế, điều đó có thể nghĩa là không test mỗi ngày, chỉ đọc kết quả trong đúng khung thời gian, tránh tự chẩn đoán quá mức và hỏi ngữ cảnh y khoa thay vì để trí tưởng tượng kéo đi trong sự bất định. Khi đó, ta vẫn nhìn rõ, nhưng không bị kéo vào căng thẳng liên tục.
Nếu đang hoặc sắp điều trị, những bước rõ ràng càng có ích hơn. Khi ấy, điều quan trọng hơn cảm giác là kế hoạch thực sự nói gì. Vì thế, có hướng dẫn tốt là rất cần thiết.
Khi nào nên đi đánh giá y khoa?
CDC khuyến nghị nên tìm hỗ trợ y khoa nếu sau 12 tháng quan hệ đều đặn không dùng biện pháp tránh thai mà vẫn chưa có thai. Nếu người liên quan từ 35 tuổi trở lên, thường nên đánh giá sau 6 tháng. Cũng nên đi sớm hơn nếu chu kỳ rất không đều, có bệnh lý đã biết như endometriosis hoặc PCOS, hoặc đã từng sảy thai hay có các dấu hiệu khác của vấn đề sinh sản. CDC: Reproductive health overview
Đây không phải là một thông điệp đáng sợ, mà là cách hợp lý để hiểu tình huống. Thực tế y khoa trở nên quan trọng khi chỉ riêng hy vọng không còn đủ để giúp ta hiểu sự bất định nữa.
Những điều không đúng
- Không đúng khi nói khả năng sinh sản và mang thai là cùng một thứ.
- Không đúng khi nói điểm xuất phát tốt sẽ bảo đảm có thai.
- Không đúng khi nói hy vọng có thể thay thế chẩn đoán.
- Không đúng khi nói một chỉ số đẹp là đủ kể hết toàn bộ câu chuyện.
- Không đúng khi nói điều trị và thành công tự động là một.
Kết luận
Khả năng sinh sản là năng lực sinh học. Xác suất là cơ hội thống kê. Hy vọng là sức mạnh cảm xúc giúp con người chịu đựng sự bất định. Người tách được ba tầng này sẽ không mất niềm tin, mà có thêm sự rõ ràng. Và chính sự rõ ràng đó mới giúp nhiều hơn bất kỳ lời hứa nào trên hành trình mong con.