多胎妊娠とは何か
二つ以上の胚が同時に発育する妊娠を多胎妊娠といいます。もっとも多いのは双胎で、三胎以上はかなりまれです。
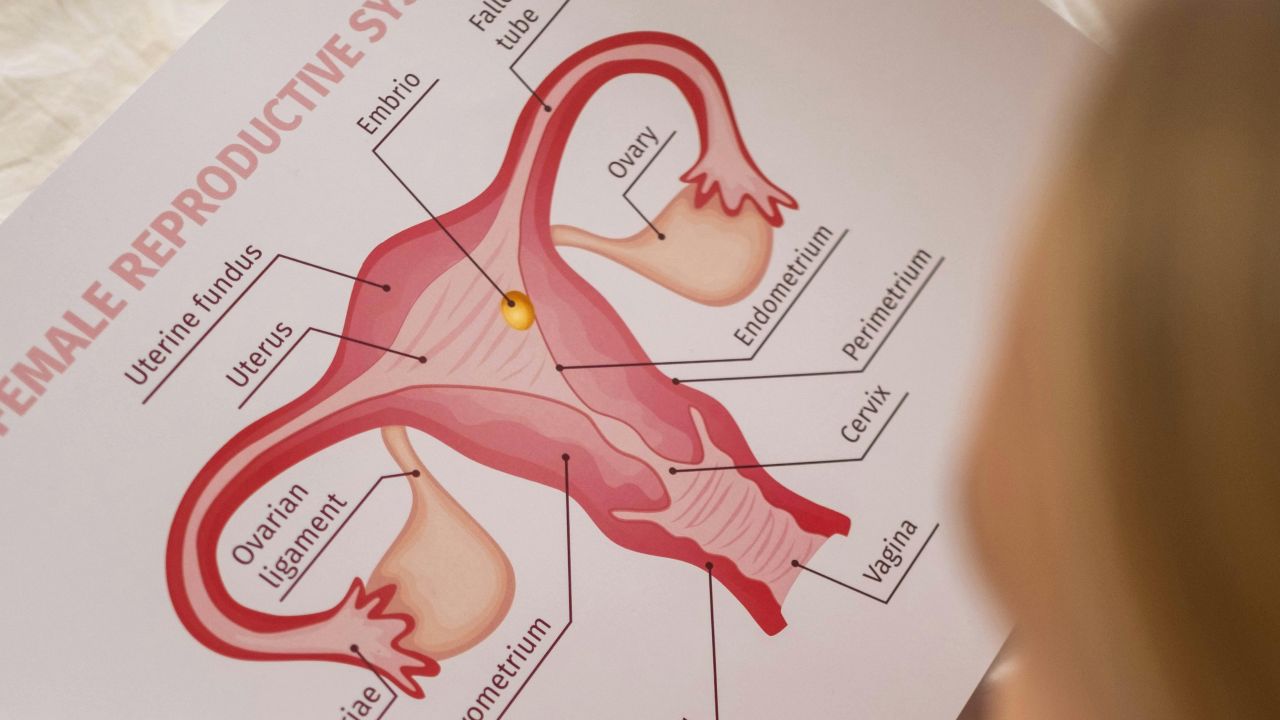
医学的に重要なのは人数だけではありません。胎児が同じ胎盤を共有しているか、別々の胎盤か、また一つの羊膜腔か二つかも重要です。これを絨毛膜性と羊膜性と呼び、管理全体に影響します。
そのため多胎妊娠は、単に超音波検査が増えるだけではありません。独自のリスクプロファイルがあり、より早い段階から分娩計画が必要になることもあります。
双子、三つ子、多胎妊娠:どのような種類があるか
双胎では、成り立ちとその後の構造の共有を分けて考えることが重要です。一卵性双胎は一つの胚が分かれて生じます。二卵性双胎は一つの周期で二つの卵子が受精して生じます。その後に胎盤や羊膜腔をどう共有するかは別の医学的問題です。
- 一卵性双胎の頻度は世界的に比較的安定しており、およそ1,000出生あたり4です。
- 二卵性双胎の頻度は地域差が大きく、妊娠年齢や生殖補助医療の影響を受けます。
- 三つ子以上は現在では主に高リスク妊娠として重要です。
同じ周期で二つの卵子がどう受精し得るかを知りたいなら、superfecundation も参考になります。ただし日常的には、どのような管理が必要かの方が重要です。
双子や三つ子の統計が食い違って見える理由
多くの誤解は数字が間違っているからではなく、比較の基準が混ざっているために起こります。ごく早期の超音波統計と出生統計は同じものを測っていません。
- 妊娠あたり:初期に二つ以上の胚が見える頻度
- 出生あたり:最終的に双子や三つ子が生まれる頻度
- 総計:自然妊娠と不妊治療後の妊娠が分けられていないことがある
大規模レビューでは、2010年から2015年の世界の双胎出生率は1,000出生あたり約12と推定されています。一卵性双胎の頻度は比較的安定しており、全体の増加は晩婚化・晩産化と医療補助生殖によって主に説明されています。 Monden, Pison, Smits:Twin Peaks, Human Reproduction 2021.
vanishing twin も混乱を招きます。初期には二つ見えていても、その後一つの妊娠だけが継続することがあります。だから早期診断の数字は出生率より高く出ることがあります。StatPearls では双胎妊娠の約15から36パーセントという目安が示されています。 NCBI Bookshelf:Vanishing Twin Syndrome. 出血や不安がある場合は、流産 の記事も参考になります。
現在、多胎妊娠はどれくらい多いか
双子はもはや極端な珍しさではありません。世界ではおよそ42人に1人の赤ちゃんが双子として生まれます。ただし自然な双胎妊娠の頻度がどこでも同じという意味ではありません。
- 世界全体:1,000出生あたり約12の双胎出生
- 一卵性双胎:通常は1,000出生あたり約4
- 米国 CDC 2023:1,000生児あたり30.7の双胎出生
- ごく初期の多胎所見は、途中で減少する症例があるため最終出生率より高く出ることがある
国別の数字を見るときは、元のソースを確認するのが有用です。国によって平均よりかなり高い場合も低い場合もあります。 CDC FastStats:Multiple Births.
不妊治療が多胎妊娠率を変える理由
不妊治療後の多胎妊娠は、通常二つの経路で起こります。卵巣刺激によって複数の卵胞が同時に成熟するか、IVFで安全性の観点から理想より多くの胚が移植されるかです。
- 刺激法と 人工授精 では、同じ周期に複数の卵子が成熟するとリスクが上がります。
- IVFでは移植胚数が双子や三つ子の率に最も直接的に影響します。
- 高年齢妊娠も双胎率上昇に寄与しますが、すべての上昇を説明するわけではありません。
胚が多いことは単に妊娠しやすいという意味ではなく、早産や新生児医療、母体合併症のリスク増加も意味します。 ASRM:Guidance on the limits to the number of embryos to transfer.
最大のリスク要因は早産
多胎妊娠の重要なリスクの多くは、結局早産に集約されます。ISUOGによれば、多胎妊娠の最大60パーセントが37週未満で終了し、非常に早い出産のリスクも単胎より明らかに高いとされています。 ISUOG Practice Guidelines:role of ultrasound in twin pregnancy.
- 出生体重の低下と新生児管理の増加
- 胎児間発育差のリスク上昇
- 妊娠高血圧や子癇前症など母体合併症の増加
- 身体的負担、貧血、日常生活上の制限の増加
絨毛膜性を早く決めるべき理由
絨毛膜性の早期判定は、質の高い管理の重要な要素です。NICE と ISUOG は可能なら第1三半期での記録を勧めています。後になるほど評価の信頼性が下がるからです。 NICE:Determining chorionicity and amnionicity.
単絨毛膜双胎は一つの胎盤を共有するため、独自のリスクがあります。判定が遅れると、管理計画が実際のリスクとずれることがあります。
一般的な管理の流れ
- 妊娠初期:絨毛膜性と羊膜性の確認
- 第2三半期以降:発育と羊水の定期チェック
- 単絨毛膜双胎:超音波間隔をより短くする
- 妊娠後半:分娩場所と新生児対応の計画
日常で役立つ良い判断
- 数字を見る前に、その統計が何を示すかを確認する
- 早い段階で絨毛膜性を確認し記録してもらう
- 多胎回避を不妊治療の質の指標として考える
- 分娩場所や移動、家庭の支援を早めに計画する
- 警戒すべき症状をあらかじめ整理する
見過ごさない方がよい警告サイン
- 出血や繰り返す強い腹痛
- 規則的な張りや繰り返す強い腹部緊満
- 強い頭痛、視覚異常、急なむくみ
- 発熱、息切れ、強い体調不良
- 妊娠後期の胎動低下
双子、三つ子、多胎妊娠に関する誤解と事実
- 誤解:多胎妊娠は単に赤ちゃんが多いだけ。事実:管理もリスクも単胎と異なります。
- 誤解:一卵性双胎が自動的に最大の問題。事実:重要なのは胎盤共有です。
- 誤解:初期に二つ見えたら必ず双胎のまま。事実:初期多胎は減少することがあります。
- 誤解:胚が多いほど成功だけが増える。事実:早産や合併症リスクも増えます。
まとめ
多胎妊娠は、人数、成立機序、医療管理を分けて理解すると分かりやすくなります。そうすると、絨毛膜性、多胎回避、早めの計画がなぜ重要なのかが見えやすくなります。