L’essenziale in 30 secondi
- La stimolazione ovarica è un termine ampio. In pratica bisogna distinguere tra induzione dell’ovulazione in assenza di ovulazione e stimolazione controllata per IVF o ICSI.
- Prima di iniziare contano più la diagnosi, la riserva ovarica, l’età, il rischio di PCOS, le patologie associate e l’obiettivo del ciclo rispetto a una dose standard.
- I farmaci più comuni sono letrozolo o clomifene per i disturbi ovulatori, oltre a gonadotropine, antagonisti del GnRH o, più raramente, agonisti del GnRH nei protocolli di IVF e ICSI.
- Ecografia e, se necessario, esami del sangue non sono extra facoltativi. Sono la base di sicurezza del trattamento. Dose, trigger e talvolta l’intero piano vengono adattati in base a questi dati.
- Il principale rischio grave è la sindrome da iperstimolazione ovarica. I protocolli attuali cercano di ridurla con pianificazione individualizzata, protocolli con antagonista, trigger adattato e, se serve, strategia freeze-all. Linea guida ESHRE 2025 sulla stimolazione ovarica
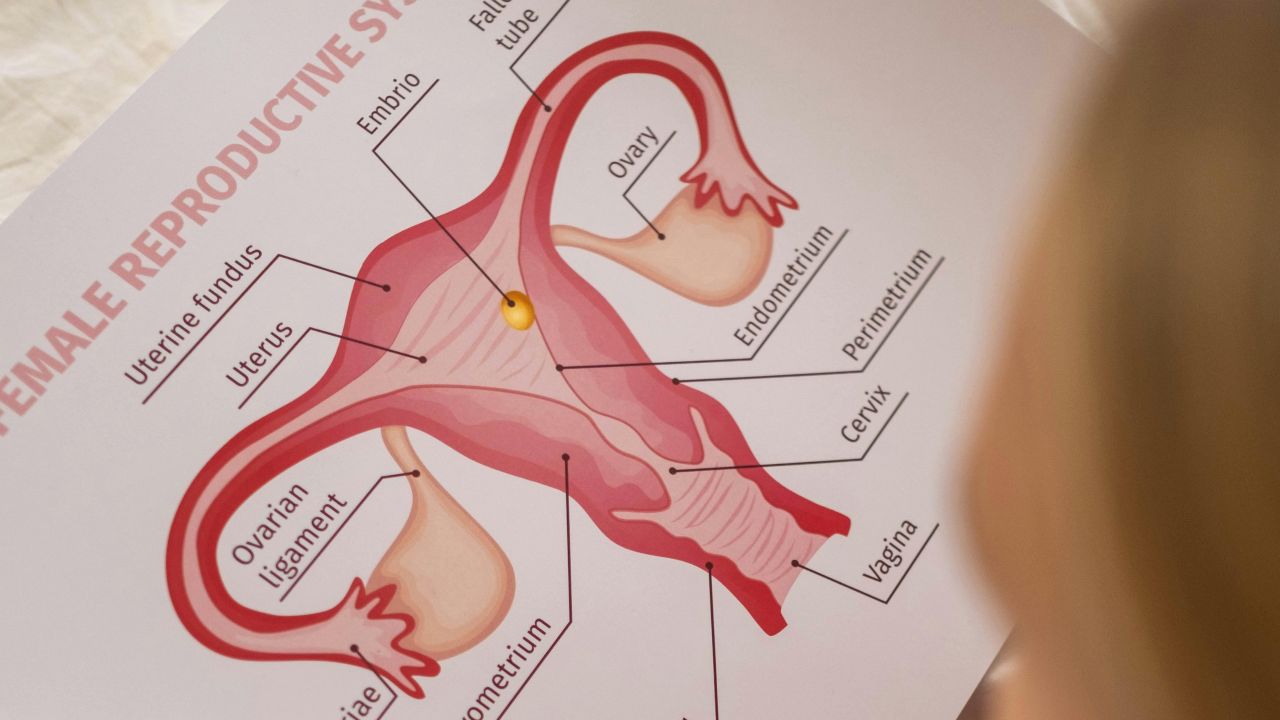
Cosa significa davvero stimolazione ovarica
Nel linguaggio quotidiano, quasi ogni maturazione follicolare guidata dagli ormoni viene chiamata stimolazione ovarica. In medicina il termine è più preciso. Quando non c’è un’ovulazione affidabile, spesso si parla di induzione dell’ovulazione. Quando si vogliono ottenere più ovociti per un prelievo, si tratta di stimolazione ovarica controllata nell’ambito della procreazione medicalmente assistita.
Questa distinzione conta perché non tutti i cicli di stimolazione hanno lo stesso obiettivo, usano gli stessi farmaci o comportano gli stessi rischi. Chi ha solo bisogno di ovulare di solito richiede un approccio diverso rispetto a chi si prepara per una IUI, una IVF o una ICSI.
Quando una stimolazione può avere senso?
La stimolazione può essere presa in considerazione quando l’ovulazione è assente, molto rara o quando servono più ovociti nell’ambito di un trattamento per la fertilità. Le situazioni tipiche includono PCOS, cicli irregolari, assenza di ovulazione dopo la sospensione della contraccezione ormonale, cicli di IUI con controllo prudente dei follicoli o cicli di IVF e ICSI con pick-up programmato.
Ma il fatto che abbia senso non dipende mai soltanto da un’ecografia. Contano anche la qualità del seme, lo stato delle tube, l’età, l’AMH, la risposta precedente ai farmaci, il tempo disponibile per cercare una gravidanza e l’eventuale utilità di una strategia più lieve o più diretta.
Per chi serve prima una valutazione seria
Prima di iniziare una stimolazione è importante chiarire perché la gravidanza non sia ancora arrivata. L’OMS raccomanda una valutazione strutturata invece di correre subito verso il trattamento. A seconda del caso, questo include la conferma di un disturbo dell’ovulazione, la valutazione del fattore maschile e il controllo di tube o cavità uterina quando necessario. Linea guida OMS su prevenzione, diagnosi e trattamento dell’infertilità
Questo è particolarmente importante nella PCOS. Anche se l’assenza di ovulazione sembra la spiegazione più ovvia, possono esserci anche fattore maschile, problemi tubarici o altre cause. Pensare solo all’ovulazione può far perdere tempo prezioso.
I tre obiettivi più frequenti della stimolazione
1. Far avvenire l’ovulazione
Nei cicli anovulatori o molto irregolari, l’obiettivo di solito è ottenere un solo follicolo dominante. Il punto non è la quantità, ma un ciclo controllato, interpretabile e con un rischio gestibile di gravidanza multipla.
2. Accompagnare una IUI con pochi follicoli maturi
Nella IUI la stimolazione è di solito volutamente prudente. Più follicoli non aumentano solo la probabilità di gravidanza, ma anche il rischio di gravidanza multipla. Per questo i cicli di IUI vengono spesso gestiti con limiti più stretti rispetto a quelli di IVF o ICSI.
3. Ottenere più ovociti per IVF o ICSI
Nella IVF e nella ICSI si cerca di far maturare più ovociti perché non tutti gli ovociti recuperati sono maturi, si fecondano o diventano embrioni trasferibili. Un numero più alto di follicoli può avere senso, ma solo entro limiti di sicurezza chiari.
Quali farmaci si usano più spesso
Nei disturbi ovulatori il trattamento inizia spesso con compresse. Le linee guida internazionali considerano il letrozolo la prima opzione farmacologica nell’infertilità associata a PCOS con anovulazione, mentre clomifene, metformina e gonadotropine possono avere un ruolo secondario o aggiuntivo a seconda del contesto. Panoramica linee guida PCOS 2025
- Il letrozolo viene spesso usato nella PCOS o nei cicli anovulatori e punta a uno sviluppo monofollicolare.
- Il clomifene resta un’opzione comune, soprattutto quando il letrozolo non è disponibile o non è adatto.
- La metformina può avere un ruolo di supporto in alcuni contesti di PCOS a seconda del profilo metabolico o della resistenza al clomifene, ma non è uno standard universale per ogni stimolazione. Revisione sulla metformina nella PCOS
- Le gonadotropine iniettabili permettono un controllo più fine, ma richiedono un monitoraggio più ravvicinato.
- Nei cicli di IVF e ICSI si usano anche antagonisti del GnRH o, più raramente, protocolli lunghi con agonisti del GnRH per evitare un’ovulazione precoce.
Perché il protocollo non viene scelto a caso
Il protocollo dipende dal fatto che ci si aspetti una risposta ovarica bassa, media o alta. I segnali importanti sono AMH, conta dei follicoli antrali, età, cicli di stimolazione precedenti, PCOS, endometriosi, basso peso, peso corporeo più elevato e il metodo di trattamento scelto.
I protocolli con antagonista oggi sono spesso preferiti quando si vuole ridurre il rischio di OHSS. Le linee guida per IVF e ICSI valutano non solo l’efficacia, ma anche la sicurezza, soprattutto nelle forme moderate o gravi di OHSS. È proprio per questo che il protocollo migliore non è il più aggressivo, ma quello che offre il miglior equilibrio tra beneficio e rischio per la situazione individuale.
Come si presenta di solito la preparazione prima del ciclo?
Prima del primo giorno di iniezioni non si tratta solo di ricette. Anamnesi, ecografia recente, valori ormonali e talvolta altri esami di laboratorio servono abitualmente a pianificare la dose iniziale e il protocollo. Questa preparazione è particolarmente importante in caso di PCOS, iperstimolazione precedente, riserva ovarica molto alta o rischio noto di coagulazione.
Contano anche aspetti pratici. Chi fa le iniezioni e quando, come si programma il trigger, quale contatto della clinica è disponibile nel fine settimana, in quali situazioni bisogna chiamare subito e cosa fare se crescono troppi o troppo pochi follicoli. Nella pratica, questi dettagli contano spesso più per la sicurezza del nome teorico del protocollo.
Come si svolge di solito un ciclo di stimolazione?
- Inizio del ciclo o punto di partenza definito ormonalmente.
- Inizio di compresse o iniezioni quotidiane secondo il piano.
- Prima ecografia dopo alcuni giorni, talvolta integrata con esami ormonali.
- Aggiustamento delle dosi e, se necessario, inizio di un antagonista.
- Trigger di maturazione finale degli ovociti quando dimensione follicolare e andamento lo permettono.
- Nella IUI si programma l’inseminazione al momento giusto. Nella IVF o ICSI segue il pick-up e poi la fase di laboratorio.
Tra schema teorico e realtà spesso ci sono piccoli aggiustamenti. Per questo un buon ciclo raramente è completamente lineare. Cambi di dose, controlli extra o un trigger più tardivo non significano automaticamente un problema. Significano che il ciclo viene davvero gestito.
Qual è il ruolo di ecografia ed esami del sangue
L’ecografia è lo strumento centrale del monitoraggio. Permette di vedere il numero dei follicoli, la loro crescita e la distribuzione delle dimensioni. In alcune situazioni si aggiungono estradiolo o altri ormoni per interpretare meglio una risposta forte o scegliere con maggiore precisione il momento del trigger.
Senza questo monitoraggio, il trattamento sarebbe in gran parte una supposizione. Con il monitoraggio, il team può correggere una risposta debole, riconoscere presto una iper-risposta e attivare un piano di sicurezza se necessario. È questo che distingue una stimolazione controllata da una semplice speranza di buon ciclo.
Quali sintomi sono frequenti senza essere automaticamente pericolosi
Molte persone riferiscono sensazione di pressione pelvica, addome gonfio, stanchezza, tensione al seno, irritazione nel punto di iniezione o maggiore carico emotivo durante la stimolazione. Questi sintomi possono essere fastidiosi e allo stesso tempo rimanere entro ciò che è atteso.
- pressione lieve o moderata nel bacino
- maggiore distensione addominale verso la fine del ciclo
- sensibilità mammaria
- piccoli lividi o bruciore nel punto di iniezione
- più stanchezza o minore tolleranza allo sforzo durante il trattamento
Quello che conta è l’evoluzione. Un fastidio lieve e stabile non è la stessa cosa di un addome che aumenta rapidamente, vomito o fiato corto.
Il principale rischio grave si chiama OHSS
La sindrome da iperstimolazione ovarica è la complicanza grave più conosciuta della stimolazione. Non succede solo perché le ovaie aumentano di dimensione. Deriva da una risposta eccessiva con alterazioni vascolari e spostamento di liquidi. Il team presta particolare attenzione quando la riserva ovarica è alta, è presente PCOS, si sviluppano molti follicoli o la risposta alla terapia è molto forte.
Le linee guida attuali dedicano sezioni specifiche alla prevenzione. Questo include una buona selezione delle pazienti, aggiustamento prudente delle dosi, protocolli con antagonista, strategie di trigger appropriate e, in alcuni casi, evitare il transfer fresco a favore di un transfer successivo. Linea guida ESHRE 2025
Segnali di allarme che richiedono un contatto rapido con la clinica
Dolore addominale forte o chiaramente crescente, aumento rapido di peso, addome molto disteso, mancanza di fiato, nausea persistente con vomito, sensazione di svenimento o urina molto scarsa richiedono una valutazione medica rapida. Anche se questi segnali non significano automaticamente OHSS, devono essere valutati dalla clinica o da un pronto soccorso, non da un forum.
Questo è particolarmente importante dopo il trigger o dopo un test di gravidanza positivo, perché l’OHSS può comparire anche più tardi. Una buona informazione spiega questi segnali prima che compaiano, non solo quando sono già presenti.
Perché alcuni cicli vengono ridotti, rimandati o cancellati
Per chi sta vivendo il percorso può sembrare contraddittorio fare molte iniezioni e sentire all’improvviso che bisogna rallentare. Dal punto di vista medico, questo è spesso il segno di una buona assistenza. Se in una IUI compaiono troppi follicoli maturi, cancellare può essere la decisione giusta perché il rischio di gravidanza multipla diventa troppo alto. Se la risposta è eccessiva in una IVF, una strategia freeze-all o un trigger modificato può essere più sicura.
Può succedere anche il contrario. Se la risposta è molto debole, il ciclo può essere interrotto perché impegno e prospettiva non sono più equilibrati. Un ciclo cancellato non è automaticamente un ciclo perso. Spesso porta informazioni utili per il tentativo successivo, meglio adattato.
Cosa succede dopo il trigger
Il trigger non è solo l’ultima iniezione. È un punto di svolta decisivo. Definisce la finestra temporale per l’ovulazione o per il pick-up e funziona anche come strumento di sicurezza. In caso di rischio più alto di OHSS, la strategia di trigger può essere scelta proprio per ridurre quel rischio, anche se questo significa che un transfer fresco non è sempre la scelta migliore.
Dopo il trigger, la IUI viene programmata nella finestra giusta. Se vengono consigliati rapporti mirati, il focus è la finestra fertile indicata. Nella IVF o ICSI, il pick-up viene pianificato e il laboratorio determina quanti ovociti sono maturi, quanti fertilizzano e come saranno i giorni successivi.
Cosa la stimolazione non può fare
La stimolazione può far crescere i follicoli, ma non trasforma ogni ovocita in un ovocita di buona qualità. Inoltre non corregge un fattore maschile grave, tube ostruite bilateralmente o la riduzione della qualità ovocitaria legata all’età. Per questo un ciclo con molti ovociti non è automaticamente un buon ciclo, e un ciclo moderato non è automaticamente un ciclo cattivo.
Le probabilità complessive continuano a dipendere da molti altri fattori, come età, qualità del seme, fertilizzazione in laboratorio, sviluppo embrionale, endometrio, strategia di transfer e, talvolta, semplicemente la variabilità biologica tra un ciclo e l’altro.
Cosa conviene tenere presente nella vita quotidiana durante il trattamento
Regole semplici aiutano più della ricerca della perfezione. Fare le iniezioni con regolarità, rispettare i controlli, non aggiungere nuovi farmaci di propria iniziativa e prendere sul serio i segnali di allarme. Verso la fine della stimolazione, sport ad impatto, salti o sforzi intensi di solito non sono una buona idea perché le ovaie possono essere aumentate di volume.
- Bevete a sufficienza e ascoltate il corpo senza sovrainterpretare ogni piccola sensazione.
- Programmate viaggi solo se monitoraggio, trigger e contatto d’emergenza restano realistici.
- Chiedete in clinica per rapporti sessuali, attività fisica, sauna o antidolorifici invece di affidarvi a regole generiche trovate online.
- Annotate per iscritto quale dose avete assunto e quando. Questo riduce gli errori e facilita il chiarimento dei dubbi.
PCOS e stimolazione ovarica: perché qui la pianificazione è particolarmente attenta
Con la PCOS, la stimolazione ovarica è un tema molto frequente, ma anche particolarmente delicato. Le linee guida spesso collocano il letrozolo davanti al clomifene o alla metformina da sola nell’infertilità associata a PCOS con anovulazione. Se le opzioni orali non bastano, possono entrare in gioco le gonadotropine, idealmente con dosi prudenti e monitoraggio stretto. Raccomandazioni OMS per l’anovulazione legata alla PCOS
Allo stesso tempo, la PCOS si associa a un rischio maggiore di iper-risposta. Per questo dose iniziale, scelta del protocollo, trigger e, in alcuni casi, transfer differito sono strumenti centrali di sicurezza. PCOS non significa automaticamente meno probabilità di gravidanza, ma richiede spesso un controllo del ciclo particolarmente accurato.
Miti e realtà sulla stimolazione ovarica
- Mito: più ovociti ci sono, meglio è. Realtà: ciò che conta è che la risposta sia coerente con l’obiettivo del ciclo e con il rischio individuale.
- Mito: più effetti collaterali ho, meglio sta funzionando la stimolazione. Realtà: i sintomi dicono poco sulla qualità reale del ciclo.
- Mito: una IUI dovrebbe idealmente produrre diversi follicoli ovulatori. Realtà: troppi follicoli possono rendere un ciclo di IUI clinicamente problematico.
- Mito: cancellare un ciclo significa che è andato tutto male. Realtà: spesso è una decisione di sicurezza o un’informazione utile per il protocollo successivo.
- Mito: la metformina fa sempre parte del trattamento della PCOS. Realtà: può essere utile, ma non è lo standard in tutte le situazioni e non sostituisce un buon piano di stimolazione.
- Mito: se l’ecografia è bella, la gravidanza è quasi certa. Realtà: la crescita follicolare è solo una tappa. La qualità ovocitaria, la fertilizzazione e lo sviluppo embrionale restano ostacoli distinti.
Quando vale la pena parlare del passo successivo?
Se un ciclo non ha dato il risultato sperato, vale la pena fare un colloquio di follow-up con calma. Le domande importanti sono se la dose era adeguata, se il timing del trigger aveva senso, se c’erano troppi o troppo pochi follicoli, se sarebbe meglio cambiare metodo e quali limiti di sicurezza fissare per il tentativo successivo.
Dopo più tentativi senza successo, non ha senso copiare esattamente lo stesso ciclo senza riflettere. A questo punto la questione diventa strategica, non ripetitiva. È lì che si capisce se l’approccio è davvero personalizzato o solo standardizzato.
Conclusione
Una buona stimolazione ovarica non è una corsa a numeri alti. È un trattamento controllato, con un obiettivo chiaro, monitoraggio ravvicinato e una valutazione onesta del rischio. Quando diagnosi, protocollo, follow-up e piano per gestire una iper-risposta corrispondono davvero alla situazione individuale, la stimolazione può diventare una parte utile e gestibile del percorso di fertilità.