ये तीनों अवधारणाएँ इतनी आसानी से क्यों मिल जाती हैं
गर्भधारण की कोशिश में सब कुछ एक साथ चल रहा होता है: चक्र जारी है, टेस्ट का दिन करीब है, कोई मान मापा जा रहा है, उम्मीद बनी हुई है। इसलिए उर्वरता, संभावना और उम्मीद को रोज़मर्रा की भाषा में अक्सर एक ही चीज़ की तरह माना जाता है। वे आपस में जुड़ी हैं, लेकिन एक नहीं हैं।
जो व्यक्ति गर्भ का इंतज़ार कर रहा है, वह आम तौर पर एक साफ़ जवाब चाहता है। लेकिन शरीर केवल आंशिक जवाब देता है। ओव्यूलेशन का अच्छा दिन, उपयुक्त हार्मोन स्तर या अच्छा निष्कर्ष शुरुआती स्थिति को बेहतर बना सकता है, पर किसी संभावना को वादे में नहीं बदलता।
चिकित्सीय दृष्टि से उर्वरता का असली मतलब क्या है
उर्वरता कोई मनःस्थिति या अनुमान नहीं, बल्कि एक जैविक क्षमता है। WHO बांझपन को प्रजनन प्रणाली की ऐसी बीमारी के रूप में वर्णित करता है जिसमें 12 महीने या उससे अधिक समय तक नियमित बिना सुरक्षा संभोग के बाद भी क्लिनिकल गर्भधारण नहीं होता। WHO: Multiple definitions of infertility
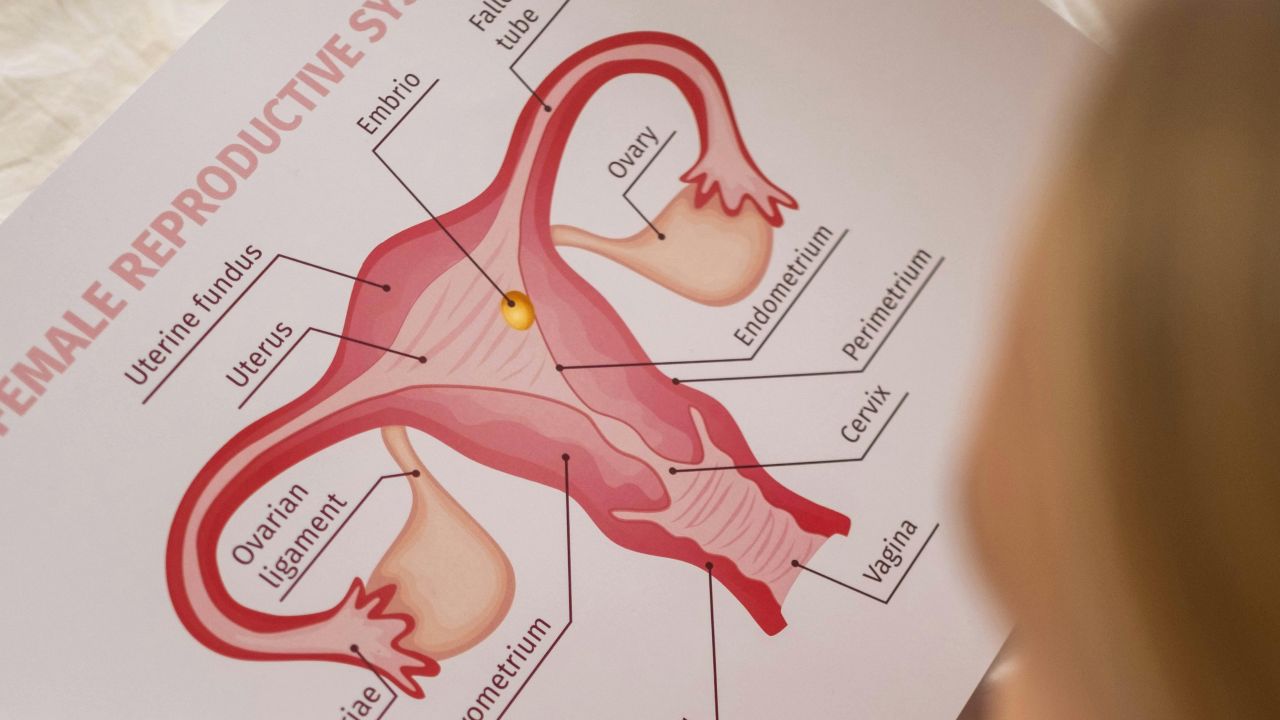
चिकित्सीय पक्ष में कई घटक शामिल होते हैं: ओव्यूलेशन, अंडों की गुणवत्ता, शुक्राणु, फैलोपियन ट्यूब, गर्भाशय, हार्मोन संतुलन और समय। CDC बताता है कि उर्वरता एक ही लैब वैल्यू पर निर्भर नहीं करती और कोई भी एकल टेस्ट इसे पूरी तरह नहीं बताता। CDC: Reproductive health overview
इसलिए उर्वरता एक अकेली संख्या से ज़्यादा, कार्यों की एक श्रृंखला है। अगर इस श्रृंखला की कोई कड़ी कमजोर हो जाती है, तो संभावना घट सकती है। अगर कई कड़ियाँ अच्छी तरह साथ काम करती हैं, तो शुरुआती स्थिति बेहतर हो जाती है, लेकिन फिर भी यह एक जैविक प्रक्रिया ही रहती है जिसमें अनिश्चितता होती है।
बेहतर शुरुआती स्थिति किससे पहचानी जाती है
बहुत से लोग इंटरनेट पर एक ऐसा संकेत खोजते हैं जो सब कुछ समझा दे। यह इतना सरल नहीं है। बेहतर शुरुआती स्थिति अक्सर कई तत्वों के पैटर्न के रूप में दिखती है: नियमित चक्र, स्पष्ट रूप से सिद्ध ओव्यूलेशन, खुली फैलोपियन ट्यूब, सामान्य सीमेन विश्लेषण, कोई गंभीर हार्मोनल समस्या नहीं और ऐसी मेडिकल हिस्ट्री जिसमें बड़े चेतावनी संकेत न हों।
यह इसलिए ज़रूरी है क्योंकि बहुत से लोग किसी हरी बत्ती की तलाश करते हैं। उर्वरता में ऐसी बत्ती अक्सर नहीं होती। वहाँ बस एक समग्र तस्वीर होती है जो आपकी स्थिति से बेहतर या कम बेहतर मेल खाती है। यही समग्र तस्वीर एकल मान से ज़्यादा उपयोगी है।
चिकित्सकीय रूप से उर्वरता कई चरणों से होकर गुजरती है: ओव्यूलेशन, निषेचन, परिवहन और आरोपण। अगर इन चरणों में से कोई एक बाधित होता है, तो संभावना कम हो जाती है। अगर कई चरण साथ काम करते हैं, तो शुरुआती स्थिति बेहतर होती है, लेकिन फिर भी यह कभी गारंटी नहीं होती।
संभावना कोई वादा क्यों नहीं है
संभावना एक सांख्यिकीय अवधारणा है। यह यह नहीं बताती कि होगा या नहीं, बल्कि यह कि समान परिस्थितियों में आम तौर पर कुछ कितनी बार सफल होता है। गर्भधारण की कोशिश में इसका मतलब है कि अच्छी शुरुआती स्थिति के बावजूद भी एक चक्र में गर्भ न बने, और कमज़ोर शुरुआती स्थिति के बावजूद भी गर्भ ठहर सकता है।
यही वह जगह है जहाँ सबसे बड़ा भ्रम अक्सर पैदा होता है। सही समय, पॉज़िटिव ओव्यूलेशन टेस्ट या अच्छा परिणाम एक उचित उम्मीद जगाते हैं। लेकिन उम्मीद अभी परिणाम नहीं है। संभावना हमेशा एक क्षमता और एक असंभवता के बीच का संबंध बनी रहती है।
3600 से अधिक महिलाओं और उनके पार्टनर पर की गई एक प्रॉस्पेक्टिव कोहोर्ट ने दिखाया कि महिलाओं और पुरुषों की उम्र गर्भधारण तक लगने वाले समय और गर्भपात के जोखिम से जुड़ी होती है। 35 वर्ष से अधिक उम्र की महिलाओं में गर्भपात का जोखिम अधिक था, और 40 वर्ष से अधिक उम्र के पुरुषों में भी यही बात दिखी। यह अध्ययन दिखाता है कि उर्वरता सिर्फ एक क्षणिक तस्वीर नहीं है, बल्कि जैविक सीमाओं और समय खिड़कियों पर निर्भर करती है। PubMed: Age among women and men, time to pregnancy and risk of miscarriage
AMH, FSH और AFC: किन मानों को अक्सर ज़रूरत से ज़्यादा महत्व दिया जाता है
जब लोग अपनी उर्वरता के बारे में जानकारी खोजते हैं, तो वे लगभग हमेशा AMH, FSH या antral follicles की संख्या तक पहुँचते हैं। ये मान बेकार नहीं हैं। ये ओवरी रिज़र्व का आकलन करने और स्टिमुलेशन के जवाब का बेहतर अनुमान लगाने में मदद करते हैं। लेकिन ये उर्वरता की कोई सरल ग्रेडिंग नहीं हैं।
ASRM साफ़ कहता है कि ओवेरियन रिज़र्व के मार्कर अंडों की संख्या या स्टिमुलेशन के जवाब के आकलन में उपयोगी हैं, लेकिन प्रजनन क्षमता के स्वतंत्र पूर्वानुमानक के रूप में कमजोर साबित होते हैं। दूसरे शब्दों में: कम या अधिक मान पूरी कहानी नहीं बताते। ASRM: Testing and interpreting measures of ovarian reserve
ASRM यह भी ज़ोर देता है कि ओवेरियन रिज़र्व के मार्कर केवल मूल्यांकन का एक हिस्सा हैं। जो व्यक्ति एक ही मान से चिपक जाता है, वह असली सवाल खो सकता है: पूरी तस्वीर कैसी दिखती है?
सबसे आम संकेतों को सही तरह कैसे पढ़ें
बहुत से लोग जानकारी की कमी के कारण नहीं, बल्कि उसे गलत तौलने के कारण अटक जाते हैं। इसलिए सामान्य संकेतों को सही पैमाने से पढ़ना मदद करता है।
- AMH ओवरी रिज़र्व और स्टिमुलेशन के अपेक्षित जवाब के बारे में कुछ बताता है।
- FSH और AFC मूल्यांकन को पूरा करते हैं, लेकिन समग्र आकलन की जगह नहीं लेते।
- नियमित चक्र एक काम करती हुई साइकिल रेगुलेशन की ओर इशारा करता है, लेकिन हर महीने की संभावना साबित नहीं करता।
- पॉज़िटिव ओव्यूलेशन टेस्ट फर्टाइल विंडो दिखाता है, बाद के परिणाम को नहीं।
- अच्छा महसूस करना भावनात्मक रूप से मूल्यवान है, लेकिन चिकित्सा दृष्टि से यह कोई निष्कर्ष नहीं है।
- उम्र अब भी एक मजबूत समग्र कारक रहती है, भले ही अलग-अलग मान अच्छे दिखें।
जो इन संकेतों को सही तरह समझता है, उसे कम अनुमान लगाना पड़ता है और अगला सही कदम अधिक स्पष्ट दिखता है।
उम्मीद एक अलग वाक्य है, लैब वैल्यू नहीं
उम्मीद न तो हार्मोन है और न ही अल्ट्रासाउंड का नतीजा। यह भीतर का वह फैसला है जिसमें रास्ता तुरंत नहीं छोड़ा जाता, भले ही नतीजा अभी खुला हो। इसी कारण उम्मीद गर्भधारण की कोशिश का हिस्सा है, लेकिन उसे ऐसा नहीं दिखना चाहिए जैसे वह पहले से ही कोई चिकित्सा निश्चितता हो।
यह इसलिए महत्वपूर्ण है क्योंकि बहुत से लोग उम्मीद और prognosis को मिला देते हैं। तब अच्छे एहसास को सबूत या बुरे एहसास को संकेत माना जाने लगता है। दोनों ही मामलों में, कुछ भावनात्मक चीज़ को ऐसा काम दिया जाता है जिसे केवल चिकित्सा ही निभा सकती है।
साथ ही, उम्मीद मासूमियत नहीं है। वह बहुत व्यावहारिक हो सकती है। कोई व्यक्ति जान सकता है कि रास्ता कठिन है, फिर भी उस पर चलना चाहता है। वह सीमाएँ जान सकता है, फिर भी भीतर से बंद नहीं होता। यही तनाव गर्भधारण की कोशिश को इतना मानवीय बनाता है।
अच्छे मान क्यों गारंटी नहीं होते
बहुत से ऐसे पल होते हैं जब सब कुछ अच्छा दिखता है, फिर भी कुछ नहीं होता। उपयुक्त ओव्यूलेशन, अच्छा चक्र, सामान्य अल्ट्रासाउंड या उपयोगी हार्मोन वैल्यू शुरुआती स्थिति को बेहतर बनाते हैं, लेकिन पूरी प्रणाली को हल नहीं करते। अच्छे शुरुआती बिंदु और गर्भावस्था के बीच अब भी निषेचन, विकास, आरोपण और वह शरीर होता है जिसे यह सब संभालना होता है।
इसलिए एक अच्छा मान देखकर सुनिश्चित उम्मीद निकाल लेना एक आम सोच-गलती है। AMH, follicle count या अन्य मार्कर स्थिति का आकलन करने में मदद कर सकते हैं। लेकिन वे किसी खास महीने का वादा नहीं हैं, और न ही किसी खास जीवन-परिणाम का।
CDC यह भी बताता है कि उम्र के साथ उर्वरता बदलती है और अलग-अलग टेस्ट केवल जाँच के हिस्से हैं। जो व्यक्ति किसी एक महीने के नतीजे को अंतिम नतीजे से मिला देता है, वह शरीर से उसकी क्षमता से अधिक पूर्वानुमेयता चाहता है। CDC: Reproductive health overview
ये तीनों स्तर रोज़मर्रा में कहाँ मिलते हैं
व्यावहारिक जीवन में उर्वरता, संभावना और उम्मीद तब सबसे ज़्यादा महसूस होती है जब दिमाग पहले से गणना कर रहा होता है और शरीर अभी इंतज़ार कर रहा होता है। तब दो हफ्तों का इंतज़ार शुरू होता है, और एक छोटी-सी भावना जल्दी ही पूरी कहानी बन जाती है। दो हफ्तों के इंतज़ार पर हमारा लेख इसी चरण को बेहतर समझने में मदद करेगा।
सांख्यिकीय प्रश्न के साथ यह प्रश्न भी खड़ा हो सकता है कि क्या आप इस रास्ते पर आगे बढ़ना भी चाहते हैं। बच्चे की इच्छा सिर्फ चक्र और समय का मामला नहीं होती। कभी-कभी पहले यह मूल निर्णय होता है कि क्या आप सच में इस दिशा में आगे बढ़ना चाहते हैं। तब बच्चे की इच्छा: हाँ या नहीं? बेहतर शुरुआत है।
इस तरह एक महत्वपूर्ण फर्क सामने आता है: चिकित्सा पूछती है कि कोई चीज़ कितनी संभावित है। भावना पूछती है कि क्या आप इस अनिश्चितता को सह भी सकते हैं। दोनों प्रश्न वैध हैं, लेकिन वे एक-दूसरे की जगह नहीं ले सकते।
जब इलाज भी शामिल होता है
प्रजनन उपचार में यह फर्क और स्पष्ट हो जाता है। ओवरी स्टिमुलेशन, यानी अंडाशयों की नियंत्रित उत्तेजना, शुरुआती स्थिति को बेहतर कर सकती है, परिपक्व follicles की संख्या बढ़ा सकती है, और चक्र को अधिक नियंत्रित बना सकती है। लेकिन वहाँ भी परिणाम एक संभावना ही रहता है, कोई स्वचालित गारंटी नहीं। अगर आप इस उपचार वाले हिस्से को और समझना चाहते हैं, तो ओवरी स्टिमुलेशन लेख मदद करेगा।
बांझपन से जूझ रहे जोड़ों की एक systematic review ने दिखाया कि इलाज के बाद का रास्ता सभी के लिए एक जैसा नहीं होता। भले ही प्रजनन उपचार सफल रहे हों, अगले बच्चे के लिए ART पर लौटने की दर अलग-अलग अध्ययनों में केवल लगभग 25 से 50 प्रतिशत रही। पीछे हटने के पीछे केवल चिकित्सीय नहीं, बल्कि भावनात्मक, वित्तीय और सामाजिक कारण भी थे। PubMed: Family planning of infertile couples
यह एक महत्वपूर्ण याद दिलाता है कि चिकित्सा की संभावनाएँ और जीवन के वास्तविक फैसले एक ही चीज़ नहीं हैं। इलाज मदद कर सकता है, बिना अपने आप पूरे परिवार-योजना को भर दिए। उम्मीद अब भी ज़रूरी है, लेकिन उसे वास्तविकता की जगह छोड़ने की ज़रूरत नहीं है।
भावनात्मक अपेक्षा और चिकित्सीय वास्तविकता को कैसे अलग करें
सबसे साफ़ अलगाव आम तौर पर अमूर्त नहीं, बल्कि बहुत व्यावहारिक होता है। तीन सवाल सोचने में मदद करते हैं: शरीर क्या कह रहा है? आँकड़े क्या कह रहे हैं? मेरी भावना क्या कह रही है? जब ये जवाब मिल जाते हैं, तो दिशा जल्दी ही दबाव बन जाती है।
- शरीर बताता है कि अभी जैविक रूप से क्या देखा जा सकता है।
- आँकड़े बताते हैं कि समान परिस्थितियों में कोई चीज़ कितनी बार सफल होती है।
- भावना बताती है कि यह स्थिति अभी आपको कितना संभाल रही है या कितना बोझ दे रही है।
इन स्तरों को अलग करने वाला व्यक्ति अधिक ठंडा नहीं हो जाता। उल्टा: उम्मीद को मेडिकल दावे में बदले बिना पकड़े रखना आसान हो जाता है।
कौन-से सवाल सच में पूछने चाहिए
जो व्यक्ति एक साफ़ दिशा खोज रहा है, उसे अक्सर नई स्टैटिस्टिक की नहीं, बल्कि बेहतर सवालों की ज़रूरत होती है। सबसे उपयोगी सवाल वे होते हैं जो निश्चितता की इच्छा से हटाकर वास्तविक अगले कदमों की ओर ध्यान ले जाते हैं।
- क्या मेरी ovulation सच में पुष्टि हुई है, या सिर्फ अनुमान है?
- मेरी उम्र मेरी अब तक की medical history से कैसे मेल खाती है?
- क्या मेरे पास जो values हैं वे वाकई पूरी हैं, या सिर्फ तस्वीर का हिस्सा?
- मेरे डॉक्टर या क्लिनिक पूरी तस्वीर से क्या निष्कर्ष निकालेंगे?
- क्या मैं अभी किसी संभावना का आकलन करना चाहता हूँ, या मुझे सच में किसी निर्णय की ज़रूरत है?
ये सवाल अगली तेज़ symptom-check या अगले test series से अधिक मदद करते हैं। उन्हें परफेक्ट ज्ञान नहीं चाहिए, लेकिन वे एक अधिक स्थिर दिशा देते हैं।
रोज़मर्रा में realistic approach का मतलब क्या है
Realistic का मतलब नीरस और निराशाजनक होना नहीं है। इसका मतलब है: अपनी शुरुआती स्थिति जानना, आंकड़ों को गंभीरता से लेना और फिर भी हर खुले प्रश्न को एक ही संख्या से बंद न करना। इसमें उम्मीदों को जानबूझकर सीमित करना भी शामिल है। अगर पूरे महीने को सिर्फ एक संकेत तक सीमित कर दिया जाए, तो इंतज़ार ज़रूरत से ज़्यादा भारी हो जाता है।
व्यवहार में यह इस तरह दिख सकता है: हर दिन test न करना, नतीजों को केवल सही समय-खिड़की में पढ़ना, अनावश्यक self-diagnosis से बचना और अनिश्चितता में कल्पना के बजाय medical context पूछना। तब नज़र खुली रहती है, लेकिन लगातार तनाव में नहीं गिरती।
अगर इलाज चल रहा है या planned है, तो साफ़ कदम और भी मदद करते हैं। तब किसी भावना की ताकत से कम, और plan वास्तव में क्या कहता है, उससे अधिक फर्क पड़ता है। इसी कारण अच्छी guidance ज़रूरी है।
कब मेडिकल evaluation समझ में आती है
CDC सलाह देता है कि यदि 12 महीने तक नियमित असुरक्षित संभोग के बाद गर्भधारण नहीं हुआ है, तो चिकित्सा सहायता लेनी चाहिए। यदि संबंधित व्यक्ति 35 वर्ष या उससे अधिक उम्र का है, तो अक्सर 6 महीने बाद ही evaluation सुझाई जाती है। पहले evaluation तब भी उचित है जब cycles बहुत irregular हों, endometriosis या PCOS जैसी known conditions हों, या पहले से गर्भपात या fertility problem के अन्य संकेत रहे हों। CDC: Reproductive health overview
यह कोई नाटकीय संदेश नहीं, बल्कि स्थिति को समझने का एक उचित तरीका है। medical reality तब महत्वपूर्ण हो जाती है जब केवल उम्मीद अब अनिश्चितता को समझने के लिए पर्याप्त न रहे।
क्या सच नहीं है
- यह सच नहीं है कि उर्वरता और गर्भावस्था एक ही चीज़ हैं।
- यह सच नहीं है कि अच्छी शुरुआती स्थिति गर्भावस्था की गारंटी देती है।
- यह सच नहीं है कि उम्मीद diagnosis की जगह ले सकती है।
- यह सच नहीं है कि एक अच्छा value पूरी कहानी बता देता है।
- यह सच नहीं है कि इलाज और सफलता अपने-आप एक ही चीज़ हैं।
निष्कर्ष
उर्वरता जैविक संभावना है। संभावना सांख्यिकीय अवसर है। उम्मीद वह भावनात्मक ताकत है जिसकी मदद से लोग अनिश्चितता सहते हैं। जो इन तीन स्तरों को अलग करता है, वह भरोसा नहीं खोता, बल्कि स्पष्टता पाता है। और यही स्पष्टता बच्चे की इच्छा में किसी भी कृत्रिम वादे से ज़्यादा मदद करती है।