Ce qu’est la congélation préventive des ovocytes et ce que ce n’est pas
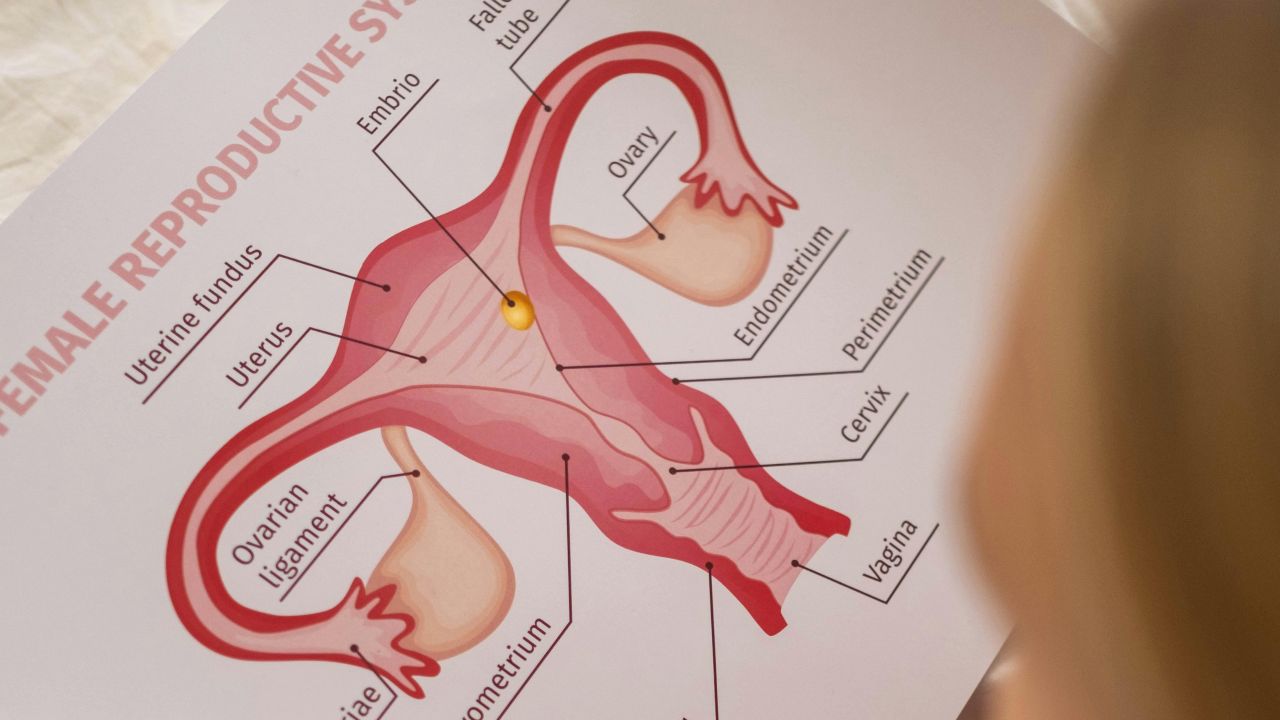
Dans cette démarche, des ovocytes non fécondés sont prélevés après une stimulation hormonale puis congelés très rapidement au laboratoire. En termes médicaux, on parle souvent de cryoconservation planifiée d’ovocytes, et la congélation se fait généralement par vitrification, une technique de congélation rapide. Pour une explication officielle et accessible, voir : HFEA: Egg freezing.
Point essentiel : la congélation préventive des ovocytes ne garantit pas d’avoir un enfant plus tard. C’est plutôt une façon de préserver des options quand votre projet de vie et votre fenêtre biologique ne coïncident pas à l’instant présent.
Beaucoup la confondent avec la congélation d’embryons. Pour les embryons, ovocyte et spermatozoïde sont déjà réunis, alors qu’ici on congèle d’abord uniquement les ovocytes. Si vous les utilisez plus tard, la fécondation se fait dans le cadre d’une FIV ou souvent d’une ICSI. La FIV est la fécondation in vitro, et l’ICSI est une forme de FIV où un spermatozoïde est injecté directement dans l’ovocyte.
On confond aussi parfois cette démarche avec la préservation de la fertilité pour raison médicale. La préservation médicale peut être pertinente, par exemple avant certains traitements contre le cancer, tandis que la congélation préventive des ovocytes désigne le plus souvent une congélation sans urgence médicale immédiate.
Un autre point souvent oublié : même si les ovocytes sont plus jeunes, une grossesse à un âge plus avancé comporte tout de même des enjeux médicaux spécifiques. Cette stratégie peut faire gagner du temps, mais ne remplace pas une bonne planification ni un conseil de qualité.
Quand la congélation préventive des ovocytes peut être pertinente?
Le fait que cette démarche soit pertinente pour vous dépend de votre situation, pas seulement de votre âge. Les raisons fréquentes sont un moment de vie qui ne se prête pas à une grossesse, un manque de stabilité dans la relation ou le quotidien, ou l’envie de gagner du temps sans tout laisser au hasard.
Sur le plan médical, l’âge des ovocytes au moment de la congélation est souvent le facteur central. Avec l’âge, la proportion d’ovocytes qui ne conduisent pas ensuite à une grossesse évolutive tend à augmenter, tandis que la réserve ovarienne diminue. En règle générale : plus les ovocytes sont congelés tôt, meilleures sont les conditions de départ pour une utilisation ultérieure. Pour situer le sujet âge et fertilité, ce guide aide : Fertilité et âge.
Votre situation de départ reste tout aussi importante. En consultation, on examine souvent des éléments comme l’hormone anti-müllérienne, AMH, et l’échographie des ovaires pour estimer combien d’ovocytes on peut espérer obtenir par cycle.
Si vous ressentez une forte pression liée au temps, il peut être utile de clarifier cette pression avant de vous lancer dans le médical. Cet article peut vous aider : Votre horloge biologique tourne : signes et prochaines étapes claires.
Pour un contexte mondial sur l’infertilité, voir OMS : infertilité.
Le déroulement : étape par étape
Le déroulement exact varie d’un centre à l’autre, mais la logique est souvent similaire. L’objectif est d’obtenir plusieurs ovocytes matures sur un cycle, de les congeler de façon sûre et de les conserver pour une utilisation ultérieure en FIV ou ICSI. Une vue d’ensemble simple des étapes de la FIV est aussi disponible ici : NHS : fécondation in vitro.
1. Première consultation et bilan
On commence généralement par une consultation. Il ne s’agit pas uniquement de résultats biologiques, mais aussi de votre calendrier, de vos antécédents, de vos traitements, de votre cycle, de facteurs de risque, et de la faisabilité de cette congélation dans votre situation. Un bon centre aborde aussi les limites, la charge émotionnelle, l’éventualité de plusieurs cycles et l’utilisation future, y compris les coûts.
Dans la pratique, il est utile d’apporter une courte liste au premier rendez-vous :
- Les traitements que vous prenez régulièrement et les antécédents importants.
- Les créneaux dont vous disposez réellement dans les prochaines semaines pour les contrôles et rendez-vous.
- Votre objectif, par exemple préserver une option pour un enfant ou pour plusieurs.
- Le niveau de flexibilité dont vous avez besoin, par exemple si un deuxième cycle devient pertinent.
2. Stimulation hormonale
Pour faire mûrir plusieurs ovocytes en même temps, on stimule les ovaires pendant une courte période. Il s’agit le plus souvent d’injections quotidiennes sur environ dix à quatorze jours, avec une surveillance par échographies et prises de sang. L’objectif est de déclencher le prélèvement au bon moment et de repérer tôt des risques comme l’hyperstimulation.
3. Déclenchement et ponction d’ovocytes
Quand les follicules sont suffisamment développés, on déclenche la maturation finale. La ponction se fait lors d’un acte court, souvent sous sédation ou anesthésie brève, généralement par voie vaginale sous contrôle échographique. Ensuite, du repos est conseillé, et beaucoup de personnes rentrent chez elles le jour même.
4. Laboratoire : sélection, congélation et conservation
Au laboratoire, on identifie les ovocytes matures et on les congèle. La vitrification est fréquemment utilisée pour limiter la formation de cristaux de glace. Les ovocytes sont ensuite conservés dans l’azote liquide et y restent jusqu’à leur utilisation ou la fin de la conservation.
5. Utilisation ultérieure dans un parcours de fertilité
Si vous décidez d’utiliser les ovocytes plus tard, ils sont décongelés puis fécondés. L’ICSI est souvent utilisée, car l’enveloppe de l’ovocyte peut être modifiée après congélation. Des embryons peuvent ensuite être transférés dans l’utérus, de manière comparable à un cycle de FIV.
Préparation et planification : ce qu’il vaut mieux clarifier avant de commencer
La congélation préventive des ovocytes n’est pas seulement un sujet médical, c’est aussi de l’organisation, un budget et des attentes réalistes. Plus vous clarifiez à l’avance vos contraintes des prochaines semaines, plus le parcours peut être serein.
- Organisation : pouvez-vous venir rapidement à une consultation de contrôle si le calendrier se décale.
- Travail : est-ce compatible avec une période très chargée, ou un mois plus calme serait-il préférable.
- Récupération : pouvez-vous prévoir une journée tranquille après la ponction et éviter les efforts intenses.
- Budget : avez-vous un plan pour les médicaments, la conservation et d’éventuels rendez-vous supplémentaires.
- Utilisation future : vous posez-vous déjà la question de passer plutôt par une FIV, une ICSI ou d’autres options.
Si votre question principale est la construction d’une famille sans relation classique, cet aperçu peut aider : Tomber enceinte en étant célibataire.
Chances de succès : de quoi elles dépendent vraiment
Les chances de succès ne reposent pas sur un seul chiffre, mais sur un ensemble de facteurs. Le facteur le plus important est souvent l’âge des ovocytes au moment de la congélation, puis le nombre et la maturité des ovocytes obtenus, ainsi que la qualité du laboratoire.
Concrètement : plus il y a d’ovocytes congelés, plus la probabilité d’obtenir au moins une grossesse plus tard augmente, mais cela ne garantit rien. À l’inverse, une quantité plus faible peut parfois suffire si l’âge et la situation de départ sont favorables.
De nombreuses synthèses sérieuses rappellent aussi que les données globales sont plutôt rassurantes, mais pas assez précises pour donner à chaque personne un nombre sûr d’ovocytes nécessaires à une naissance. Un bon accompagnement se base donc sur des scénarios réalistes plutôt que sur des promesses.
Si vous voyez cette démarche comme un gain de temps, il est utile de distinguer deux niveaux : la qualité des ovocytes au moment de la congélation et la période de vie à laquelle vous souhaitez être enceinte plus tard. Les deux comptent.
Si vous voulez aller plus loin sur la stimulation, cet article correspond bien : Stimulation ovarienne : déroulement, médicaments et ce qui vous attend.
Combien de cycles peuvent être utiles
Beaucoup attendent une réponse claire sur le nombre de cycles nécessaires. En pratique, cela dépend surtout de votre âge, de votre réserve ovarienne, de votre objectif et du nombre d’ovocytes matures obtenus par cycle.
Un bon accompagnement transforme ces éléments en plan compatible avec votre vie. Certaines personnes commencent volontairement par un cycle et décident ensuite si un cycle supplémentaire est utile. D’autres en planifient davantage dès le départ si le temps et le budget le permettent.
Pour mieux situer les facteurs liés à l’âge, cet article aide : Fertilité et âge.
Que signifie la qualité des ovocytes au laboratoire
En consultation, on parle souvent d’ovocyte mature. Cela signifie généralement que l’ovocyte a atteint un stade de maturation compatible, en principe, avec une fécondation ultérieure. Tous les ovocytes prélevés ne sont pas automatiquement matures, et un ovocyte mature ne conduit pas toujours à une grossesse.
C’est pourquoi il est utile de regarder non seulement le nombre total prélevé, mais aussi combien d’ovocytes ont réellement été congelés et la qualité du laboratoire pour la préparation et la conservation.
Après la ponction : ce qui est fréquent au quotidien
Après la ponction, beaucoup de personnes se sentent fatiguées et ressentent une pression dans le bas-ventre. Il est souvent conseillé de lever le pied le jour même et d’éviter les efforts intenses pendant quelques jours, car les ovaires peuvent être temporairement augmentés de volume.
L’essentiel est que la prise en charge après ponction dépend de votre situation. En cas de doute, la règle est simple : mieux vaut contacter le centre une fois de trop que pas assez.
Mythes et faits
- Mythe : la congélation préventive des ovocytes est une assurance pour avoir un bébé. Fait : cela peut améliorer les chances, mais il n’y a aucune garantie.
- Mythe : si je congèle des ovocytes, je peux repousser la décision indéfiniment. Fait : même avec des ovocytes congelés, la santé et la période de vie restent importantes.
- Mythe : un seul cycle suffit toujours. Fait : cela dépend de l’âge, de la réserve et de l’objectif.
- Mythe : seules les personnes célibataires choisissent cette démarche. Fait : cela peut aussi être pertinent en couple si le bon moment et le projet de vie ne coïncident pas.
- Mythe : la congélation préventive des ovocytes est un rendez-vous rapide sans préparation. Fait : il y a généralement plusieurs contrôles, des rendez-vous et une phase d’injections quotidiennes.
- Mythe : avec des ovocytes congelés, la grossesse est simple à tout âge. Fait : des ovocytes plus jeunes peuvent aider, mais une grossesse plus tard comporte tout de même ses enjeux médicaux.
- Mythe : je dois décider aujourd’hui avec quel sperme je veux être enceinte plus tard. Fait : dans cette démarche, on congèle d’abord des ovocytes, la fécondation est décidée au moment de l’utilisation.
Risques et effets indésirables
La congélation préventive des ovocytes est une démarche médicale et comporte des effets indésirables. Beaucoup de symptômes sont temporaires. Les complications graves sont globalement rares, mais il est important de les expliquer clairement.
- Pendant la stimulation : pression dans le bas-ventre, ballonnements, variations d’humeur, maux de tête, seins sensibles.
- Après la ponction : fatigue, douleurs légères ou petits saignements, rarement infection ou hémorragie.
- Rare mais important : syndrome d’hyperstimulation ovarienne, OHSS, avec des symptômes plus marqués. C’est pourquoi la surveillance et l’évaluation du risque sont essentielles.
Avant de commencer, demandez au centre quels signes d’alerte vous concernent et quand il faut contacter immédiatement l’équipe. C’est particulièrement important en cas de douleurs intenses, d’essoufflement, de prise de poids rapide ou de vomissements persistants.
Pour situer les données : des revues rapportent des issues obstétricales et néonatales globalement comparables après utilisation d’ovocytes congelés par rapport à des ovocytes frais, tout en rappelant que les données à long terme restent limitées et continuent d’être recueillies.
Un aperçu clair des risques et effets indésirables de la FIV est disponible ici : NHS : risques de la FIV.
Coûts : à quoi s’attendre
Les coûts se composent souvent de plusieurs éléments, et les différences entre centres peuvent être importantes. En France, les tarifs sont généralement en euros et la prise en charge varie selon la situation, donc demandez un devis clair et écrit avant de commencer.
- Bilans, consultation et examens biologiques.
- Médicaments de stimulation.
- Ponction d’ovocytes avec sédation ou anesthésie.
- Actes de laboratoire, congélation et traçabilité.
- Frais de conservation par an ou par période.
- Utilisation ultérieure : décongélation, fécondation et transfert embryonnaire.
Demandez précisément les tarifs forfaitaires, les éventuels frais additionnels et les règles de conservation si votre projet évolue. En cas de préservation pour raison médicale, les règles de prise en charge peuvent être différentes selon le système et la situation.
À titre d’exemple, une autorité explique coûts et financement ici : HFEA: Costs and funding.
Aspects juridiques et organisation : les points à clarifier
De nombreuses questions autour de cette démarche ne sont pas médicales mais juridiques et organisationnelles. Les règles varient selon les pays et les centres, d’où l’intérêt de lire les documents attentivement et de faire clarifier les zones floues par écrit avant de commencer.
- La durée de conservation autorisée et les consentements à renouveler.
- Ce qui est prévu si vous ne souhaitez pas utiliser les ovocytes ou ne pouvez plus les utiliser.
- Les options ultérieures, par exemple utilisation avec partenaire ou avec sperme de donneur, et le cadre applicable.
- Les documents nécessaires en cas de transfert vers un autre centre.
Décision émotionnelle : attentes, pression et soutien

Beaucoup vivent cette démarche comme un soulagement, car cela donne l’impression qu’une porte reste ouverte. En même temps, cela peut créer une nouvelle pression, par exemple l’idée qu’il faudra absolument utiliser les ovocytes plus tard ou qu’il ne faut pas rater le bon moment.
Une question intérieure simple peut aider : souhaitez-vous cette option supplémentaire, ou attendez-vous une forme d’assurance ? Si la peur, la pression du temps ou des conflits autour de vous dominent la décision, un accompagnement psychosocial indépendant peut être utile avant de commencer.
Pour mieux comprendre la pression ressentie, cet article peut aussi aider : Votre horloge biologique tourne.
Alternatives et compléments
La congélation préventive des ovocytes n’est pas la seule manière de gérer un calendrier incertain dans un projet d’enfant. L’option la plus adaptée dépend de votre situation, de votre santé et des règles de votre pays.
- Essayer plus tôt d’avoir une grossesse si les conditions de vie et la relation le permettent.
- Cryoconservation d’embryons si du sperme est déjà disponible et si c’est autorisé.
- Préservation médicale de la fertilité si une atteinte des ovaires est probable, par exemple avant certains traitements.
- Modèles familiaux et voies comme le co-parenting, l’adoption ou l’accueil, selon vos souhaits et le cadre légal.
Aucune de ces options n’est automatiquement meilleure. L’essentiel est de prendre une décision cohérente à long terme et réaliste médicalement.
Si vous vous demandez plutôt quelles étapes de traitement sont courantes, ces articles peuvent aider :
Conclusion
La congélation préventive des ovocytes peut vous donner du temps et des options supplémentaires, mais ce n’est pas une garantie. C’est une décision avec des chances, des limites, des coûts et une dimension émotionnelle, qui se prend au mieux avec une information réaliste et un bon accompagnement.