درک PCOS
PCOS یک سندروم است، یعنی مجموعهای از ویژگیهای ممکن. میتواند روی تخمکگذاری و چرخه، پوست و رشد مو و همچنین متابولیسم اثر بگذارد و اغلب با مقاومت به انسولین مرتبط است.
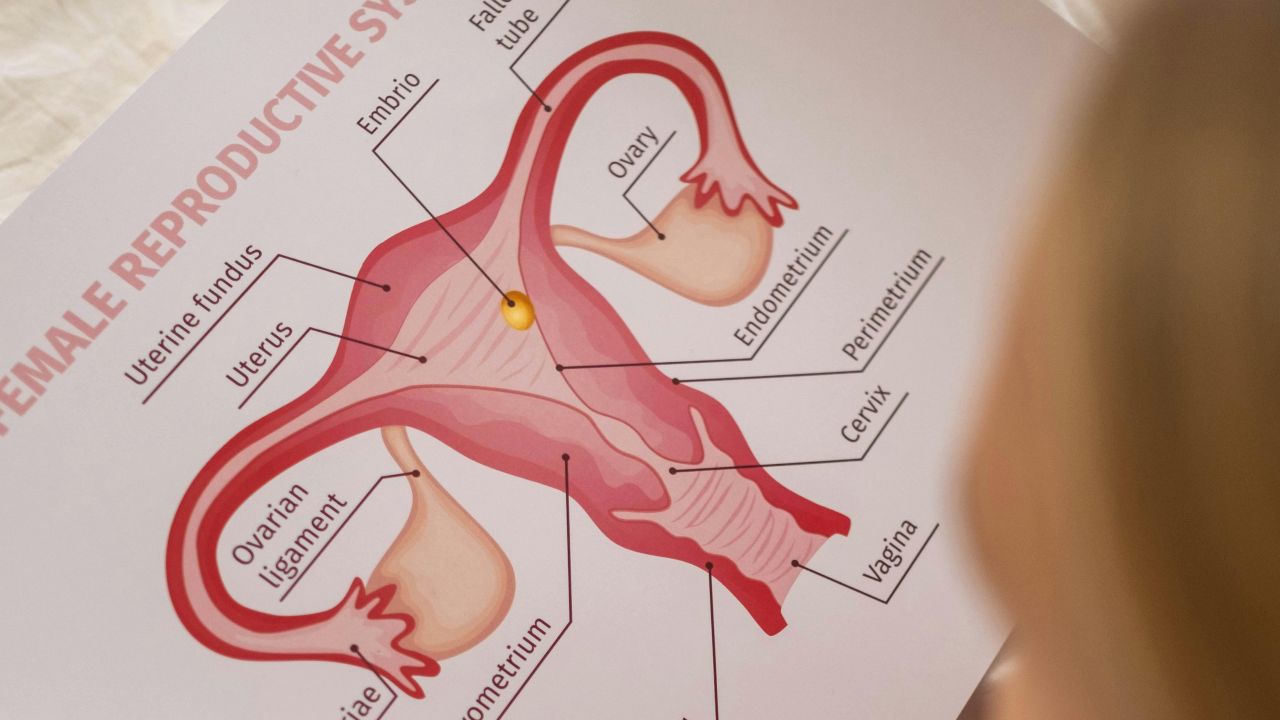
نام آن میتواند کمی گمراهکننده باشد، چون معمولاً به معنی کیستهای واقعی نیست. در سونوگرافی بیشتر تعداد زیادی فولیکول کوچک دیده میشود که در برخی چرخهها تا زمان تخمکگذاری بالغ نمیشوند.
برای درک شیوع: PCOS یکی از شایعترین اختلالات هورمونی در سنین باروری است. سازمان جهانی بهداشت به طور تقریبی بازه ۸ تا ۱۳ درصد را ذکر میکند. شروع معتبر: WHO درباره PCOS.
کدام علائم میتواند با PCOS سازگار باشد؟
PCOS شکل یکسانی در همه ندارد. برخی بیشتر از طریق چرخه متوجه میشوند، برخی از طریق پوست، و برخی هنگام برنامهریزی برای بارداری یا در آزمایشها. نشانههای شایع:
- خونریزی نامنظم، چرخههای طولانیتر از ۳۵ روز یا قطع طولانی خونریزی
- تخمکگذاری کمتکرار یا غایب
- آکنه پس از بلوغ یا آکنه مقاوم
- رشد موی بیشتر در صورت یا بدن
- افزایش وزن در ناحیه شکم یا دشواری در ثابت نگه داشتن وزن
- سختتر شدن بارداری به دلیل دشوار شدن زمانبندی بدون تخمکگذاری منظم
PCOS میتواند با وزن طبیعی هم وجود داشته باشد. وزن طبیعی آن را رد نمیکند و وزن بالا به تنهایی آن را ثابت نمیکند.
چرا PCOS ایجاد میشود؟ توضیح ساده سازوکارها
علت دقیق به طور کامل مشخص نیست. احتمالاً ترکیبی از زمینه ژنتیکی و چرخههای تنظیمی بدن است که در برخی افراد بیشتر به سمت افزایش آندروژنها و مقاومت به انسولین متمایل میشود.
از نظر عملی: بالا بودن طولانیمدت انسولین میتواند تولید آندروژن را افزایش دهد و تخمکگذاری را مختل کند. آندروژنها نیز روی پوست و رشد مو اثر میگذارند. وزن میتواند این چرخهها را تشدید کند، اما علت اصلی به حساب نمیآید.
نکته مهم: PCOS موضوع اراده نیست. سبک زندگی اهرم مهمی است، اما همه چیز را توضیح نمیدهد.
تشخیص بر اساس راهنماها: از چه معیارهایی استفاده میشود؟
در بزرگسالان معمولاً مجموعهای از سه معیار استفاده میشود. در بسیاری از راهنماها: اگر دو مورد از سه مورد وجود داشته باشد و علل دیگر رد شود، تشخیص PCOS محتمل است.
- تخمکگذاری نامنظم یا غایب
- علائم بالینی یا آزمایشگاهی افزایش آندروژن
- الگوی سونوگرافی تیپیک با فولیکولهای کوچک متعدد
بخش دوم مهم است: شرایط دیگری هم میتواند مشابه باشد و بسته به وضعیت باید رد شود، مانند مشکلات تیروئید یا پرولاکتین بالا.
برای توضیح ساده و قابل فهم: NHS درباره PCOS.
PCOS در سنین نوجوانی
در سالهای اول پس از اولین قاعدگی، نامنظمی چرخه شایع است و لزوماً PCOS نیست. به همین دلیل راهنماها در نوجوانان محتاطتر هستند. اغلب هدف تعیین ریسک و پیگیری روند است، نه دادن یک تشخیص قطعی سریع.
چه بررسیهایی معمولاً برای PCOS انجام میشود؟
تشخیص یک تست واحد نیست. شامل شرح حال، معاینه و آزمایش است. هدف این است که معیارهای PCOS سنجیده شود، تشخیصهای مشابه رد شود و ریسکهایی مثل مشکلات قند خون زودتر شناسایی شود.
- شرح حال: طول چرخه، الگوی خونریزی، آکنه، رشد مو، تغییرات وزن، برنامه بارداری و داروها
- معاینه: فشار خون، وزن، علائم افزایش آندروژن
- آزمایش خون: آندروژنها و بسته به وضعیت تیروئید و پرولاکتین، گاهی بررسیهای بیشتر برای رد علل دیگر
- غربالگری متابولیک: قند خون و چربی خون، به ویژه با ریسکفاکتور یا علائم
- سونوگرافی: ارزیابی تخمدانها و در خونریزیهای بسیار کم، بررسی آستر رحم
راهنمای بینالمللی مبتنی بر شواهد در سال ۲۰۲۳ توضیح میدهد که هورمون آنتیمولرین میتواند در برخی شرایط در بزرگسالان به عنوان جایگزین ارزیابی سونوگرافی استفاده شود، اما برای تشخیص در نوجوانان توصیه نمیشود. خلاصه: راهنمای بینالمللی PCOS ۲۰۲۳.
ریسکهای بلندمدت: هدف پیگیریها چیست؟
PCOS فقط موضوع بارداری نیست. راهنماها تأکید میکنند که میتواند کل بدن را درگیر کند. در بلندمدت معمولاً موضوعات زیر مهم است:
- مقاومت به انسولین، اختلال تحمل گلوکز و دیابت نوع ۲
- فشار خون بالا و اختلالات چربی
- آپنه خواب، به ویژه با ریسکفاکتور
- عوارض بارداری مانند دیابت بارداری و فشار خون بالا
- افزایش ریسک تغییرات آستر رحم وقتی خونریزی بسیار کم یا غایب است
این به معنی قطعی بودن عوارض شدید نیست. به معنی این است که پیگیریهای مناسب کمک میکند مشکلات زودتر دیده شود.
پیگیریهای رایج شامل فشار خون، قند خون و چربی خون است و همچنین داشتن برنامه برای خونریزی منظم در صورت خونریزیهای کم. فاصله پیگیری به ریسک و مرحله زندگی بستگی دارد.
تغذیه و فعالیت: پایه بدون افراط
سبک زندگی توصیه اصلی بسیاری از راهنماهاست. جایگزین درمان پزشکی نیست، اما میتواند اثر آن را تقویت کند. مهمترین چیز یک برنامه قابل اجرا در زندگی روزمره است.
- تغذیه سازگار با قند خون: سبزیجات، حبوبات، غلات کامل، مغزها و چربیهای باکیفیت بیشتر، نوشیدنیهای شیرین و خوراکیهای بسیار فرآوریشده کمتر
- فعالیت واقعبینانه: ترکیب هوازی و تمرین قدرتی مؤثر است، حتی با وزن طبیعی
- خواب و استرس: هر دو روی اشتها، انسولین و تنظیم چرخه اثر دارند
اگر شروع کردن سخت است، کوچک شروع کنید و پایدار نگه دارید.
داروها در PCOS: دستهبندی روشن
در PCOS معمولاً موضوع یک داروی واحد نیست، بلکه ترکیب گزینههای مناسب است. به طور کلی:
- تنظیم چرخه و علائم آندروژنی: اغلب پیشگیری هورمونی وقتی برنامه بارداری وجود ندارد
- متابولیسم: متفورمین بیشتر در مسائل متابولیک
- بارداری: داروهای تحریک تخمکگذاری همراه با پایش
مکملها زیاد مطرح میشوند، اما شواهد یکسان نیست. اگر مکمل مصرف میکنید، بهتر است هدف و معیار ارزیابی روشن باشد.
درمان بدون برنامه بارداری
اگر فعلاً برنامه بارداری ندارید، معمولاً مدیریت چرخه، علائم پوستی و ریسکهای بلندمدت مهمتر است. بسیاری از راهنماها پیشگیری هورمونی ترکیبی را به عنوان گزینه اول برای تنظیم خونریزی و کنترل علائم آندروژنی ذکر میکنند.
اگر خونریزی بسیار کم است، محافظت از آستر رحم هم مهم میشود. انتخاب مناسب به ریسکها، تحمل و نیاز به پیشگیری بستگی دارد.
برای یک جمعبندی سریع، خلاصه راهنماها و منابع بزرگ سلامت معمولاً از نظرهای پراکنده در شبکههای اجتماعی مفیدتر هستند.
درمان در صورت برنامهریزی برای بارداری
در صورت برنامه بارداری، یک برنامه مرحلهای کمک میکند. بسیاری به صورت خودبهخودی باردار میشوند و برخی به حمایت نیاز دارند، به ویژه اگر تخمکگذاری کم باشد.
1. درک بهتر تخمکگذاری و چرخه
برای اینکه بدانید آیا و چه زمانی تخمکگذاری دارید، نمودار دمای پایه و تستهای تخمکگذاری میتواند شروع خوبی باشد. در PCOS معمولاً پیگیری روند در زمان مفیدتر از یک تست تکی است. مطالب مرتبط: تخمکگذاری و تستهای LH.
2. عوامل دیگر را فراموش نکنید
حتی با PCOS هم بررسی کیفیت اسپرم و باز بودن لولهها ارزش دارد. این کار کمک میکند فقط روی یک عامل تمرکز نشود وقتی عوامل دیگری هم نقش دارند.
3. تحریک تخمکگذاری
اگر تخمکگذاری رخ نمیدهد، میتوان از دارو برای تحریک تخمکگذاری استفاده کرد. راهنمای بینالمللی سال ۲۰۲۳ لتروزول را به عنوان گزینه اول ترجیحی ذکر میکند. گزینههای دیگر کلومیفن، گاهی همراه با متفورمین، و در مرحله بعد گنادوتروپینها با پایش دقیق است.
برای توضیح قابل فهمتر، به تحریک تخمدان هم مراجعه کنید.
4. وقتی دارو کافی نیست
اگر با وجود تحریک تخمکگذاری بارداری رخ ندهد یا عوامل دیگری اضافه شود، روشهای دیگری میتواند مطرح شود، مانند لقاح خارجرحمی که معمولاً IVF گفته میشود. بسته به وضعیت، تزریق اسپرم داخل سیتوپلاسم تخمک نیز مطرح میشود که معمولاً ICSI گفته میشود. در PCOS ریسک تحریک بیش از حد بیشتر است، بنابراین پروتکل دقیق و پایش مهم است.
اگر باردار هستید یا قصد بارداری دارید، توجه به متابولیسم و فشار خون هم مفید است، چون PCOS میتواند با ریسک بالاتر دیابت بارداری و فشار خون بالا مرتبط باشد. این به معنی قطعی بودن عوارض نیست، بلکه به معنی اهمیت پایش و آمادگی است.
نکته آرامشبخش: PCOS در طول زمان تغییر میکند. در برخی مراحل بیشتر موضوع چرخه و پوست است و در مراحل دیگر متابولیسم و پیگیریها مهمتر میشود. برنامه میتواند با شما تغییر کند.
آکنه، رشد مو و ریزش مو: چه چیزهایی در عمل کمک میکند؟
برای بسیاری، بهبود قابل مشاهده در پوست و مو اولویت دارد. این قابل درک است چون این علائم میتواند فشار زیادی ایجاد کند. موارد رایج:
- درمان عامل هورمونی در صورت مناسب بودن
- درمان پوستی برای آکنه
- روشهای مکانیکی یا لیزر برای موهای زائد
- صبوری: تغییرات مو معمولاً با تأخیر دیده میشود
اگر رشد موی بسیار شدید یا جدید و ناگهانی دارید که سریع بدتر میشود، بررسی زودتر مهم است.
سلامت روان: بخش مهم PCOS
PCOS میتواند از نظر روانی سنگین باشد، چون تصویر بدن، پوست، مو، وزن و برنامه بارداری فشار ایجاد میکند. راهنماها تأکید میکنند که علائم افسردگی و اضطراب شایعتر است و باید جدی گرفته شود. اگر احساس میکنید PCOS ذهن شما را مدت طولانی درگیر کرده، این یک نشانه برای برنامهریزی فعالانه حمایت است.
افسانهها و واقعیتها درباره PCOS
- افسانه: PCOS یعنی کیست واقعی دارید. واقعیت: اغلب فولیکولهای کوچک متعدد است، نه کیست کلاسیک.
- افسانه: PCOS فقط با اضافه وزن رخ میدهد. واقعیت: با وزن طبیعی هم ممکن است.
- افسانه: بدون چرخه منظم بارداری غیرممکن است. واقعیت: بسیاری خودبهخودی یا با کمک باردار میشوند.
چکلیست برای مراجعه
اگر حس میکنید از این مراجعه به آن مراجعه میروید، سه سؤال معمولاً از یک لیست طولانی مفیدتر است:
- کدام معیارها در مورد من با PCOS سازگار است و کدام نیست؟
- چه علل دیگری باید در وضعیت من رد شود؟
- دو قدم بعدی مفید الان چیست؟
جمعبندی
PCOS شایع است و میتواند بسیار آزاردهنده باشد، اما قابل مدیریت و درمان است. مهمترین چیز یک برنامه فردی است که چرخه، پوست، متابولیسم و مرحله زندگی را کنار هم ببیند، با پیگیریهای منطقی و قدمهای روشن در صورت برنامه بارداری. با تشخیص قابل فهم، تغییرات واقعبینانه و گزینههای پزشکی مناسب، کیفیت زندگی در بسیاری موارد بهتر میشود.