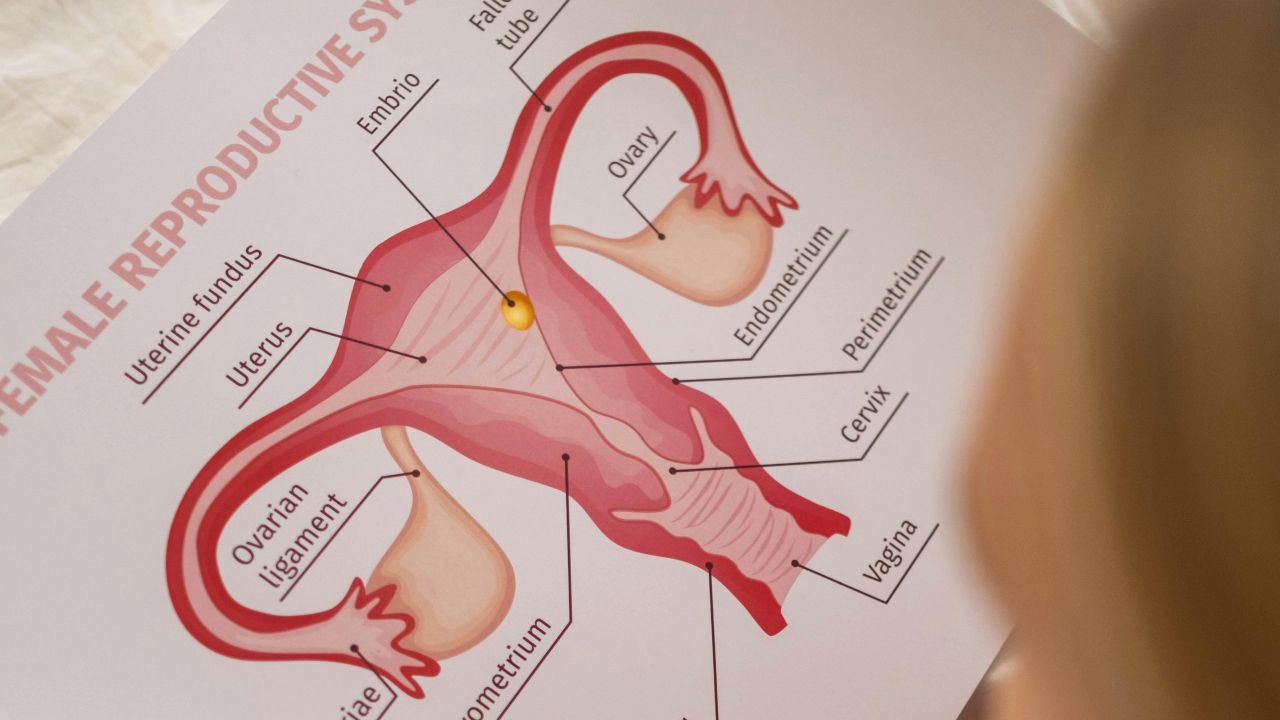
什麼是多胎妊娠?
當兩個或更多胚胎同時發育時,就稱為多胎妊娠。最常見的是雙胞胎,三胞胎以及更高胎數的妊娠則少得多。
在醫學上,重要的不只是胎兒數量。還要看胎兒是否共用一個胎盤,還是各自有獨立胎盤,以及他們是在一個還是兩個羊膜腔中。這稱為絨毛膜性與羊膜性,會直接影響整體追蹤計畫。
因此,多胎妊娠並不只是超音波檢查比較多。它有自己獨特的風險輪廓,也常常需要更早開始分娩規劃。
雙胞胎、三胞胎、多胎妊娠: 有哪些型態
在雙胞胎中,最好把形成方式與之後結構的共享方式分開理解。同卵雙胞胎來自一個胚胎的分裂。異卵雙胞胎則是在同一個週期中兩個卵子都受精形成。之後是否共享胎盤與羊膜腔,是另一個獨立的醫學問題。
- 同卵雙胞胎在全球範圍內相對穩定且較少見,大約為每1,000次分娩中4例。
- 異卵雙胞胎在不同地區差異更大,因為會受到懷孕年齡與輔助生殖技術的影響。
- 三胞胎與更高胎數的妊娠,如今主要被視為高風險妊娠。
如果你想理解為什麼同一個週期裡會有兩個卵子受精,那麼 superfecundation 這個主題也有參考價值。但在現實中,更重要的是多胎妊娠需要怎樣的追蹤,以及追蹤要多密集。
為什麼雙胞胎與三胞胎的統計常常看起來互相矛盾
大多數誤解並不是因為數字錯誤,而是因為把不同的統計口徑混在一起。早期超音波統計所測量的內容,與最終出生統計並不相同。
- 按妊娠計算: 在很早期看到兩個或更多胚胎的頻率是多少。
- 按分娩計算: 最後實際生出雙胞胎或三胞胎的頻率是多少。
- 總體統計: 常常沒有區分自然妊娠與生育治療後的妊娠。
一項大型綜述估計,2010年至2015年間,全球雙胞胎出生率約為每1,000次分娩12例。與此同時,同卵雙胞胎的比例相對穩定,而整體升高主要由晚育與醫療輔助生殖來解釋。 Monden, Pison, Smits: Twin Peaks, Human Reproduction 2021.
Vanishing twin 現象也會增加混淆。早期可能看到兩個妊娠結構,但後來只有一個繼續發育。因此,非常早期診斷得到的數字常常高於最終出生率。StatPearls 給出的範圍大約是雙胎妊娠的15到36%。 NCBI Bookshelf: Vanishing Twin Syndrome. 如果有出血或不確定感,也可以參考關於 流產 的文章。
今天多胎妊娠有多常見
雙胞胎已經不再是極端罕見的情況。在全球範圍內,大約每42個新生兒中就有1個是雙胞胎。但這並不表示自然雙胎妊娠在所有地區都同樣常見。
- 全球: 大約每1,000次分娩有12例雙胞胎出生。
- 同卵雙胞胎: 通常約為每1,000次分娩4例。
- 美國 CDC 2023: 每1,000個活產中有30.7例雙胞胎分娩。
- 非常早期發現的多胎妊娠常常高於最終出生率,因為其中一部分會在妊娠過程中減少。
查看個別國家的數據時,最好始終回到原始來源,因為有些國家會明顯高於或低於全球平均值。 CDC FastStats: Multiple Births.
為什麼生育治療會改變多胎妊娠率
生育治療後的多胎妊娠通常有兩條主要途徑。要嘛在促排卵過程中同時成熟多個卵泡,要嘛在 IVF 中移植了比安全角度更理想數量更多的胚胎。
- 在促排卵與 人工授精 中,如果同一週期成熟多個卵子,風險就會上升。
- 在 IVF 中,移植胚胎數量是影響雙胞胎與三胞胎比例最直接的因素。
- 較高的懷孕年齡也會使雙胞胎比例上升,但無法解釋全部增長。
更多胚胎並不只是更高的成功機會,也意味著更高的早產風險、新生兒治療需求與母體併發症。 ASRM: Guidance on the limits to the number of embryos to transfer.
最重要的風險驅動因素是早產
多胎妊娠中的許多關鍵風險,最後都集中到一個主題上: 早產。ISUOG 指出,多胎妊娠中最多可有60%在37週之前結束,而且雙胎中非常早產的風險明顯高於單胎妊娠。 ISUOG Practice Guidelines: role of ultrasound in twin pregnancy.
- 更低的出生體重以及更頻繁的新生兒醫療支持
- 胎兒之間發育差異風險更高
- 妊娠高血壓或子癇前期等母體併發症更多
- 更大的身體負擔、貧血與日常生活限制
為什麼要儘早確定絨毛膜性
儘早確定絨毛膜性是高品質管理的重要標誌之一。NICE 與 ISUOG 建議,只要可能,就應在孕早期尤其第一孕期內完成記錄,因為之後的判斷可靠性會下降。 NICE: Determining chorionicity and amnionicity.
單絨毛膜雙胎共用一個胎盤,因此有自己特有的風險。如果太晚才確定這一點,追蹤計畫就可能偏離真實的風險情況。
通常如何進行追蹤
- 孕早期: 確定絨毛膜性與羊膜性
- 孕中期開始: 定期監測生長與羊水
- 單絨毛膜雙胎: 超音波間隔更短
- 孕晚期: 提前規劃分娩地點與新生兒支持
日常中更好的決定: 什麼真正有幫助
- 先看清每一個統計數字到底對應什麼,再決定是否需要擔心。
- 儘早詢問絨毛膜性,並要求明確記錄。
- 把避免多胎妊娠視為生育治療品質的標誌。
- 更早規劃分娩地點、出行方式與家庭支持。
- 提前明確警示症狀。
不應忽視的警示訊號
- 出血或反覆出現的明顯腹痛
- 規律宮縮或反覆明顯腹部發緊
- 嚴重頭痛、視力異常或突發明顯水腫
- 發燒、呼吸困難或明顯全身不適
- 孕晚期胎動明顯減少
關於雙胞胎、三胞胎與多胎妊娠的迷思與事實
- 迷思: 多胎妊娠只是一次有更多孩子而已。事實: 追蹤方式與風險都與單胎妊娠不同。
- 迷思: 同卵雙胞胎自動就是最大問題。事實: 更關鍵的是是否共用胎盤。
- 迷思: 如果早期看到兩個胚胎,就一定會持續到雙胎分娩。事實: 早期多胎妊娠可能會減少。
- 迷思: 胚胎越多意味著成功率越高。事實: 同時也意味著更高的早產與併發症風險。
總結
如果把胎兒數量、形成機制與醫療管理分開理解,多胎妊娠就更容易看懂。這樣也更容易理解,為什麼絨毛膜性、避免多胎妊娠以及儘早規劃是最重要的幾個支點。