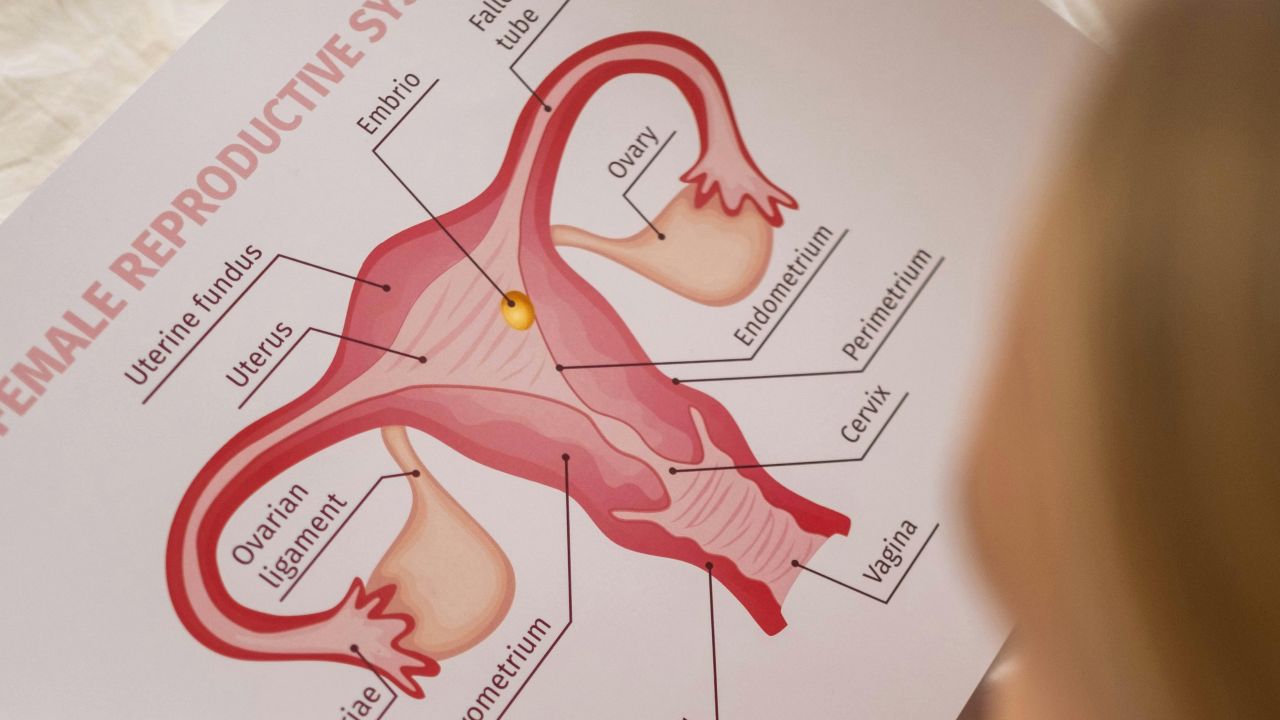
ทำความเข้าใจ PCOS
PCOS เป็นกลุ่มอาการ หมายถึงชุดของลักษณะที่อาจพบร่วมกันได้ อาจกระทบการตกไข่และรอบเดือน ผิวและการขึ้นของขน รวมถึงระบบการเผาผลาญ โดยมักเกี่ยวข้องกับภาวะดื้อต่ออินซูลิน
ชื่ออาจทำให้เข้าใจผิดได้ โดยมากไม่ใช่เรื่องของถุงน้ำจริง ๆ ในอัลตราซาวด์มักเห็นฟอลลิเคิลขนาดเล็กจำนวนมาก ซึ่งเป็นถุงไข่ระยะเริ่มต้นที่บางรอบอาจไม่โตไปจนถึงการตกไข่
เพื่อให้เห็นภาพ: PCOS เป็นหนึ่งในภาวะความผิดปกติด้านฮอร์โมนที่พบบ่อยในวัยเจริญพันธุ์ องค์การอนามัยโลกยกช่วงประมาณ 8% ถึง 13% แหล่งเริ่มต้นที่อ่านง่ายคือเอกสารสรุป: WHO เกี่ยวกับ PCOS
อาการแบบไหนที่อาจเข้ากับ PCOS?
PCOS ไม่ได้มีรูปแบบเดียว บางคนสังเกตจากรอบเดือน บางคนจากผิว และบางคนเพิ่งทราบเมื่อมีแผนมีบุตรหรือจากผลเลือด สัญญาณที่พบบ่อย ได้แก่:
- เลือดออกไม่สม่ำเสมอ รอบเดือนยาวเกิน 35 วัน หรือขาดประจำเดือนเป็นเวลานาน
- ตกไข่น้อยหรือไม่ตกไข่
- สิวหลังพ้นวัยรุ่นหรือสิวที่เป็นเรื้อรัง
- ขนขึ้นมากที่ใบหน้าหรือร่างกาย
- น้ำหนักขึ้นบริเวณหน้าท้องหรือควบคุมน้ำหนักให้คงที่ได้ยาก
- ตั้งครรภ์ยากเพราะการจับเวลาเป็นเรื่องยากเมื่อการตกไข่ไม่สม่ำเสมอ
PCOS สามารถพบได้แม้ไม่มีภาวะน้ำหนักเกิน น้ำหนักปกติไม่ได้ตัด PCOS ออก และน้ำหนักมากก็ไม่ได้ยืนยัน PCOS เพียงอย่างเดียว
ทำไม PCOS ถึงเกิดขึ้น? อธิบายกลไกแบบเข้าใจง่าย
สาเหตุที่แน่ชัดยังไม่เป็นที่สรุป อาจเป็นการผสมกันของความโน้มเอียงทางพันธุกรรมและวงจรการควบคุมทางชีววิทยาที่ในบางคนเอนเอียงไปทางฮอร์โมนแอนโดรเจนสูงและภาวะดื้อต่ออินซูลินได้ง่ายกว่า
ในทางปฏิบัติ เมื่ออินซูลินสูงต่อเนื่อง อาจกระตุ้นการสร้างแอนโดรเจนและรบกวนการตกไข่ แอนโดรเจนยังส่งผลต่อผิวและการขึ้นของขนด้วย น้ำหนักอาจทำให้วงจรเหล่านี้เด่นขึ้น แต่ไม่ใช่สาเหตุเพียงอย่างเดียว
ประเด็นสำคัญคือ PCOS ไม่ใช่เรื่องของความพยายามเพียงอย่างเดียว การปรับพฤติกรรมช่วยได้มาก แต่ไม่ใช่คำอธิบายทั้งหมด
การวินิจฉัยตามแนวทาง: ใช้เกณฑ์อะไร?
ในผู้ใหญ่ มักใช้เกณฑ์ที่อิง 3 องค์ประกอบ หลายแนวทางใช้หลักว่า หากเข้าได้ 2 ใน 3 ข้อและตัดสาเหตุอื่นออกแล้ว จะเข้ากับการวินิจฉัย PCOS
- การตกไข่ไม่สม่ำเสมอหรือไม่มีการตกไข่
- มีสัญญาณทางคลินิกหรือผลตรวจที่บ่งชี้แอนโดรเจนสูง
- ภาพอัลตราซาวด์แบบจำเพาะที่เห็นฟอลลิเคิลเล็กจำนวนมาก
ส่วนที่สำคัญคือการตัดสาเหตุอื่นออก เพราะบางภาวะอาจมีภาพคล้ายกัน เช่นปัญหาไทรอยด์หรือโปรแลคตินสูง
อีกแหล่งข้อมูลที่อ่านง่ายคือบริการสุขภาพของสหราชอาณาจักร: NHS เกี่ยวกับ PCOS
PCOS ในช่วงวัยรุ่นและวัยเจริญวัยตอนต้น
ในช่วงปีแรก ๆ หลังมีประจำเดือนครั้งแรก รอบเดือนที่ไม่สม่ำเสมอเป็นเรื่องพบได้บ่อยแม้ไม่มี PCOS ดังนั้นแนวทางจึงแนะนำให้ระมัดระวังในวัยรุ่น บ่อยครั้งจะเน้นการระบุความเสี่ยงและติดตามแนวโน้ม มากกว่าการให้การวินิจฉัยที่ตายตัวทันที
การตรวจที่มักทำใน PCOS
การวินิจฉัยไม่ใช่การตรวจเพียงอย่างเดียว แต่รวมการซักประวัติ ตรวจร่างกาย และตรวจทางห้องปฏิบัติการ เป้าหมายคือประเมินเกณฑ์ PCOS ตัดโรคอื่น และเห็นความเสี่ยง เช่น ปัญหาน้ำตาลในเลือดตั้งแต่เนิ่น ๆ
- ประวัติ: ความยาวรอบเดือน รูปแบบเลือดออก สิว ขนขึ้นมาก น้ำหนักเปลี่ยน แผนมีบุตร และยา
- ตรวจร่างกาย: ความดันโลหิต น้ำหนัก และสัญญาณแอนโดรเจนสูง
- ผลเลือด: แอนโดรเจน และตามสถานการณ์อาจตรวจไทรอยด์และโปรแลคติน รวมถึงการตรวจเพื่อคัดออกอื่น ๆ
- คัดกรองเมตาบอลิซึม: น้ำตาลในเลือดและไขมันในเลือด โดยเฉพาะเมื่อมีปัจจัยเสี่ยงหรืออาการ
- อัลตราซาวด์: ประเมินรังไข่ และหากเลือดออกน้อยมากอาจประเมินเยื่อบุโพรงมดลูกด้วย
แนวทางสากลที่อิงหลักฐานปี 2023 ยังระบุว่า ในผู้ใหญ่บางสถานการณ์ ค่าแอนติ-มุลเลอเรียนฮอร์โมนอาจใช้เป็นทางเลือกแทนการประเมินด้วยอัลตราซาวด์ได้ แต่ไม่แนะนำใช้เพื่อวินิจฉัยในวัยรุ่น บทสรุปอยู่ที่นี่: แนวทางสากล PCOS ปี 2023
ความเสี่ยงระยะยาว: การติดตามมีเป้าหมายอะไร?
PCOS ไม่ได้เกี่ยวกับการมีบุตรเท่านั้น แนวทางเน้นว่า PCOS อาจส่งผลต่อทั้งร่างกาย ในระยะยาวมักเกี่ยวข้องกับ:
- ภาวะดื้อต่ออินซูลิน ความทนต่อกลูโคสผิดปกติ และเบาหวานชนิดที่ 2
- ความดันโลหิตสูงและไขมันในเลือดผิดปกติ
- ภาวะหยุดหายใจขณะหลับ โดยเฉพาะเมื่อมีปัจจัยเสี่ยง
- ภาวะแทรกซ้อนระหว่างตั้งครรภ์ เช่นเบาหวานขณะตั้งครรภ์และความดันสูง
- ความเสี่ยงต่อการเปลี่ยนแปลงของเยื่อบุโพรงมดลูกเมื่อมีเลือดออกน้อยมากหรือไม่มีเลือดออก
นี่ไม่ได้หมายความว่าจะเกิดโรครุนแรงแน่นอน แต่หมายถึงการติดตามที่เหมาะสมช่วยให้พบปัญหาได้เร็วและปรับแผนได้ทัน
การติดตามที่พบได้บ่อยคือความดันโลหิต น้ำตาลและไขมันในเลือด รวมถึงแผนให้มีเลือดออกสม่ำเสมอเมื่อเลือดออกน้อยมาก ช่วงเวลาการติดตามขึ้นกับความเสี่ยงและช่วงชีวิต
อาหารและการออกกำลัง: พื้นฐานแต่ไม่สุดโต่ง
การปรับพฤติกรรมเป็นคำแนะนำหลักในหลายแนวทาง ไม่ได้แทนการรักษาทางการแพทย์ แต่ช่วยเสริมผลได้มาก สิ่งสำคัญไม่ใช่แผนที่สมบูรณ์แบบ แต่เป็นแผนที่ทำได้จริงในชีวิตประจำวัน
- กินแบบเป็นมิตรต่อระดับน้ำตาล: ผักมากขึ้น ถั่ว ธัญพืชไม่ขัดสี ถั่วเปลือกแข็ง และไขมันคุณภาพ ลดเครื่องดื่มหวานและขนมแปรรูปมาก
- วางแผนการเคลื่อนไหวแบบเป็นจริง: แอโรบิกและเวทเทรนนิงเป็นคู่ที่ได้ผล แม้น้ำหนักปกติ
- ใส่ใจกับการนอนและความเครียด: ทั้งสองอย่างมีผลต่อความหิว อินซูลิน และการควบคุมรอบเดือน
ถ้ารู้สึกหนักเกินไป ให้เริ่มจากเล็ก ๆ แล้วทำให้สม่ำเสมอ
ยาใน PCOS: จัดกรอบให้ชัด
ใน PCOS มักไม่ใช่ยาตัวเดียว แต่เป็นการเลือกองค์ประกอบที่เหมาะกับเป้าหมาย โดยรวมสามารถแบ่งได้เป็น:
- การจัดการรอบเดือนและแอนโดรเจนสูง: มักใช้การคุมกำเนิดแบบฮอร์โมนเมื่อไม่มีแผนตั้งครรภ์
- การเผาผลาญ: เมตฟอร์มินมักใช้เมื่อมีประเด็นด้านเมตาบอลิซึม
- แผนมีบุตร: ยากระตุ้นการตกไข่ภายใต้การติดตาม
อาหารเสริมถูกพูดถึงบ่อย แต่หลักฐานไม่เท่ากัน หากใช้ ควรชัดเจนว่าเป้าหมายคืออะไรและจะวัดผลอย่างไร
การรักษาเมื่อยังไม่ต้องการตั้งครรภ์
หากยังไม่มีแผนตั้งครรภ์ มักเน้นการจัดการรอบเดือน ปัญหาผิว และความเสี่ยงระยะยาว แนวทางมักยกการคุมกำเนิดแบบฮอร์โมนชนิดผสมเป็นตัวเลือกแรกเพื่อทำให้เลือดออกสม่ำเสมอและลดผลของแอนโดรเจนสูง
เมื่อเลือดออกน้อยมาก ยังเกี่ยวกับการปกป้องเยื่อบุโพรงมดลูกด้วย ทางเลือกที่เหมาะสมขึ้นกับความเสี่ยง การทนต่อยา และความต้องการคุมกำเนิด
หากต้องการภาพรวมเร็ว ๆ สรุปแนวทางและแหล่งสุขภาพขนาดใหญ่ มักมีประโยชน์กว่าเสียงเห็นเฉพาะรายจากโซเชียลมีเดีย
การรักษาเมื่อมีแผนตั้งครรภ์
เมื่อมีแผนตั้งครรภ์ การทำเป็นขั้นตอนช่วยได้มาก หลายคนตั้งครรภ์ได้เองแม้มี PCOS แต่บางคนต้องการการช่วยเหลือ โดยเฉพาะเมื่อการตกไข่เกิดขึ้นน้อย
1. ทำความเข้าใจการตกไข่และรอบเดือนให้ชัดขึ้น
หากต้องการรู้ว่าตกไข่หรือไม่และเมื่อไร การดูกราฟอุณหภูมิและชุดทดสอบการตกไข่เป็นจุดเริ่มต้นที่ดี แต่ใน PCOS การใช้ดูแนวโน้มมักมีประโยชน์กว่าการดูแผ่นทดสอบเพียงครั้งเดียว บทความพื้นฐานอยู่ที่ การตกไข่ และ ชุดทดสอบ LH
2. อย่าลืมปัจจัยอื่น
แม้มี PCOS ก็ควรดูคุณภาพอสุจิและความผ่านได้ของท่อนำไข่ด้วย เพื่อไม่ให้ปรับแค่ปัจจัยเดียวทั้งที่อาจมีหลายปัจจัยร่วมกัน
3. การกระตุ้นการตกไข่
หากไม่มีการตกไข่ จะใช้ยากระตุ้นเพื่อให้เกิดการตกไข่ ในแนวทางสากลที่อิงหลักฐานปี 2023 ระบุว่าเลโทรโซลเป็นตัวเลือกยาตัวแรกที่ให้ความสำคัญ ทางเลือกอื่นคือโคลมิฟีน บางครั้งร่วมกับเมตฟอร์มิน และขั้นถัดไปคือโกนาโดโทรปินภายใต้การติดตามอย่างใกล้ชิด
ถ้าต้องการภาพรวมที่เข้าใจง่าย อ่านเพิ่มเติมที่ การกระตุ้นรังไข่
4. เมื่อยาไม่เพียงพอ
หากไม่ตั้งครรภ์แม้ทำการกระตุ้นการตกไข่ หรือมีปัจจัยอื่นร่วม อาจต้องพิจารณาวิธีถัดไป เช่น การปฏิสนธินอกร่างกาย หรือ IVF ตามสถานการณ์อาจพูดถึง ICSI ด้วย ใน PCOS ความเสี่ยงต่อการตอบสนองมากเกินไปสูงกว่า จึงต้องใช้โปรโตคอลและการติดตามอย่างระมัดระวัง
หากตั้งครรภ์แล้วหรือกำลังวางแผนตั้งครรภ์ ควรดูการเผาผลาญและความดันโลหิตด้วย เพราะ PCOS อาจสัมพันธ์กับความเสี่ยงสูงขึ้นของเบาหวานขณะตั้งครรภ์และความดันสูงระหว่างตั้งครรภ์ นี่ไม่ได้แปลว่าจะเกิดภาวะแทรกซ้อนแน่นอน แต่แปลว่าการเตรียมตัวและการติดตามมีความสำคัญเป็นพิเศษ
และอีกข้อที่ช่วยให้สบายใจคือ PCOS เปลี่ยนไปตามเวลา ช่วงหนึ่งอาจเน้นเรื่องรอบเดือนและผิว ต่อมาอาจเน้นเมตาบอลิซึมและการติดตามมากขึ้น แผนจึงสามารถเปลี่ยนตามสถานการณ์ได้
สิว ขนดก และผมร่วง: อะไรช่วยได้ในทางปฏิบัติ?
หลายคนอยากเห็นการเปลี่ยนแปลงที่ชัดเจนของผิวและขนก่อน เพราะอาการเหล่านี้ส่งผลต่อชีวิตประจำวันได้มาก องค์ประกอบที่พบบ่อยคือ:
- รักษาสาเหตุด้านฮอร์โมนเมื่อเหมาะกับสถานการณ์
- การรักษาจากแพทย์ผิวหนังสำหรับสิว
- การกำจัดขนหรือเลเซอร์เมื่อขนขึ้นมาก
- ความอดทน: ขนและผมมักตอบสนองช้า ไม่ใช่ภายในไม่กี่วัน
หากมีขนขึ้นมากผิดปกติหรือเกิดขึ้นใหม่แบบฉับพลันและเพิ่มขึ้นเร็ว ควรประเมินอย่างรวดเร็ว
สุขภาพจิต: ส่วนสำคัญของ PCOS
PCOS อาจทำให้เหนื่อยทางใจ เพราะภาพลักษณ์ร่างกาย ผิว ขน น้ำหนัก และแผนมีบุตรสร้างความกดดัน แนวทางเน้นว่าอาการซึมเศร้าและความกังวลพบได้บ่อยกว่าและควรให้ความสำคัญ หากรู้สึกว่า PCOS ครอบงำความคิดเป็นเวลานาน นั่นไม่ใช่ความล้มเหลวส่วนตัว แต่เป็นสัญญาณให้วางแผนการสนับสนุน
ความเข้าใจผิดและข้อเท็จจริงเกี่ยวกับ PCOS
- ความเข้าใจผิด: PCOS แปลว่ามีถุงน้ำจริง ๆ ข้อเท็จจริง: บ่อยครั้งคือมีฟอลลิเคิลเล็กจำนวนมาก ไม่ใช่ถุงน้ำแบบคลาสสิก
- ความเข้าใจผิด: PCOS เกิดเฉพาะคนอ้วน ข้อเท็จจริง: PCOS พบได้แม้น้ำหนักปกติ
- ความเข้าใจผิด: ถ้ารอบเดือนไม่สม่ำเสมอจะตั้งครรภ์ไม่ได้ ข้อเท็จจริง: หลายคนตั้งครรภ์ได้เองหรือด้วยการช่วยเหลือ
เช็กลิสต์ก่อนพบแพทย์
ถ้ารู้สึกว่าต้องไปพบแพทย์ครั้งแล้วครั้งเล่าโดยยังไม่ชัดเจน สามคำถามนี้มักช่วยได้มากกว่ารายการยาว ๆ:
- เกณฑ์อะไรที่สนับสนุน PCOS ในกรณีนี้ และอะไรที่ไม่สนับสนุน?
- ควรตัดสาเหตุอื่นอะไรออกตามภาพรวม?
- สองขั้นตอนถัดไปที่มีความหมายที่สุดตอนนี้คืออะไร?
สรุป
PCOS พบได้บ่อยและอาจหนักมาก แต่สามารถจัดการได้ดี กุญแจคือแผนเฉพาะบุคคลที่เชื่อมโยงรอบเดือน ผิว เมตาบอลิซึม และช่วงชีวิต พร้อมการติดตามที่เหมาะสมและขั้นตอนถัดไปที่ชัดเจนเมื่อมีแผนมีบุตร ด้วยการวินิจฉัยที่เข้าใจง่าย การปรับพฤติกรรมที่ทำได้จริง และตัวเลือกทางการแพทย์ที่เหมาะสม คุณภาพชีวิตของหลายคนสามารถดีขึ้นได้อย่างชัดเจน