Det viktigaste på 30 sekunder
- Ovarialstimulering är ett paraplybegrepp. I praktiken måste man skilja mellan ovulationsinduktion vid utebliven ägglossning och kontrollerad stimulering för IVF eller ICSI.
- Före start väger diagnos, äggstocksreserv, ålder, PCOS-risk, samsjuklighet och målet med cykeln tyngre än standarddoser.
- Vanliga läkemedel är letrozol eller klomifen vid ovulationsstörningar samt gonadotropiner, GnRH-antagonister eller mer sällan GnRH-agonister i IVF- och ICSI-protokoll.
- Ultraljud och vid behov blodprover är inte något extra, utan grunden för säkerheten. Dos, trigger och ibland hela planen justeras utifrån dessa uppgifter.
- Den viktigaste allvarliga risken är ovariellt hyperstimuleringssyndrom. Moderna protokoll försöker minska den risken med individuell planering, antagonistprotokoll, anpassad trigger och vid behov freeze-all. ESHRE-riktlinje 2025 om ovarialstimulering
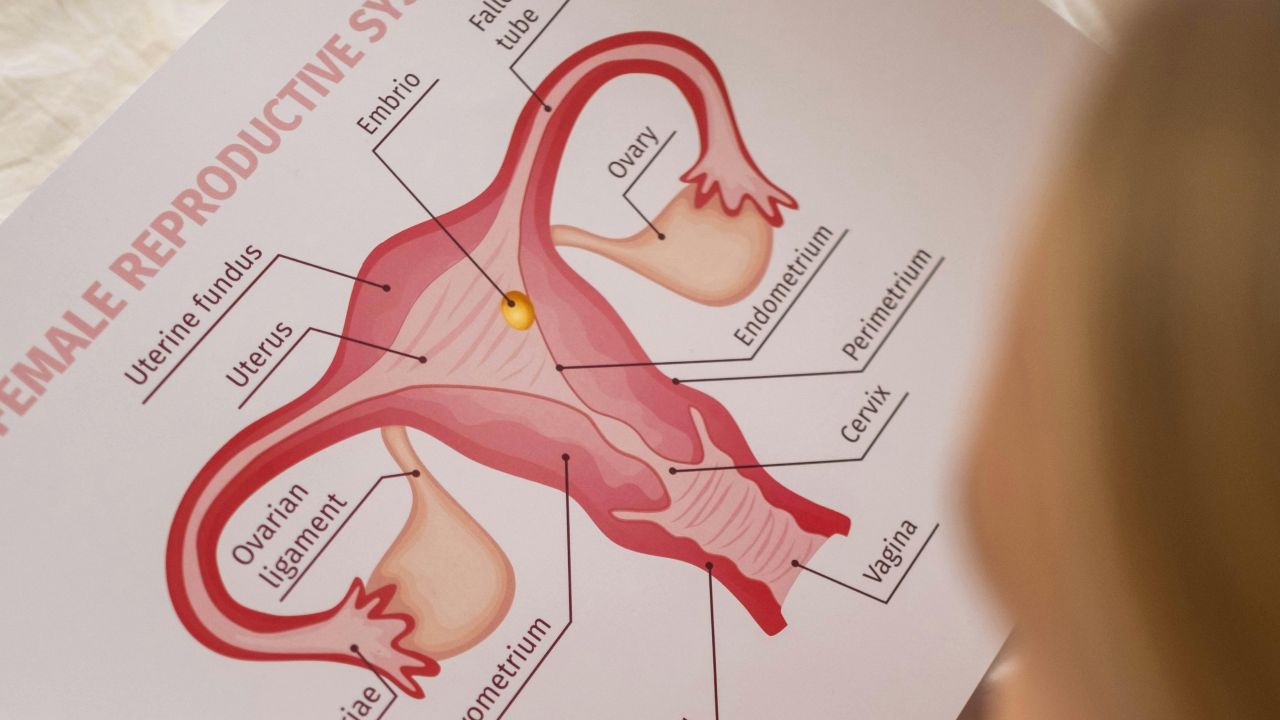
Vad som menas med ovarialstimulering?
I vardagligt språk kallas nästan all hormonstyrd follikelmognad för ovarialstimulering. Medicinskt är begreppet mer precist. När en tillförlitlig ägglossning saknas handlar det ofta om ovulationsinduktion. När man vill få fram flera ägg för ett uttag rör det sig om kontrollerad ovarialstimulering inom assisterad befruktning.
Skillnaden är viktig, eftersom inte all stimulering har samma mål, samma läkemedel eller samma risker. Den som bara behöver få fram en ägglossning behöver oftast ett annat upplägg än den som förbereder sig för IUI, IVF eller ICSI.
När stimulering kan vara meningsfull?
Stimulering kan vara aktuellt när ägglossningar uteblir, kommer mycket sällan eller när flera ägg behövs inom fertilitetsbehandling. Typiska situationer är PCOS, oregelbundna cykler, utebliven ovulation efter att hormonella preventivmedel har avslutats, IUI-cykler med försiktig follikelstyrning eller IVF- och ICSI-cykler med planerat ägguttag.
Men om det verkligen är rätt väg avgörs aldrig bara av ett ultraljud. Spermiekvalitet, äggledarstatus, ålder, AMH, tidigare reaktioner på läkemedel, tidsramen till önskad graviditet och om en mildare eller mer direkt strategi passar bättre är också viktiga.
Vem som först behöver en ordentlig utredning?
Innan stimulering bör man klargöra varför graviditet ännu inte har uppstått. WHO rekommenderar en systematisk utredning i stället för förhastad behandling. Beroende på utgångsläget kan det omfatta bekräftelse av en ovulationsstörning, bedömning av manlig faktor och vid behov kontroll av äggledare eller livmoderhåla. WHO-riktlinje om prevention, diagnostik och behandling av infertilitet
Detta är särskilt viktigt vid PCOS. Även om utebliven ägglossning verkar vara den uppenbara förklaringen kan manlig faktor, tubarskada eller andra orsaker finnas samtidigt. Den som bara tänker på ägglossningen riskerar att förlora tid åt fel håll.
De tre vanligaste målen med stimulering
1. Att över huvud taget få fram en ägglossning
Vid anovulatoriska eller mycket oregelbundna cykler är målet oftast att få fram en enda dominant follikel. Det handlar inte om mängd, utan om en kontrollerad och utvärderbar cykel med hanterbar flerbördsrisk.
2. Att stödja en IUI med få mogna folliklar
Vid IUI stimulerar man oftast medvetet försiktigt. Fler folliklar ökar här inte bara chansen utan också flerbördsrisken. Därför begränsas IUI-cykler ofta hårdare än IVF- eller ICSI-cykler.
3. Att få fram flera ägg för IVF eller ICSI
Vid IVF och ICSI vill man få flera ägg att mogna, eftersom inte varje uttaget ägg är moget, går att befrukta eller utvecklas till ett embryo som kan återföras. Ett högre follikelantal kan därför vara rimligt, men bara inom tydliga säkerhetsramar.
Vilka läkemedel som vanligen används
Vid ovulationsstörningar börjar man ofta med tabletter. Internationella riktlinjer ser letrozol som förstahandsalternativ vid anovulatorisk PCOS-relaterad infertilitet, medan klomifen, metformin och gonadotropiner används som nästa steg eller som tillägg beroende på situationen. Översikt över PCOS-riktlinjer 2025
- Letrozol används ofta vid PCOS eller anovulatoriska cykler och syftar till monofollikulär utveckling.
- Klomifen används fortfarande mycket, särskilt om letrozol inte passar eller inte finns tillgängligt.
- Metformin kan vid PCOS ha en kompletterande roll beroende på metabol profil eller klomifenresistens, men är inte standard i varje stimulering. Översikt om metformin vid PCOS
- Gonadotropiner som injektion ger finare styrning men kräver tätare kontroller.
- I IVF- och ICSI-cykler används dessutom GnRH-antagonister eller mer sällan längre GnRH-agonistprotokoll för att förhindra för tidig ägglossning.
Varför protokollet inte väljs godtyckligt?
Stimulationsprotokollet beror på om man förväntar sig låg, medelhög eller hög ovarial respons. Viktiga signaler är AMH, antral follikelräkning, ålder, tidigare stimuleringscykler, PCOS, endometrios, undervikt, högre kroppsvikt och den konkreta behandlingsmetoden.
Antagonistprotokoll föredras i dag ofta när man vill minska OHSS-risken. Riktlinjer för IVF- och ICSI-stimulering väger inte bara effekt utan också säkerhet, särskilt måttliga eller svåra OHSS-förlopp. Därför är det bästa protokollet inte det mest aggressiva, utan det som ger bäst balans mellan nytta och risk för den enskilda situationen.
Hur förberedelsen före cykelstart brukar se ut?
Före första injektionsdagen handlar det inte bara om recept. Vanligen används anamnes, aktuellt ultraljud, hormonvärden och ibland ytterligare laboratorieprover för att planera startdos och protokoll. Vid PCOS, tidigare överstimulering, mycket hög äggstocksreserv eller känd koagulationsrisk är denna förberedelse särskilt viktig.
Även praktiska frågor hör hit. Vem tar sprutorna och när, hur planeras triggern, vilken klinik nås på helgen, när ska man ringa direkt vid symtom och vad gör man om för många eller för få folliklar växer. I praktiken avgör detta ofta mer för säkerheten än den teoretiska etiketten på protokollet.
Så går en stimuleringscykel oftast till
- Cykelstart eller hormonellt definierad startpunkt.
- Start med tabletter eller dagliga injektioner enligt plan.
- Första ultraljudskontrollen efter några dagar, vid behov kompletterad med hormonprover.
- Justering av dosen och vid behov start av antagonist.
- Trigger för slutlig äggmognad när follikelstorlek och utveckling passar.
- Vid IUI följer inseminationen i rätt tidsfönster, vid IVF eller ICSI ägguttag och därefter laboratoriefasen.
Mellan lärobok och verklighet finns ofta små kurskorrigeringar. En bra cykel är därför sällan helt linjär. Dosändringar, extra kontroller eller en senare trigger är inte automatiskt ett problem, utan ett tecken på verklig styrning.
Vilken roll ultraljud och blodprover spelar
Ultraljud är det centrala verktyget i uppföljningen. Där ser man antal folliklar, deras tillväxt och storleksfördelning. I vissa lägen lägger man till estradiol eller andra hormonvärden för att bättre tolka en stark respons eller välja rätt triggerpunkt mer exakt.
Utan denna monitorering skulle man i praktiken gissa. Med monitorering kan teamet justera en för svag respons, upptäcka en överrespons tidigt och vid behov aktivera en säkerhetsplan. Det är just detta som skiljer kontrollerad stimulering från att bara hoppas på en bra cykel.
Vilka besvär som är vanliga utan att automatiskt vara farliga
Många beskriver tryck i nedre delen av magen, uppblåsthet, ökad bukfyllnad, trötthet, bröstspänning, irritation vid stickstället eller tydlig emotionell belastning under stimuleringen. Dessa symtom kan vara jobbiga och ändå ligga inom det förväntade.
- lätt till måttligt tryck i bäckenet
- mer fyllnadskänsla i magen mot slutet av cykeln
- spänningskänsla i brösten
- små blåmärken eller sveda vid injektionsställen
- mer trötthet eller sämre ork under behandlingen
Det viktiga är utvecklingen. Ett stabilt lätt tryck är något annat än snabbt ökande bukomfång, kräkningar eller andfåddhet.
Den viktigaste allvarliga risken heter OHSS
Ovariellt hyperstimuleringssyndrom är den mest kända allvarliga komplikationen vid stimulering. Det uppstår inte bara för att äggstockarna blir stora, utan på grund av en överdriven respons med kärlförändringar och vätskeförskjutningar. Man är särskilt uppmärksam vid hög äggstocksreserv, PCOS, många växande folliklar eller mycket stark reaktion på läkemedlen.
Aktuella riktlinjer ägnar nu egna kapitel åt prevention. Dit hör rätt patienturval, riskmedveten dosering, antagonistprotokoll, anpassade triggerstrategier och vid behov att avstå från färsk återföring till förmån för en senare. ESHRE-riktlinje 2025
Varningssignaler där kliniken ska kontaktas direkt
Stark eller tydligt tilltagande buksmärta, snabb viktuppgång på kort tid, tydligt ökat bukomfång, andfåddhet, ihållande illamående med kräkningar, cirkulationspåverkan eller mycket liten urinmängd kräver snabb medicinsk bedömning. Även om dessa tecken inte nödvändigtvis betyder OHSS hör de inte hemma i ett forum utan hos behandlande klinik eller akutvård.
Det gäller särskilt efter trigger eller efter ett positivt graviditetstest, eftersom OHSS också kan visa sig fördröjt. God information innebär därför att varningssignaler förklaras i förväg och inte först när de redan har uppstått.
Varför cykler ibland trappas ned, skjuts upp eller avbryts?
För den som går igenom behandlingen kan det kännas motsägelsefullt om man plötsligt bromsar efter många injektioner. Medicinskt är det dock ofta ett tecken på god vård. Om det vid IUI utvecklas för många mogna folliklar kan avbrytande vara klokt eftersom flerbördsrisken blir för hög. Om responsen vid IVF blir för stark kan freeze-all eller en ändrad trigger vara det säkrare valet.
Motsatsen förekommer också. Vid mycket svag respons kan en cykel avslutas eftersom insats och utsikt inte längre står i rimlig proportion. En avbruten cykel är då inte automatiskt en förlorad cykel, utan ofta viktig information inför nästa bättre anpassade försök.
Vad som händer efter triggern?
Triggern är inte bara den sista sprutan utan en avgörande omkopplingspunkt. Den bestämmer tidsfönstret för ägglossning eller ägguttag och fungerar också som ett säkerhetsverktyg. Vid högre OHSS-risk kan triggerstrategin väljas just för att sänka risken, även om färsk återföring då inte alltid är det bästa valet.
Efter triggern följer vid IUI en insemination som tidsanpassas noggrant. Om samlag på bestämda dagar rekommenderas handlar det om det föreslagna fertila fönstret. Vid IVF eller ICSI planeras ägguttaget, och därefter avgör laboratoriet hur många ägg som är mogna, hur många som befruktas och hur de kommande dagarna ser ut.
Vad stimulering inte kan åstadkomma?
Stimulering kan få folliklar att växa, men den gör inte varje ägg till ett bra ägg. Den löser inte heller svår manlig faktor, dubbelsidigt blockerade äggledare eller en grundläggande åldersrelaterad minskning av äggkvalitet. Därför är en cykel med många ägg inte automatiskt en bra cykel, och en måttlig cykel är inte automatiskt en dålig.
För den totala chansen fortsätter många andra faktorer att spela roll. Dit hör ålder, spermiekvalitet, befruktning i laboratoriet, embryoutveckling, livmoderslemhinna, transferstrategi och ibland helt enkelt biologisk variation från cykel till cykel.
Vad du bör tänka på i vardagen under behandlingen?
I vardagen hjälper enkla regler mer än perfektion. Ta sprutorna så regelbundet som möjligt, håll tiderna noggrant, lägg inte till nya läkemedel på eget initiativ och ta varningssignaler på allvar. Mot slutet av stimuleringen är hård träning, hopp eller kraftig belastning ofta ingen bra idé, eftersom äggstockarna kan vara förstorade.
- Drick tillräckligt och lyssna på kroppen utan att övertolka varje liten signal.
- Planera bara resor om kontroller, trigger och akutkontakt fortfarande är realistiska.
- Fråga kliniken konkret om sex, träning, bastu eller smärtstillande i stället för att följa allmänna internetregler.
- Skriv ned när vilken dos togs. Det minskar fel och gör frågor lättare att reda ut.
PCOS och ovarialstimulering: varför planeringen här måste vara extra noggrann
Vid PCOS är ovarialstimulering ett särskilt vanligt men också känsligt ämne. Riktlinjer placerar ofta letrozol före klomifen eller enbart metformin vid anovulatorisk PCOS-relaterad infertilitet. Om orala alternativ inte räcker kan gonadotropiner bli aktuella, helst med försiktig startdos och tät monitorering. WHO-rekommendationer för PCOS-relaterad anovulation
Samtidigt är PCOS kopplat till ökad risk för överrespons. Därför är startdos, val av protokoll, trigger och ibland senare återföring centrala säkerhetsverktyg. PCOS betyder alltså inte automatiskt sämre chanser, men ofta behov av särskilt noggrann styrning.
Myter och fakta om ovarialstimulering
- Myt: Fler ägg är alltid bättre. Fakta: Det avgörande är om responsen passar cykelns mål och den personliga risken.
- Myt: Om jag har många biverkningar fungerar stimuleringen extra bra. Fakta: Besvär säger mycket lite om den faktiska kvaliteten på cykeln.
- Myt: Vid IUI bör flera folliklar gärna släppa. Fakta: För många folliklar kan just vid IUI göra cykeln medicinskt problematisk.
- Myt: En avbruten cykel betyder att allt gick fel. Fakta: Ofta är avbrytande ett medvetet säkerhetsbeslut eller viktig information inför nästa protokoll.
- Myt: Metformin hör alltid automatiskt till vid PCOS. Fakta: Det kan vara användbart, men är inte standard i alla situationer och ersätter inte ett bra stimuleringsupplägg.
- Myt: Om ultraljudet ser bra ut är graviditet nästan säker. Fakta: Mellan follikeltillväxt, äggkvalitet, befruktning och embryoutveckling finns flera ytterligare steg.
När du bör ta samtalet om nästa steg?
Om en cykel inte ledde till målet är det klokt med ett lugnt uppföljningssamtal. Viktiga frågor är då: Var dosen rätt, stämde timingen för triggern, var det för många eller för få folliklar, talar något för en annan metod och vilka säkerhetsgränser ska gälla i nästa cykel.
Senast efter upprepade misslyckanden bör man inte bara kopiera samma cykel igen. Då handlar det om strategi och inte bara upprepning. Just där märks det om fertilitetsbehandlingen verkligen är individuellt styrd eller bara standardiserad.
Slutsats
En bra ovarialstimulering är inte en jakt på höga siffror, utan en kontrollerad behandling med tydligt mål, tät övervakning och en ärlig riskavvägning. När diagnos, protokoll, monitorering och planen för överrespons verkligen passar den egna situationen kan stimulering vara en meningsfull och välstyrbar del av fertilitetsresan.