Zrozumieć PCOS
PCOS jest zespołem, czyli zbiorem możliwych cech. Może wpływać na owulację i cykl, skórę i wzrost włosów oraz metabolizm, często poprzez insulinooporność.
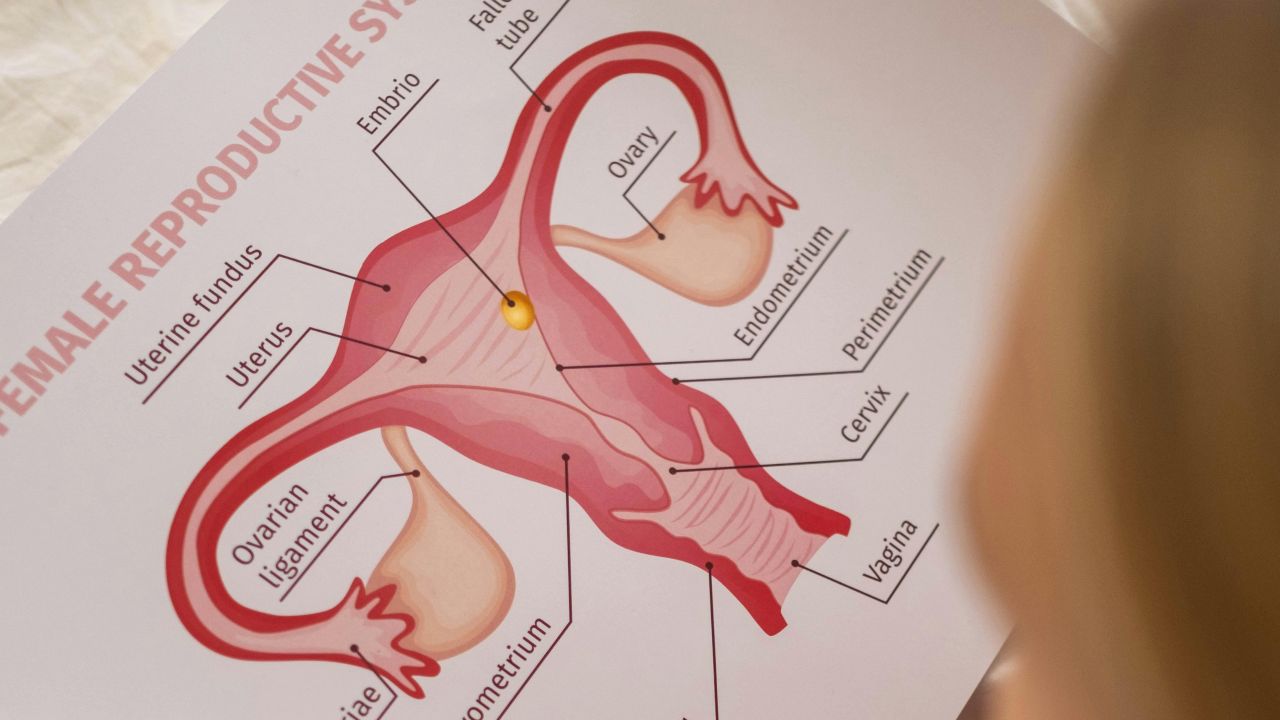
Nazwa bywa myląca. Zwykle nie chodzi o prawdziwe torbiele. W USG częściej widać wiele małych pęcherzyków, czyli wczesnych pęcherzyków jajnikowych, które w części cykli nie dojrzewają do owulacji.
Dla kontekstu: PCOS należy do najczęstszych zaburzeń hormonalnych w wieku rozrodczym. Światowa Organizacja Zdrowia podaje orientacyjnie zakres 8% do 13%. Dobrym punktem startowym jest fakt sheet: WHO o PCOS.
Jakie objawy mogą pasować do PCOS?
PCOS nie wygląda tak samo u wszystkich. U części osób dominuje problem cyklu, u innych skóra, a czasem PCOS wychodzi dopiero przy planowaniu ciąży lub w badaniach krwi. Częste wskazówki to:
- nieregularne krwawienia, cykle dłuższe niż 35 dni lub długie przerwy bez krwawienia
- rzadkie lub brak owulacji
- trądzik po okresie dojrzewania lub trądzik trudny do opanowania
- nadmierne owłosienie na twarzy lub ciele
- przyrost masy ciała w okolicy brzucha lub trudność w stabilizacji wagi
- trudności z zajściem w ciążę, bo bez regularnej owulacji trudniej o dobre wyczucie czasu
PCOS może występować także bez nadwagi. Prawidłowa masa ciała nie wyklucza PCOS, a wyższa masa ciała sama w sobie go nie potwierdza.
Dołącz do naszej społeczności dawców nasienia
Bezpiecznie, z szacunkiem, wiarygodnie.
Zostań członkiemSkąd bierze się PCOS? Mechanizmy w prostym ujęciu
Dokładna przyczyna nie jest w pełni poznana. Najczęściej mówi się o połączeniu predyspozycji genetycznej i układów regulacyjnych, które u części osób łatwiej przechylają się w kierunku nadmiaru androgenów i insulinooporności.
W praktyce: przewlekle podwyższona insulina może nasilać produkcję androgenów i zaburzać owulację. Androgeny wpływają też na skórę i owłosienie. Masa ciała może wzmacniać te procesy, ale nie jest jedyną przyczyną.
Najważniejsze: PCOS nie jest kwestią silnej woli. Styl życia jest skuteczną dźwignią, ale nie tłumaczy wszystkiego.
Diagnoza według wytycznych: jakie kryteria są używane?
U dorosłych często stosuje się zestaw kryteriów oparty o trzy elementy. W wielu wytycznych obowiązuje zasada: gdy spełnione są dwa z trzech kryteriów i wykluczono inne przyczyny, rozpoznanie PCOS jest prawdopodobne.
- nieregularna owulacja lub brak owulacji
- kliniczne lub biochemiczne cechy nadmiaru androgenów
- typowy obraz USG z licznymi małymi pęcherzykami
Druga część jest kluczowa: inne choroby mogą wyglądać podobnie i należy je wykluczać zależnie od sytuacji, na przykład zaburzenia tarczycy lub podwyższona prolaktyna.
Przystępne wyjaśnienie znajdziesz też w brytyjskiej służbie zdrowia: NHS o PCOS.
PCOS w okresie dojrzewania i u nastolatków
W pierwszych latach po pierwszej miesiączce nieregularne cykle są częste także bez PCOS. Dlatego wytyczne zalecają ostrożność u nastolatków. Często chodzi o określenie ryzyka i obserwację, zamiast od razu stawiać ostateczne rozpoznanie.
Jakie badania zwykle wchodzą w diagnostykę PCOS?
Diagnostyka to nie pojedynczy test. Składa się z rozmowy, badania i laboratoriów. Celem jest ocena kryteriów PCOS, wykluczenie innych przyczyn oraz wczesne wychwycenie ryzyk metabolicznych, na przykład zaburzeń glikemii.
- Wywiad: długości cykli, wzorzec krwawień, trądzik, owłosienie, zmiany masy ciała, plany ciążowe i leki
- Badanie fizykalne: ciśnienie krwi, masa ciała, oznaki nadmiaru androgenów
- Badania krwi: androgeny oraz zależnie od sytuacji tarczyca i prolaktyna, czasem dodatkowa diagnostyka różnicowa
- Screening metaboliczny: glukoza i lipidy, szczególnie przy czynnikach ryzyka lub objawach
- USG: ocena jajników, a przy bardzo rzadkich krwawieniach także ocena endometrium
Międzynarodowe wytyczne oparte na dowodach z 2023 roku opisują też, że u dorosłych w pewnych sytuacjach hormon antymüllerowski może być alternatywą dla oceny USG, natomiast u nastolatków nie jest rekomendowany do rozpoznania. Publikacja podsumowująca jest tutaj: Międzynarodowe wytyczne PCOS 2023.
Ryzyka długoterminowe: po co są kontrole?
PCOS to nie tylko temat planowania ciąży. Wytyczne podkreślają, że może dotyczyć całego organizmu. Długofalowo często chodzi o:
- insulinooporność, upośledzoną tolerancję glukozy i cukrzycę typu 2
- nadciśnienie i zaburzenia lipidowe
- bezdech senny, zwłaszcza przy czynnikach ryzyka
- powikłania ciążowe, takie jak cukrzyca ciążowa i nadciśnienie
- zwiększone ryzyko zmian endometrium, gdy krwawienia są bardzo rzadkie lub nie występują
To nie oznacza, że poważne choroby na pewno się rozwiną. Oznacza, że sensowne kontrole pomagają wcześnie wykryć problemy i działać.
Typowe kontrole obejmują ciśnienie, glukozę i lipidy oraz plan regularnych krwawień, jeśli są rzadkie. Częstotliwość zależy od ryzyka i etapu życia.
Dieta i ruch: podstawa bez skrajności
Styl życia jest kluczowym zaleceniem w wielu wytycznych. Nie zastępuje terapii medycznej, ale może wyraźnie wzmocnić jej efekt. Najważniejszy nie jest idealny model, tylko plan możliwy do utrzymania na co dzień.
- Jedzenie przyjazne glikemii: dużo warzyw, roślin strączkowych, pełnych ziaren, orzechów i dobre tłuszcze, mniej słodzonych napojów i mocno przetworzonych przekąsek
- Realistyczny plan aktywności: trening wytrzymałościowy plus siłowy to skuteczne połączenie, także przy prawidłowej masie ciała
- Sen i stres: oba wpływają na apetyt, insulinę i regulację cyklu
Jeśli łatwo o poczucie przeciążenia, warto zacząć mało i utrzymać regularność.
Leki w PCOS: jasne uporządkowanie
W PCOS rzadko chodzi o jeden lek. Częściej to dobór elementów pod cel. W skrócie można wyróżnić:
- regulację cyklu i hiperandrogenizm: często antykoncepcja hormonalna, gdy nie ma planów ciążowych
- metabolizm: metformina bywa stosowana przy problemach metabolicznych
- plany ciążowe: leki do indukcji owulacji pod kontrolą
Suplementy są często omawiane, ale poziom dowodów nie jest taki sam dla wszystkich. Jeśli są stosowane, warto mieć jasny cel i sposób oceny efektu.
Leczenie bez planów ciążowych
Gdy ciąża nie jest aktualnym celem, na pierwszym planie jest zwykle zarządzanie cyklem, skóra i ryzyka długoterminowe. Wytyczne często wymieniają złożoną antykoncepcję hormonalną jako pierwszą opcję regulacji krwawień i leczenia hiperandrogenizmu.
Przy bardzo rzadkich krwawieniach chodzi też o ochronę endometrium. Wybór zależy od ryzyk, tolerancji i potrzeb antykoncepcyjnych.
Jeśli potrzebny jest szybki obraz, streszczenia wytycznych i duże portale zdrowotne są często bardziej pomocne niż pojedyncze opinie z mediów społecznościowych.
Leczenie przy planowaniu ciąży
Przy planowaniu ciąży pomaga uporządkowany plan. Wiele osób z PCOS zachodzi w ciążę spontanicznie, inne potrzebują wsparcia, zwłaszcza gdy owulacje są rzadkie.
1. Lepsze rozeznanie owulacji i cyklu
Jeśli ważne jest ustalenie czy i kiedy występuje owulacja, pomiary temperatury i testy owulacyjne bywają dobrym startem, ale w PCOS częściej sprawdzają się jako obserwacja trendu niż pojedynczy wynik. Wprowadzenie znajdziesz w Owulacja i testy LH.
2. Nie pomijać innych czynników
Nawet przy PCOS warto ocenić parametry nasienia i drożność jajowodów. To pomaga uniknąć skupienia się na jednym elemencie, gdy w grę wchodzi kilka czynników.
3. Indukcja owulacji
Gdy owulacje nie występują, stosuje się leki wywołujące owulację. Międzynarodowe wytyczne oparte na dowodach z 2023 roku wskazują letrozol jako preferowaną pierwszą opcję. Inne drogi to klomifen, czasem w połączeniu z metforminą, a w kolejnym kroku gonadotropiny pod ścisłą kontrolą.
Jeśli potrzebne jest uporządkowanie tematu, przeczytaj też Stymulacja.
4. Gdy leki nie wystarczają
Jeśli mimo indukcji owulacji nie dochodzi do ciąży albo pojawiają się inne czynniki, kolejne metody mogą być zasadne, na przykład zapłodnienie in vitro, często skracane do IVF. Zależnie od sytuacji omawia się też ICSI. W PCOS ryzyko nadmiernej reakcji jajników jest większe, dlatego ważne są ostrożne protokoły i ścisła kontrola.
W ciąży lub przy jej planowaniu warto też zwrócić uwagę na metabolizm i ciśnienie, ponieważ PCOS może wiązać się z wyższym ryzykiem cukrzycy ciążowej i nadciśnienia. To nie znaczy, że powikłania są pewne, ale że przygotowanie i obserwacja mają szczególną wartość.
I jeszcze uspokojenie: PCOS zmienia się w czasie. W pewnych etapach to przede wszystkim temat cyklu i skóry, później bardziej metabolizmu i kontroli. Plan może ewoluować wraz z potrzebami.
Trądzik, owłosienie i wypadanie włosów: co pomaga praktycznie?
Wiele osób najpierw chce widocznych zmian w skórze i włosach. To zrozumiałe, bo te objawy mogą mocno obciążać na co dzień. Częste elementy to:
- leczenie przyczyny hormonalnej, jeśli pasuje do sytuacji
- leczenie dermatologiczne trądziku
- depilacja lub zabiegi laserowe przy nasilonym owłosieniu
- cierpliwość: włosy często reagują z opóźnieniem, nie w ciągu kilku dni
Przy bardzo silnym lub nagle pojawiającym się owłosieniu, które szybko się nasila, warto szybko wykonać ocenę.
Zdrowie psychiczne: ważny element PCOS
PCOS może obciążać psychicznie, bo obraz ciała, skóra, owłosienie, masa ciała i planowanie ciąży potrafią wywierać presję. Wytyczne podkreślają, że objawy depresyjne i lękowe występują częściej i powinny być traktowane poważnie. Jeśli PCOS stale zajmuje myśli, to nie osobista porażka, tylko sygnał, że warto zaplanować wsparcie.
Mity i fakty o PCOS
- Mit: PCOS oznacza prawdziwe torbiele. Fakt: częściej chodzi o wiele małych pęcherzyków, a nie klasyczne torbiele.
- Mit: PCOS występuje tylko przy nadwadze. Fakt: PCOS może występować także przy prawidłowej masie ciała.
- Mit: bez regularnego cyklu ciąża jest niemożliwa. Fakt: wiele osób zachodzi w ciążę spontanicznie lub z pomocą.
Checklista do wizyty
Jeśli jest wrażenie, że kolejne wizyty mijają bez jasnego planu, trzy pytania często pomagają bardziej niż długa lista:
- Jakie kryteria przemawiają u mnie za PCOS, a jakie nie?
- Jakie przyczyny należy wykluczyć w moim obrazie?
- Jakie dwa kolejne kroki mają teraz największy sens?
Podsumowanie
PCOS jest częste i może być bardzo obciążające, ale da się je dobrze leczyć. Kluczowy jest indywidualny plan, który łączy cykl, skórę, metabolizm i etap życia, z rozsądnymi kontrolami i jasnymi kolejnymi krokami przy planowaniu ciąży. Dzięki zrozumiałej diagnostyce, realistycznym zmianom stylu życia i odpowiednim opcjom medycznym jakość życia u wielu osób może wyraźnie się poprawić.