Dlaczego te trzy pojęcia tak łatwo się ze sobą mieszają?
W staraniach o ciążę wszystko dzieje się jednocześnie: cykl trwa, zbliża się dzień testu, mierzy się wynik, a nadzieja zostaje. Dlatego płodność, prawdopodobieństwo i nadzieja są w codziennym języku często traktowane tak, jakby oznaczały to samo. Są ze sobą związane, ale nie znaczą tego samego.
Osoba czekająca na ciążę zwykle chce jasnej odpowiedzi. Ciało daje jednak tylko częściowe odpowiedzi. Dobry dzień owulacji, odpowiedni wynik hormonu lub korzystny wynik badania mogą poprawić punkt wyjścia, ale nie zamieniają szansy w obietnicę.
Co medycznie naprawdę oznacza płodność?
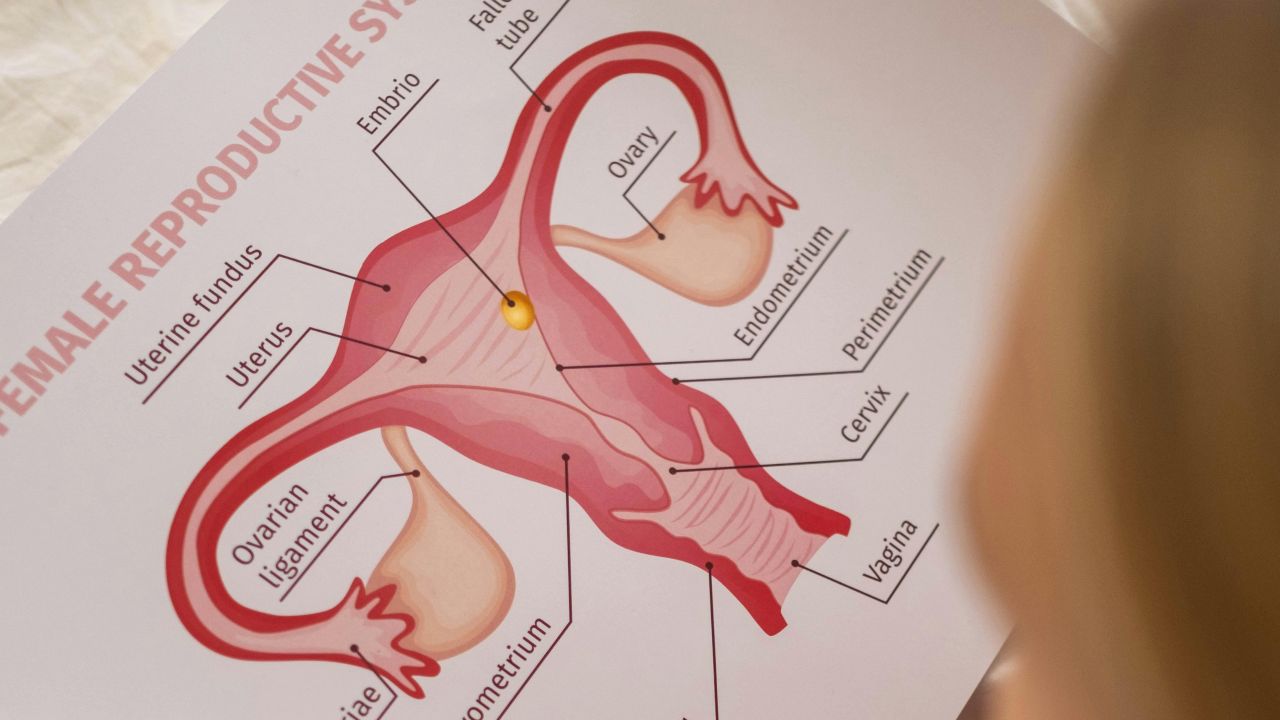
Płodność nie jest nastrojem ani przypuszczeniem, ale biologiczną zdolnością. WHO opisuje niepłodność jako chorobę układu rozrodczego, w której po 12 miesiącach lub dłużej regularnego niezabezpieczonego współżycia nie dochodzi do ciąży klinicznej. WHO: Multiple definitions of infertility
Strona medyczna obejmuje wiele elementów: owulację, jakość komórek jajowych, plemniki, jajowody, macicę, gospodarkę hormonalną i czas. CDC podkreśla, że płodność nie zależy od jednego wyniku laboratoryjnego i że żaden pojedynczy test nie przewiduje płodności idealnie. CDC: Reproductive health overview
Płodność to więc raczej łańcuch funkcji niż pojedyncza liczba. Jeśli jedno ogniwo tego łańcucha słabnie, szansa może się zmniejszyć. Jeśli kilka ogniw współpracuje dobrze, punkt wyjścia jest lepszy, ale nawet wtedy pozostaje to proces biologiczny z niepewnością.
Dołącz do naszej społeczności dawców nasienia
Bezpiecznie, z szacunkiem, wiarygodnie.
Zostań członkiemPo czym rozpoznać lepszy punkt wyjścia
Wiele osób szuka w internecie jednego znaku, który wszystko wyjaśni. To nie jest takie proste. Lepszy punkt wyjścia widać raczej jako wzór złożony z kilku elementów: regularne cykle, wyraźnie uchwytna owulacja, drożne jajowody, prawidłowe badanie nasienia, brak poważnych zaburzeń hormonalnych i wywiad medyczny bez dużych sygnałów ostrzegawczych.
To ważne, bo wiele osób szuka czegoś w rodzaju zielonego światła. W płodności takie światło rzadko istnieje. Istnieje tylko obraz całości, który lepiej albo gorzej pasuje do twojej sytuacji. Właśnie ten obraz całości jest bardziej użyteczny niż pojedynczy wynik.
Medycznie płodność przebiega przez kilka etapów: owulację, zapłodnienie, transport i implantację. Jeśli któryś z tych etapów zostanie zakłócony, szansa spada. Jeśli kilka etapów działa, punkt wyjścia jest lepszy, ale nigdy nie daje gwarancji.
Dlaczego prawdopodobieństwo nie jest obietnicą?
Prawdopodobieństwo to pojęcie statystyczne. Nie odpowiada na pytanie, czy się uda, tylko na to, jak często coś zwykle się udaje w podobnych warunkach. W staraniach o ciążę oznacza to, że nawet przy dobrym punkcie wyjścia cykl może zakończyć się bez ciąży, a nawet przy słabszym punkcie wyjścia ciąża nadal może się pojawić.
Właśnie tutaj najczęściej rodzi się największe zamieszanie. Korzystny moment, pozytywny test owulacyjny albo dobry wynik badania budzą zrozumiałą nadzieję. Ale nadzieja nie jest jeszcze wynikiem. Prawdopodobieństwo zawsze pozostaje relacją między możliwością a brakiem możliwości.
Prospektywna kohorta ponad 3600 kobiet i ich partnerów pokazała, że wiek u kobiet i mężczyzn wiąże się z czasem do ciąży i z ryzykiem poronienia. U kobiet po 35. roku życia ryzyko poronienia było wyższe, a u mężczyzn po 40. roku życia także. Badanie pokazuje więc, że płodność nie jest tylko migawką, ale zależy od granic biologicznych i okien czasowych. PubMed: Age among women and men, time to pregnancy and risk of miscarriage
AMH, FSH i AFC: które wyniki często zyskują zbyt duże znaczenie
Gdy ludzie szukają informacji o swojej płodności, niemal zawsze trafiają na AMH, FSH albo liczbę pęcherzyków antralnych. Te wyniki nie są bezużyteczne. Pomagają ocenić rezerwę jajnikową i lepiej przewidzieć odpowiedź na stymulację. Nie są jednak prostą oceną płodności.
ASRM jasno pisze, że markery rezerwy jajnikowej są przydatne do oceny liczby komórek jajowych albo reakcji na stymulację, ale jako samodzielny predyktor zdolności rozrodczej wypadają słabo. Innymi słowy: niski lub wysoki wynik nie wyjaśnia całego rezultatu. ASRM: Testing and interpreting measures of ovarian reserve
ASRM podkreśla też, że markery rezerwy jajnikowej są tylko częścią oceny. Kto uczepi się jednego wyniku, łatwo traci z oczu właściwe pytanie: jak wygląda całość?
Jak prawidłowo czytać najczęstsze sygnały?
Wiele osób nie zatrzymuje się dlatego, że ma za mało informacji, ale dlatego, że źle je waży. Dlatego warto czytać najczęstsze sygnały we właściwej skali.
- AMH mówi coś o rezerwie jajnikowej i o oczekiwanej reakcji na stymulację.
- FSH i AFC uzupełniają ocenę, ale nie zastępują pełnego obrazu.
- Regularny cykl wskazuje na sprawną regulację cyklu, ale nie dowodzi każdej miesięcznej szansy.
- Pozytywny test owulacyjny pokazuje okno płodne, a nie późniejszy wynik.
- Dobre przeczucie ma wartość emocjonalną, ale medycznie nie jest żadnym wynikiem.
- Wiek pozostaje silnym czynnikiem ogólnym, nawet jeśli pojedyncze wyniki wyglądają dobrze.
Kto dobrze interpretuje te sygnały, musi mniej zgadywać i może wyraźniej podjąć kolejny sensowny krok.
Nadzieja jest osobnym zdaniem, nie wynikiem laboratoryjnym
Nadzieja nie jest ani hormonem, ani wynikiem USG. To wewnętrzna decyzja, by nie przerywać drogi od razu, choć wynik wciąż jest otwarty. Dlatego nadzieja należy do starań o ciążę, ale nie może udawać, że jest już medyczną pewnością.
To ważne, bo wiele osób myli nadzieję z prognozą. Wtedy dobre samopoczucie odczytuje się jako dowód, a złe jako zapowiedź. W obu przypadkach coś emocjonalnego dostaje zadanie, które może wykonać tylko medycyna.
Jednocześnie nadzieja nie jest naiwna. Może być bardzo trzeźwa. Można wiedzieć, że droga jest trudna, i mimo to chcieć nią iść. Można znać granice i mimo to nie zamknąć się wewnętrznie. Właśnie to napięcie sprawia, że starania o ciążę są tak ludzkie.
Dlaczego dobre wyniki nie są gwarancją?
Jest wiele momentów, kiedy wszystko wygląda dobrze, a mimo to nic się nie dzieje. Odpowiednia owulacja, dobry cykl, prawidłowe USG albo sensowny wynik hormonalny poprawiają punkt wyjścia, ale nie rozwiązują całego systemu. Między dobrym punktem wyjścia a ciążą wciąż pozostają zapłodnienie, rozwój, implantacja i ciało, które musi to wszystko udźwignąć.
Dlatego częstym błędem myślowym jest wyprowadzanie pewnej nadziei z jednego dobrego wyniku. AMH, liczba pęcherzyków czy inne markery mogą pomóc ocenić sytuację. Nie są jednak obietnicą na konkretny miesiąc, a tym bardziej na konkretny wynik życiowy.
CDC zaznacza też, że płodność zmienia się z wiekiem, a różne testy są tylko elementami diagnostyki. Kto miesza wynik jednego miesiąca z wynikiem końcowym, wymaga od ciała większej przewidywalności, niż ono może dać. CDC: Reproductive health overview
Gdzie te trzy poziomy spotykają się w codzienności?
W praktyce płodność, prawdopodobieństwo i nadzieja najmocniej odczuwa się wtedy, gdy głowa już liczy, a ciało jeszcze czeka. Wtedy zaczyna się dwutygodniowe oczekiwanie i drobne ukłucie szybko staje się całą historią. Nasz artykuł o dwutygodniowym oczekiwaniu dobrze pasuje do tego momentu, jeśli chcesz lepiej zrozumieć właśnie tę fazę.
Obok pytania statystycznego może też stać pytanie, czy w ogóle chcesz iść dalej tą drogą. Nie każde staranie o dziecko jest tylko kwestią cyklu i czasu. Czasem najpierw chodzi o podstawową decyzję, czy w ogóle chcesz iść w tym kierunku. Wtedy lepszym punktem wyjścia jest Starania o ciążę: tak czy nie?.
Tak powstaje ważna różnica: medycyna pyta, jak coś jest prawdopodobne. Emocje pytają, czy w ogóle potrafisz udźwignąć tę niepewność. Oba pytania są uzasadnione, ale nie są wymienne.
Gdy wchodzi leczenie
W leczeniu niepłodności ta różnica staje się jeszcze wyraźniejsza. Stymulacja jajników, czyli kontrolowana stymulacja jajników, może poprawić punkt wyjścia, zwiększyć liczbę dojrzałych pęcherzyków i ułatwić sterowanie cyklem. Ale nawet wtedy wynik pozostaje prawdopodobieństwem, a nie automatyzmem. Jeśli chcesz pogłębić ten wątek, pomoże artykuł stymulacja jajników.
Systematyczny przegląd par z niepłodnością pokazał, że droga po leczeniu nie wygląda tak samo u wszystkich. Nawet gdy leczenie płodności zakończyło się sukcesem, powrót do ART po kolejne dziecko w różnych badaniach wynosił tylko około 25 do 50 procent. Za rezygnacją stały nie tylko powody medyczne, ale też emocjonalne, finansowe i społeczne. PubMed: Family planning of infertile couples
To ważne przypomnienie, że możliwości medyczne i realne decyzje życiowe nigdy nie są dokładnie tym samym. Leczenie może pomóc, nie wypełniając automatycznie całego planu rodzinnego. Nadzieja nadal jest ważna, ale nie musi opuszczać miejsca rzeczywistości.
Jak oddzielić oczekiwania emocjonalne od medycznej rzeczywistości?
Najczystszy podział nie jest zwykle abstrakcyjny, ale bardzo praktyczny. Pomaga myśleć trzema pytaniami: Co mówi ciało? Co mówi statystyka? Co mówi moje uczucie? Gdy te odpowiedzi się mieszają, orientacja szybko zamienia się w presję.
- Ciało mówi, co jest właśnie teraz biologicznie obserwowalne.
- Statystyka mówi, jak często coś zwykle się udaje w podobnych warunkach.
- Uczucie mówi, jak bardzo sytuacja cię niesie albo obciąża właśnie teraz.
Kto oddziela te poziomy, nie staje się zimniejszy. Wręcz przeciwnie: łatwiej utrzymać nadzieję bez zamieniania jej w medyczne twierdzenie.
Jakie pytania naprawdę warto sobie zadać?
Kto szuka jasnego kierunku, często nie potrzebuje nowej statystyki, tylko lepszych pytań. Najbardziej użyteczne pytania to zwykle te, które przenoszą uwagę z pragnienia pewności na realne następne kroki.
- Czy moja owulacja jest naprawdę potwierdzona, czy tylko przypuszczana?
- Jak mój wiek ma się do mojej dotychczasowej historii?
- Czy mam naprawdę pełne wyniki, czy tylko część obrazu?
- Do jakiego wniosku doszedłby lekarz lub lekarka na podstawie całości?
- Czy chcę właśnie teraz ocenić szansę, czy tak naprawdę potrzebuję decyzji?
Te pytania często pomagają bardziej niż kolejna szybka obserwacja objawów albo następna seria testów. Nie wymagają perfekcyjnej wiedzy, ale dają stabilniejszy kierunek.
Co oznacza realistyczne podejście na co dzień?
Realistyczne nie znaczy suche aż do beznadziei. Realistyczne znaczy: znać swoje wyjściowe warunki, traktować liczby poważnie i mimo to nie zamykać każdej otwartej kwestii jednym wynikiem. Oznacza też świadome ograniczanie oczekiwań. Jeśli cały miesiąc sprowadza się do jednego znaku, czekanie staje się cięższe niż trzeba.
W praktyce może to wyglądać tak: nie testować codziennie, interpretować wyniki dopiero we właściwym oknie czasowym, unikać niepotrzebnej autodiagnozy i w razie wątpliwości pytać raczej o medyczny kontekst niż zostawiać miejsce fantazji. Wtedy spojrzenie pozostaje otwarte bez wchodzenia w ciągłe napięcie.
Jeśli leczenie trwa albo jest planowane, jasne kroki pomagają jeszcze bardziej. Wtedy mniej liczy się to, jak silne jest odczucie, a bardziej to, co naprawdę mówi plan. Właśnie dlatego potrzebne jest dobre prowadzenie.
Kiedy warto skonsultować się medycznie?
CDC zaleca szukać pomocy medycznej, jeśli po 12 miesiącach regularnego niezabezpieczonego współżycia nie dochodzi do ciąży. Jeśli osoba ma 35 lat lub więcej, często zaleca się ocenę już po 6 miesiącach. Wcześniejsza konsultacja ma sens, jeśli cykle są bardzo nieregularne, jeśli występują znane choroby, takie jak endometrioza albo PCOS, albo jeśli były już poronienia lub inne oznaki problemu z płodnością. CDC: Reproductive health overview
To nie jest dramatyczny komunikat, tylko rozsądne ujęcie sytuacji. Medyczna rzeczywistość staje się ważna wtedy, gdy sama nadzieja nie wystarcza już do sensownego uporządkowania niepewności.
Co się nie zgadza?
- Nie zgadza się, że płodność i ciąża to to samo.
- Nie zgadza się, że dobry punkt wyjścia gwarantuje ciążę.
- Nie zgadza się, że nadzieja może zastąpić diagnozę.
- Nie zgadza się, że jeden dobry wynik opowiada całą historię.
- Nie zgadza się, że leczenie i sukces są automatycznie tym samym.
Wniosek
Płodność to biologiczna możliwość. Prawdopodobieństwo to statystyczna szansa. Nadzieja to siła emocjonalna, dzięki której ludzie wytrzymują niepewność. Kto rozdziela te trzy poziomy, nie traci zaufania, tylko zyskuje jasność. A właśnie taka jasność pomaga w staraniach o ciążę bardziej niż jakakolwiek sztuczna obietnica.