Co to jest inseminacja domowa i czym różni się od procedury klinicznej?
Inseminacja domowa to samodzielne podanie nasienia do pochwy poza placówką medyczną. W praktyce wiele osób nazywa ten wariant metodą kubeczkową, bo nasienie najpierw trafia do jałowego pojemnika, a potem do pochwy przy użyciu strzykawki bez igły.
To nie jest to samo co inseminacja domaciczna IUI. W procedurze klinicznej materiał jest przygotowywany i podawany bezpośrednio do jamy macicy przez personel medyczny. W wyszukiwarce można spotkać też hasło metoda kubeczkowa; najczęściej oznacza potocznie ten sam domowy schemat.
Dla kogo metoda kubeczkowa może być sensowna
Domowa inseminacja bywa wybierana przez osoby, które chcą zacząć w bardziej prywatnych warunkach i z niższym kosztem pojedynczej próby. Dotyczy to m.in. części kobiet planujących macierzyństwo solo, par jednopłciowych i osób, dla których współżycie w oknie płodnym jest utrudnione.
Mniej korzystna może być wtedy, gdy cykle są bardzo nieregularne, testy owulacyjne często dają niejasne wyniki, pojawiają się silne bóle lub istnieją rozpoznane czynniki obniżające płodność. W takich sytuacjach szybsza diagnostyka zwykle oszczędza czas i stres.
Dołącz do naszej społeczności dawców nasienia
Bezpiecznie, z szacunkiem, wiarygodnie.
Zostań członkiemZalety i ograniczenia inseminacji w domu
Zalety
- Prywatność i większa kontrola nad warunkami próby
- Niższe koszty bezpośrednie niż procedury kliniczne
- Możliwość elastycznego dopasowania do okna płodnego
- Brak procedur zabiegowych i wizyt proceduralnych
Ograniczenia
- Brak laboratoryjnego przygotowania próbki
- Brak bieżącego nadzoru medycznego w trakcie prób
- Wysoka zależność od precyzji wyznaczenia czasu i organizacji
- Większa odpowiedzialność za higienę i dokumentację
Wyczucie czasu: najważniejszy czynnik skuteczności
W metodzie kubeczkowej o wyniku częściej decyduje moment podania niż różnice techniczne. Komórka jajowa ma krótki czas zdolności do zapłodnienia, a plemniki mogą przetrwać w drogach rodnych kilka dni, jeśli warunki są sprzyjające.
Dlatego celem jest obecność plemników tuż przed owulacją albo bardzo blisko jej wystąpienia. Najpraktyczniejsze jest łączenie testów LH z obserwacją objawów cyklu i prostymi notatkami z godzinami. Podstawowe wyjaśnienie płodności i owulacji publikuje pacjent.gov.pl. Płodność - od czego zależy pacjent.gov.pl
Skuteczność: jak realnie oceniać szanse
Frazy typu inseminacja ile procent szans albo metoda kubeczkowa ciąża są naturalne, ale domowa inseminacja nie ma jednej wartości skuteczności dla wszystkich. Wiek, regularność owulacji, jakość nasienia i precyzja planowania różnią się zbyt mocno, by jedna liczba procentowa miała sens dla każdej osoby.
Najuczciwiej oceniać trend po kilku cyklach prowadzonych tym samym schematem. Brak ciąży w pierwszych próbach jest częsty i sam w sobie nie przesądza o niepowodzeniu metody.
Inseminacja domowa krok po kroku
To praktyczny schemat organizacyjny, który pomaga utrzymać powtarzalność i ograniczyć typowe błędy. Nie zastępuje konsultacji medycznej.
Przygotowanie
- Umyj ręce i przygotuj czystą powierzchnię.
- Przygotuj jednorazowe materiały: pojemnik, strzykawkę bez igły, rękawiczki.
- Zapisz godzinę dodatniego testu LH i objawy okołowulacyjne.
Wykonanie
- Pobierz nasienie bezpośrednio do jałowego pojemnika.
- Odczekaj krótko w temperaturze pokojowej, aż próbka się upłynni.
- Powoli nabierz materiał do strzykawki bez igły, bez zbędnych pęcherzyków powietrza.
- W pozycji leżącej delikatnie wprowadź końcówkę strzykawki do pochwy.
- Podaj nasienie spokojnie, bez ciśnienia.
- Jeśli to komfortowe, pozostań chwilę w pozycji leżącej.
Świeża próbka poza organizmem szybko traci optymalne warunki, dlatego liczy się czas i delikatne postępowanie. Standardy laboratoryjne opisu nasienia zebrano w podręczniku WHO. WHO laboratory manual for the examination and processing of human semen
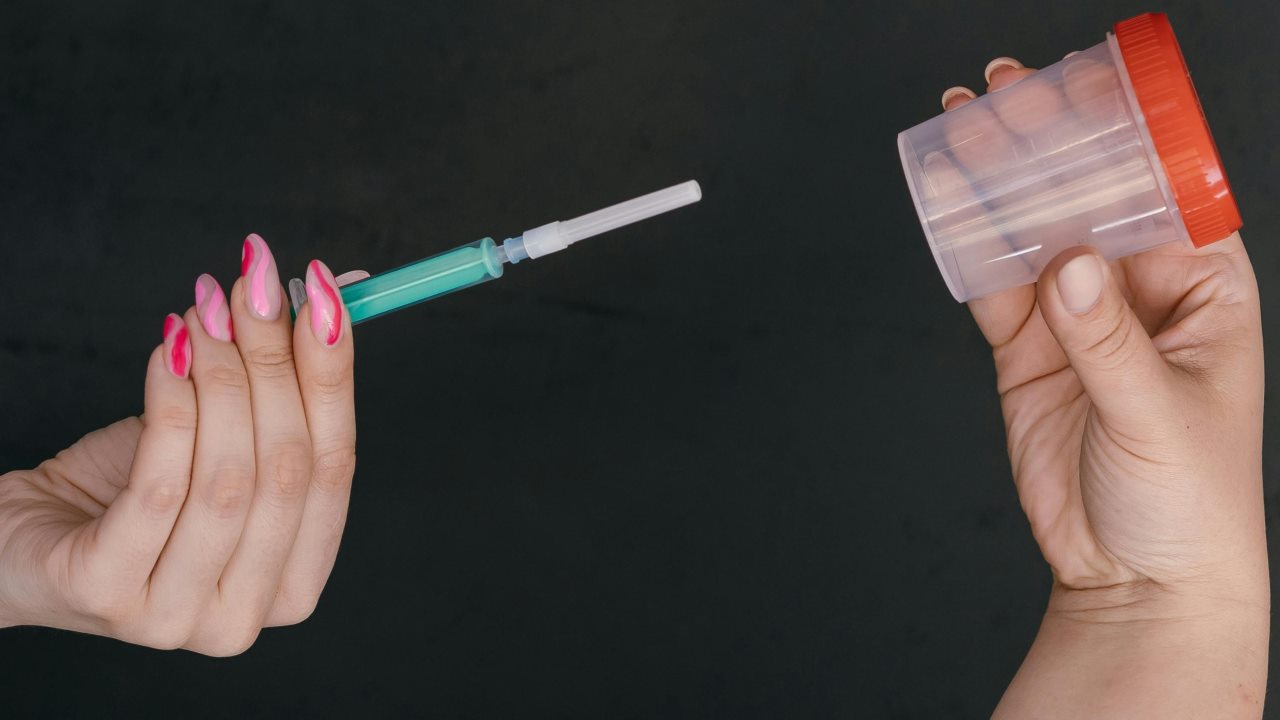
Strzykawka do inseminacji domowej: co to oznacza w praktyce
W zapytaniach często pojawia się strzykawka do inseminacji domowej. Chodzi o jednorazową strzykawkę bez igły używaną jako aplikator do podania nasienia do pochwy. Nie chodzi o zastrzyk ani o podanie materiału do macicy.
W praktyce liczy się spokojne i delikatne podanie bez ciśnienia. Przy bólu, silnym dyskomforcie lub objawach infekcji próby należy przerwać i skonsultować się z lekarzem.
Najczęstsze błędy przy inseminacji w domu
Najczęściej powtarzają się trzy problemy: nietrafienie w owulację, zbyt długi odstęp między pobraniem a podaniem próbki oraz zmienianie schematu co cykl. Lepsze efekty daje prosty, powtarzalny plan.
Jeśli testy owulacyjne są często niejednoznaczne albo cykle wyraźnie się różnią, warto wcześniej przejść do diagnostyki owulacji, zamiast opierać kolejne próby na zgadywaniu.
Zestaw do inseminacji domowej: apteka, cena, skład
W Polsce wyraźny jest zamiar zakupowy: zestaw do inseminacji domowej, zestaw do inseminacji domowej dla kobiet, inseminacja domowa zestaw, zestaw do inseminacji apteka i zestaw do inseminacji domowej cena. Dobry zestaw nie musi być rozbudowany.
- Jałowy pojemnik na nasienie
- Jednorazowa strzykawka bez igły o płynnym tłoku
- Rękawiczki jednorazowe i czysta podkładka
- Testy owulacyjne LH
- Opcjonalnie: lubrykant przyjazny plemnikom
Cena gotowych zestawów zależy głównie od kompletacji i wygody zakupu. Należy unikać produktów obiecujących domowe przygotowanie nasienia na poziomie laboratoryjnym.
Higiena i bezpieczeństwo
W warunkach domowych standard bezpieczeństwa trzeba zbudować samodzielnie: nowe jednorazowe materiały, czysta powierzchnia, brak pośpiechu i bezpieczna utylizacja. Przy dawcy znanym warto uwzględnić aktualne badania STI i jasną rozmowę o historii zdrowotnej.
Jeśli pojawiają się pytania o płodność męską, podstawowym badaniem jest seminogram. Seminogram - badanie płodności mężczyzny pacjent.gov.pl
Po próbie: co robić, a czego lepiej unikać
Po domowej inseminacji zwykle można wrócić do normalnej aktywności. Najważniejsze to nie zwiększać ryzyka podrażnień i infekcji. Jeśli pojawią się gorączka, nasilający się ból, nietypowe krwawienie lub objawy infekcji, należy przerwać próby i skontaktować się z lekarzem.
Koszty inseminacji domowej w Polsce
Koszt pojedynczego cyklu to najczęściej testy LH i jednorazowe materiały. Gotowe zestawy bywają droższe głównie ze względu na wygodę i kompletację. Na całkowity koszt wpływa przede wszystkim liczba cykli, ewentualne badania i moment przejścia do metod klinicznych.
Prawo w Polsce: co warto wiedzieć przed startem
Kliniczne leczenie niepłodności reguluje ustawa z dnia 25 czerwca 2015 r. o leczeniu niepłodności. Ustawa o leczeniu niepłodności ISAP
Domowa inseminacja jako działanie prywatne nie ma jednego prostego scenariusza prawnego. Przy dawcy znanym kluczowe są kwestie rodzicielstwa, uznania ojcostwa i odpowiedzialności. Im lepiej ustalone zasady i dokumentacja na początku, tym mniej ryzyka konfliktów później.
Dawca znany: co ustalić i zapisać przed pierwszą próbą
W praktyce to jeden z najczęściej pomijanych obszarów, który później generuje największe napięcia. Jeszcze przed pierwszym cyklem warto jasno omówić role, oczekiwania co do kontaktu, granice decyzyjne i sposób postępowania w razie konfliktu.
Dobrą praktyką jest uporządkowana dokumentacja: wyniki badań, podstawowe informacje o cyklach i datach prób, a także spisane ustalenia stron. Taki porządek nie zastępuje prawa, ale realnie zmniejsza ryzyko nieporozumień.
Plan na 3-6 cykli: kiedy kontynuować, a kiedy zmienić strategię
Żeby nie działać chaotycznie, warto ustalić plan z góry: ile cykli próbujesz, jakie dane zapisujesz i jaki próg uznajesz za moment przejścia do diagnostyki. Taki plan porządkuje decyzje i pomaga ograniczyć emocjonalne kręcenie się w kółko.
- Cykl 1-2: ustalenie stałego schematu, czyli godzin testów LH, sposobu podania i notatek
- Cykl 3-4: ocena powtarzalności wyznaczania czasu i jakości objawów owulacyjnych
- Cykl 5-6: decyzja, czy kontynuować domowo, czy przejść do diagnostyki
Jeśli już wcześniej pojawiają się sygnały alarmowe, nie warto czekać do końca planu; bezpieczniej przejść do konsultacji szybciej.
Kiedy warto przejść do pomocy medycznej?
- Brak ciąży po około 12 miesiącach starań przy wieku poniżej 35 lat
- Brak ciąży po około 6 miesiącach po ukończeniu 35 lat
- Bardzo nieregularne cykle, brak oznak owulacji, silne bóle lub inne objawy alarmowe
Próg czasowy i różnicę między pojęciami bezpłodności i niepłodności wyjaśnia pacjent.gov.pl. Czym są bezpłodność i niepłodność pacjent.gov.pl
Wnioski
Inseminacja domowa metodą kubeczkową może być sensownym pierwszym krokiem, jeśli jest prowadzona spokojnie, higienicznie i z dobrze wyznaczonym czasem. Najczęściej to właśnie te trzy elementy decydują o jakości prób. Gdy mimo kilku dobrze zaplanowanych cykli nie ma efektu, diagnostyka pomaga przejść od domyślania się do konkretnego planu.