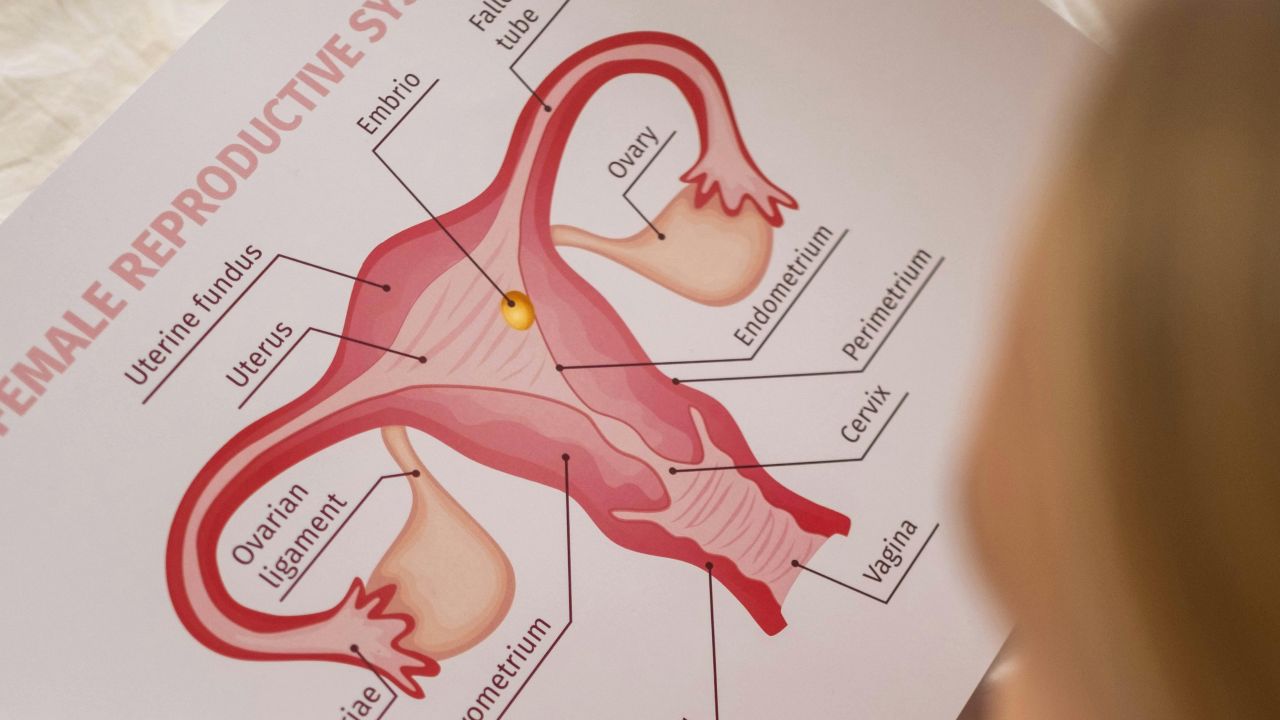
Forstå PCOS
PCOS er et syndrom, altså en samling av mulige trekk. Det kan påvirke eggløsning og syklus, hud og hårvekst og stoffskiftet, ofte via insulinresistens.
Navnet kan være misvisende. Det handler som regel ikke om ekte cyster. På ultralyd ser man ofte mange små follikler, altså tidlige eggblærer, som i noen sykluser ikke modnes helt fram til eggløsning.
Som bakgrunn: PCOS er en av de vanligste hormonelle tilstandene i fertil alder. Verdens helseorganisasjon nevner en omtrentlig størrelseorden på 8% til 13%. Et tydelig startpunkt er faktabladet: WHO om PCOS.
Hvilke symptomer passer med PCOS?
PCOS ser ikke likt ut hos alle. Noen merker det mest på syklusen, andre på huden, og noen oppdager det først ved graviditetsønske eller i blodprøver. Vanlige tegn er:
- uregelmessige blødninger, sykluser over 35 dager eller langvarig uteblitt blødning
- sjelden eller manglende eggløsning
- akne etter puberteten eller akne som er vanskelig å få kontroll på
- økt hårvekst i ansiktet eller på kroppen
- vektøkning rundt magen eller en vekt som er vanskelig å stabilisere
- vansker med å bli gravid fordi timing blir krevende uten regelmessig eggløsning
PCOS kan også forekomme uten overvekt. Normal vekt utelukker ikke PCOS, og høy vekt beviser det ikke.
Hvorfor oppstår PCOS? Mekanismer forklart?
Den eksakte årsaken er ikke fullt avklart. Mest sannsynlig er det et samspill mellom genetisk sårbarhet og biologiske reguleringssløyfer som hos noen lettere tipper mot økt androgenpåvirkning og insulinresistens.
I praksis betyr det at hvis insulin er høyt over tid, kan det øke androgenproduksjon og forstyrre eggløsning. Androgener påvirker også hud og hårvekst. Vekt kan forsterke disse sløyfene, men er ikke årsaken i seg selv.
Det viktigste er dette: PCOS handler ikke om viljestyrke. Livsstil er et effektivt tiltak, men forklarer ikke alt.
Diagnose etter retningslinjer: hvilke kriterier brukes?
Hos voksne brukes ofte et kriteriesett som bygger på tre deler. I mange retningslinjer gjelder at når to av tre trekk er til stede og andre årsaker er utelukket, passer diagnosen PCOS.
- uregelmessig eller uteblitt eggløsning
- kliniske eller biokjemiske tegn på androgenoverskudd
- typisk ultralydbilde med mange små follikler
Den andre delen er viktig: andre tilstander kan se like ut og bør utelukkes ut fra situasjonen, for eksempel stoffskifteproblemer i skjoldbruskkjertelen eller forhøyet prolaktin.
En lett forståelig forklaring finnes også hos britisk helsetjeneste: NHS om PCOS.
PCOS i puberteten og hos ungdom
De første årene etter første menstruasjon er uregelmessige sykluser vanlige også uten PCOS. Derfor anbefaler retningslinjer å være forsiktig hos ungdom. Ofte handler det først om å beskrive risiko og følge utviklingen, i stedet for å sette en endelig diagnose med en gang.
Hvilke undersøkelser inngår vanligvis ved PCOS?
Diagnostikk er ikke én enkelt test. Den består av samtale, undersøkelse og laboratorieprøver. Målet er å vurdere PCOS-kriterier, utelukke andre årsaker og fange opp risiko som blodsukkerproblemer tidlig.
- Anamnese: sykluslengder, blødningsmønster, akne, hårvekst, vektutvikling, graviditetsønske og medisiner
- Klinisk undersøkelse: blodtrykk, vekt og tegn på androgenoverskudd
- Blodprøver: androgener og ved behov stoffskifte og prolaktin, noen ganger mer utredning for å utelukke andre årsaker
- Metabolsk screening: blodsukker og blodfetter, spesielt ved risikofaktorer eller symptomer
- Ultralyd: vurdering av eggstokker og ved svært sjeldne blødninger også livmorslimhinnen
I den internasjonale evidensbaserte retningslinjen fra 2023 beskrives også at anti-Müller-hormon hos voksne i enkelte situasjoner kan brukes som alternativ til ultralydvurdering, men at det ikke anbefales til diagnostikk hos ungdom. Sammendraget finner du her: Internasjonale PCOS-retningslinjer 2023.
Langtidsrisiko: hva handler oppfølging om?
PCOS er ikke bare et tema ved graviditetsønske. Retningslinjer understreker at PCOS kan påvirke hele kroppen. På lang sikt handler det ofte om:
- insulinresistens, nedsatt glukosetoleranse og type 2-diabetes
- høyt blodtrykk og forstyrrelser i blodfetter
- søvnapné, spesielt ved risikofaktorer
- svangerskapskomplikasjoner som svangerskapsdiabetes og høyt blodtrykk
- økt risiko for endringer i livmorslimhinnen når blødninger er svært sjeldne eller helt uteblir
Dette betyr ikke at alvorlige følgetilstander automatisk oppstår. Det betyr at god oppfølging kan oppdage problemer tidlig og gjøre det mulig å ta grep.
Typisk oppfølging er blodtrykk, blodsukker og blodfetter, samt en plan for regelmessige blødninger hvis de er sjeldne. Intervaller avhenger av risiko og livsfase.
Kosthold og aktivitet: grunnmur uten ytterligheter
Livsstil er en kjerneanbefaling i mange retningslinjer. Det erstatter ikke medisinsk behandling, men kan forsterke effekten. Det viktigste er ikke et perfekt opplegg, men en plan som fungerer i hverdagen.
- Spise blodsukkervennlig: mye grønnsaker, belgfrukter, fullkorn, nøtter og sunne fettkilder, mindre sukkerholdig drikke og sterkt bearbeidede snacks
- Planlegge bevegelse realistisk: utholdenhet og styrketrening er en effektiv kombinasjon, også ved normal vekt
- Søvn og stress: begge påvirker appetitt, insulin og syklusregulering
Hvis det føles overveldende, start smått og gjør det stabilt.
Medisiner ved PCOS: en tydelig oversikt
Ved PCOS handler det sjelden om én medisin, men om riktige byggesteiner. Grovt kan man skille mellom:
- syklusregulering og androgenoverskudd: ofte hormonell prevensjon når graviditet ikke er planen
- stoffskifte: metformin brukes særlig ved metabolske problemstillinger
- graviditetsønske: medisiner for å utløse eggløsning med oppfølging
Kosttilskudd diskuteres ofte, men ikke alt har samme evidens. Hvis man bruker tilskudd, bør målet være tydelig og det bør være klart hvordan effekt vurderes.
Behandling uten graviditetsønske
Når graviditet ikke er aktuelt, står ofte syklus, hud og langtidsrisiko i sentrum. I retningslinjer nevnes kombinerte hormonelle prevensjonsmidler ofte som førstevalg for å regulere blødninger og behandle androgenoverskudd.
Hvis blødninger er svært sjeldne, handler det også om å beskytte livmorslimhinnen. Hvilket alternativ som passer best avhenger av risiko, toleranse og behov for prevensjon.
Hvis du ønsker en rask oversikt, er retningslinjeoppsummeringer og store helseportaler ofte mer nyttige enn enkeltmeninger fra sosiale medier.
Behandling ved graviditetsønske
Ved graviditetsønske lønner det seg med en systematisk plan. Mange blir gravide spontant med PCOS, mens andre trenger støtte, særlig hvis eggløsning uteblir.
1. Få bedre oversikt over eggløsning og syklus
Hvis det er viktig å vite om og når eggløsning skjer, kan temperaturkurver og eggløsningstester være et nyttig utgangspunkt. Ved PCOS er de ofte mer nyttige som trend enn som en enkelt test. Bakgrunn finner du i Eggløsning og LH-tester.
2. Ikke glem andre faktorer
Også ved PCOS er det fornuftig å vurdere sædkvalitet og om egglederne er åpne. Da unngår man å jobbe med bare én faktor når flere kan være involvert.
3. Eggløsningsinduksjon
Når eggløsning uteblir, brukes medisiner for å utløse eggløsning. I den internasjonale evidensbaserte retningslinjen fra 2023 nevnes letrozol som foretrukket første medikamentelle alternativ. Andre veier er klomifen, delvis i kombinasjon med metformin, og i neste steg gonadotropiner med tett oppfølging.
Hvis du vil ha en ryddig forklaring, les også Stimulering.
4. Når medisiner ikke er nok
Hvis det ikke blir graviditet til tross for eggløsningsinduksjon eller hvis andre faktorer kommer i tillegg, kan videre behandling være aktuelt, for eksempel in vitro fertilisering, ofte forkortet IVF. Avhengig av situasjonen kan ICSI også diskuteres. Ved PCOS er risikoen for overstimulering høyere, så gode protokoller og oppfølging er viktig.
Hvis graviditet pågår eller planlegges, er det også nyttig å følge med på stoffskifte og blodtrykk, fordi PCOS kan være knyttet til høyere risiko for svangerskapsdiabetes og høyt blodtrykk. Det betyr ikke at komplikasjoner er sikre, men at oppfølging og forberedelse er spesielt verdifullt.
Og en beroligende ting: PCOS kan endre seg over tid. I noen perioder er det mest et syklus- og hudtema, senere mer stoffskifte og kontroller. En plan kan utvikle seg sammen med situasjonen.
Akne, hårvekst og hårtap: hva hjelper i praksis?
Mange ønsker først synlige forbedringer i hud og hår. Det er forståelig, fordi slike symptomer kan belaste hverdagen. Vanlige byggesteiner er:
- behandle hormonell årsak når det passer situasjonen
- hudlegebehandling ved akne
- mekanisk hårfjerning eller laser ved økt hårvekst
- tålmodighet: hår reagerer ofte forsinket, ikke i løpet av dager
Hvis du merker svært kraftig eller plutselig ny hårvekst som raskt forverres, er rask vurdering fornuftig.
Psykisk helse: en viktig del av PCOS
PCOS kan være psykisk belastende fordi kroppsbilde, hud, hårvekst, vekt og graviditetsønske kan skape press. Retningslinjer understreker at depressive symptomer og angst forekommer oftere og bør tas på alvor. Hvis PCOS tar mye plass i tankene over tid, er det ikke et personlig nederlag, men et signal om at støtte bør planlegges aktivt.
Myter og fakta om PCOS
- Myte: PCOS betyr at man har ekte cyster. Fakta: ofte er det mange små follikler, ikke klassiske cyster.
- Myte: PCOS finnes bare ved overvekt. Fakta: PCOS kan også forekomme ved normal vekt.
- Myte: uten regelmessig syklus er graviditet umulig. Fakta: mange blir gravide spontant eller med hjelp.
Sjekkliste til timen
Hvis det føles som man går fra time til time uten en plan, hjelper ofte tre spørsmål mer enn en lang liste:
- Hvilke kriterier taler for PCOS i mitt tilfelle, og hvilke gjør det ikke?
- Hvilke årsaker bør utelukkes i mitt bilde?
- Hvilke to neste steg er mest nyttige nå?
Konklusjon
PCOS er vanlig og kan være svært belastende, men det finnes gode behandlingsmuligheter. Det viktigste er en individuell plan som ser syklus, hud, stoffskifte og livsfase i sammenheng, med fornuftig oppfølging og tydelige neste steg ved graviditetsønske. Med forståelig diagnostikk, realistiske livsstilstiltak og passende medisinske alternativer kan livskvaliteten ofte forbedres betydelig.