À retenir en 30 secondes
- La faisabilité de la réversion dépend surtout de la méthode de stérilisation et de la longueur de trompe encore fonctionnelle.
- L’âge, la réserve ovarienne et une analyse de sperme sont souvent aussi importants que la technique opératoire.
- Après réversion, le risque de grossesse extra-utérine est plus élevé, d’où l’importance d’un contrôle précoce après un test positif.
- Si les trompes ont été retirées complètement, la réversion n’est pas possible ; dans ce cas, la FIV permet de contourner les trompes.
Que se passe-t-il lors de la stérilisation et de la réversion ?
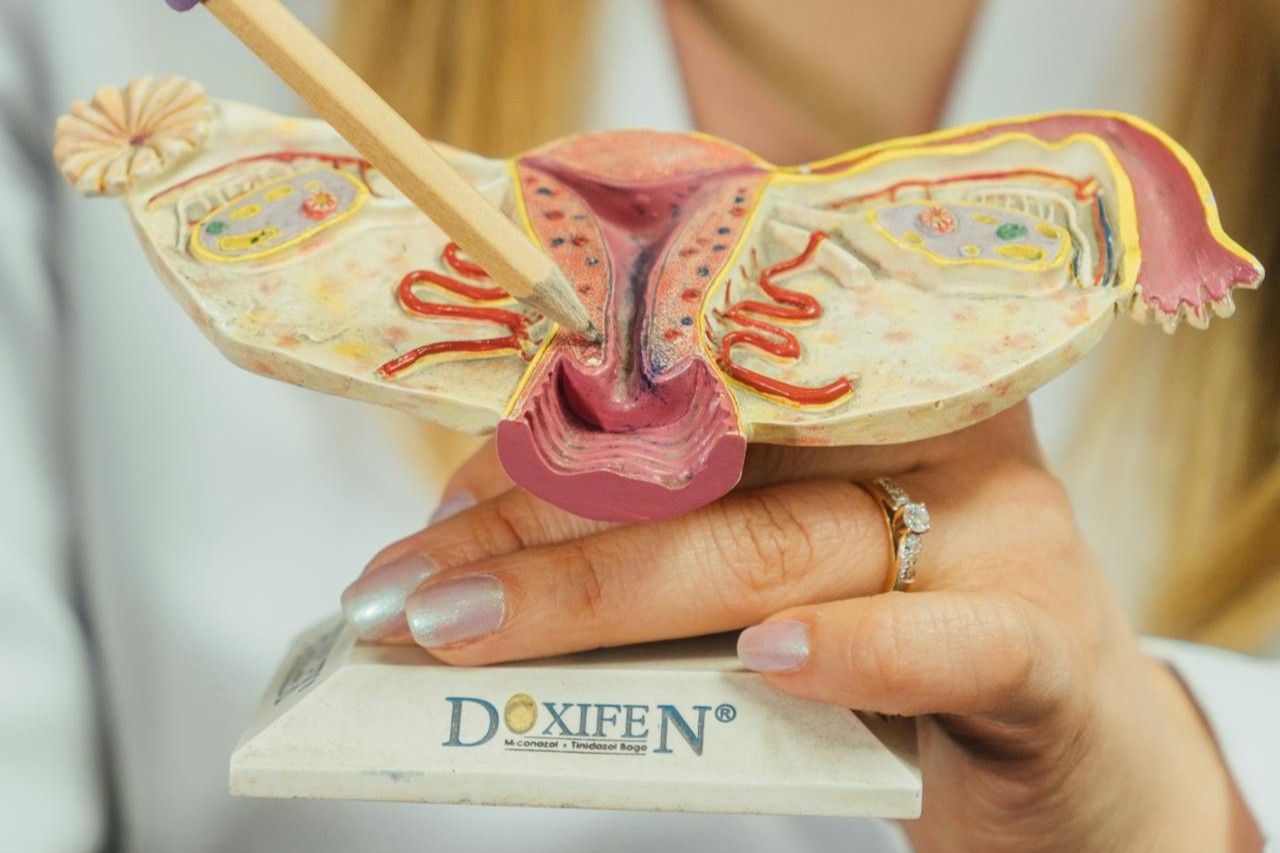
Lors d’une stérilisation, les trompes de Fallope sont modifiées pour que l’ovule et les spermatozoïdes ne puissent plus se rencontrer. Cela peut se faire avec des clips ou des anneaux, en retirant un segment, par coagulation ou par ablation complète des trompes.
Lors d’une réversion, les segments restants sont exposés, préparés, puis reconnectés sous fort grossissement. L’objectif est d’obtenir un canal stable et continu pour que la fécondation puisse à nouveau se produire naturellement.
La American Society for Reproductive Medicine considère toujours la chirurgie tubaire comme une option à côté de la FIV lorsque la situation de départ s’y prête et que les bénéfices et les risques sont évalués avec soin.
Quand la réversion de stérilisation est-elle réaliste ?
Une réversion n’est pas automatiquement possible après chaque stérilisation. Les points clés sont la quantité de tissu tubaire fonctionnel restant et la présence éventuelle d’autres facteurs qui compliquent une grossesse.
Les situations où des clips ou des anneaux ont été utilisés sont souvent plus favorables. C’est plus difficile lorsque de larges portions ont été coagulées ou retirées. Si les trompes ont été complètement retirées, une reconstruction anatomique n’est pas possible.
En consultation, ces éléments pèsent généralement le plus :
- Votre âge et le temps dont vous disposez pour essayer sur des cycles naturels
- La réserve ovarienne, estimée par échographie et par des valeurs biologiques comme l’AMH
- La méthode de stérilisation et, si possible, le compte rendu opératoire
- La longueur restante estimée et l’état des trompes
- La qualité du sperme, idéalement vérifiée tôt par une analyse de sperme
- Des facteurs associés comme l’endométriose, des adhérences, des fibromes ou des infections chroniques
Quelle méthode de stérilisation a été utilisée, et pourquoi c’est décisif?
S’il ne faut retenir qu’une chose de la préparation, c’est celle-ci : la méthode exacte de stérilisation est souvent le plus grand levier pour décider si la réversion a du sens.
Les comptes rendus opératoires mentionnent souvent des termes comme clip, anneau, coagulation, cautérisation, ablation partielle ou ablation complète. Pour planifier, une règle simple est :
- Les clips et les anneaux laissent souvent davantage de trompe et sont donc plus souvent reconstruisibles.
- La cautérisation et les résections étendues peuvent réduire nettement la longueur restante.
- Après l’ablation complète des deux trompes, la réversion est impossible, car il n’y a plus de tissu à reconnecter.
Si vous n’avez pas le compte rendu opératoire, il vaut la peine de le demander. Cela fait souvent gagner du temps et rend l’évaluation plus concrète.
Préparation : les examens qui aident vraiment avant de décider
La réversion est une intervention, mais la décision est une décision de projet de grossesse. Autrement dit, il ne suffit pas de regarder uniquement les trompes. Un bilan court mais solide est utile.
- Les documents de la stérilisation, surtout le compte rendu opératoire et, si disponible, le résumé de sortie
- Une échographie et des dosages hormonaux pour situer la réserve ovarienne
- Une analyse du sperme, car en cas de facteur masculin marqué, on discute souvent plutôt d’une ICSI dans le cadre d’une FIV
- L’évaluation de l’utérus et des facteurs associés, par exemple polypes, fibromes, adhérences ou signes d’endométriose
Si vous êtes déjà suivi en centre de fertilité, beaucoup de ces éléments peuvent être regroupés en quelques rendez-vous. Le but n’est pas la perfection, mais une décision avec le moins d’inconnues possible.
Chances de succès : de quoi elles dépendent vraiment
Les chances après une réversion varient fortement, car les profils, les techniques et les situations de départ sont très différents. Dans une revue systématique avec méta-analyse, des valeurs repères rapportent environ 65 pour cent de grossesses, environ 43 pour cent de naissances vivantes et environ 7 pour cent de grossesses extra-utérines. Sastre et al., Eur J Obstet Gynecol Reprod Biol 2023
Pour votre situation, la moyenne est moins importante que ce qui la détermine. L’âge et la réserve ovarienne font souvent partie des facteurs les plus influents. La méthode de stérilisation, la longueur tubaire restante et la qualité du sperme sont aussi centrales.
Pour situer ces chiffres : dans cette méta-analyse, aucune différence claire des résultats globaux n’a été observée entre chirurgie ouverte, minimalement invasive et robot-assistée. En même temps, l’âge est décrit comme l’un des facteurs les plus importants pour la probabilité de grossesse. Sastre et al., Eur J Obstet Gynecol Reprod Biol 2023
Les bons centres ne parlent donc pas seulement de taux, mais aussi d’une stratégie : combien de temps essayer après l’intervention, quels contrôles prévoir, et à quel moment un passage à la FIV devient réaliste.
Réversion ou FIV : aide à la décision
Quand un projet de grossesse réapparaît après une stérilisation, il existe deux voies principales : une intervention visant des grossesses spontanées, ou une technique de laboratoire comme la FIV, où les embryons sont créés en laboratoire puis transférés dans l’utérus.
On envisage plus souvent la réversion quand la situation de départ est favorable et que vous souhaitez peut-être plus d’un enfant. La FIV est plus souvent privilégiée en cas de pression temporelle, de facteurs additionnels défavorables à une grossesse spontanée, ou si la stérilisation est probablement difficile à reconstruire.
Si la qualité du sperme est nettement diminuée, on discute souvent d’une ICSI comme étape de laboratoire au sein d’une FIV. D’où l’intérêt d’une analyse de sperme précoce avant de se décider pour une chirurgie.
Un point pratique souvent sous-estimé : la réversion est évaluée plutôt par personne, alors que la FIV est souvent discutée par cycle. En consultation, une question aide : quelle est la probabilité d’aboutir à un enfant dans les prochains mois, et combien de tentatives sont réalistes si cela ne fonctionne pas immédiatement.
Une revue résume comment l’anastomose tubaire est positionnée à l’ère actuelle de la FIV et quels facteurs guident le choix entre chirurgie et FIV. Moon et al., Gynecol Minim Invasive Ther 2024
Comment l’intervention se déroule en général?
La réversion se fait sous anesthésie générale. Selon le centre, l’abord se fait par une petite incision abdominale ou par chirurgie minimalement invasive. Le but est toujours de reconnecter les extrémités des trompes avec un maximum de précision.
Les étapes typiques sont :
- Exposer les segments tubaires restants et évaluer la quantité de trompe fonctionnelle
- Préparer les extrémités pour assembler des tissus compatibles
- Réaliser une suture très fine sous fort grossissement pour aligner le canal
- Vérifier si la connexion paraît techniquement correcte et s’il existe des signes de rétrécissement
Après l’intervention, il y a une phase de cicatrisation et une période de repos relatif. Le centre donne des recommandations concrètes pour la vie quotidienne, le sport, les rapports sexuels et le moment où vous pourrez recommencer à essayer activement.
Après l’intervention : une chronologie réaliste
Beaucoup aimeraient un calendrier précis, mais la récupération est individuelle. Une orientation générale aide tout de même à distinguer ce qui est fréquent de ce qui nécessite un avis médical.
- Les premiers jours, douleur de plaie, fatigue et repos dominent.
- Les premières semaines servent surtout à la cicatrisation et au retour progressif aux activités, selon les consignes du centre.
- Le moment où recommencer à essayer est fixé individuellement. Certains centres conseillent d’attendre un peu, d’autres s’appuient davantage sur le bilan et l’évolution.
Quand vous recommencez à essayer, il est utile de bien comprendre le cycle. Pour débuter, l’ovulation et les tests LH peuvent aider. Pour la période d’attente après l’ovulation, l’article nidation peut aussi être utile.
Risques et points d’attention après un test positif
Comme pour toute chirurgie, il existe des risques généraux tels que saignements, infections et complications liées à l’anesthésie. Après une réversion, le risque de grossesse extra-utérine est plus élevé.
Si le test est positif, un contrôle médical précoce est important pour confirmer la localisation de la grossesse. En cas de fortes douleurs du bas-ventre, de vertiges, de douleur à l’épaule ou de saignements, il faut consulter en urgence.
Même si l’intervention est techniquement réussie, il n’y a pas de garantie. Une cicatrisation peut entraîner un nouveau rétrécissement et l’âge, la réserve ovarienne et la qualité du sperme restent des facteurs majeurs.
Si ça ne marche pas tout de suite : prochaines étapes utiles
Beaucoup s’attendent à une grossesse rapide après une intervention réussie. Parfois cela vient vite, parfois cela prend du temps, et parfois la cause n’est pas tubaire. L’important est d’avoir un plan qui ne se limite pas à attendre, mais qui vérifie de façon structurée ce qui a du sens ensuite.
Les étapes suivantes typiques sont :
- Cycle et timing : y a-t-il une ovulation et la fenêtre fertile est-elle bien ciblée, par exemple avec ovulation et LH ?
- Résultats du sperme : si l’analyse de sperme date, la refaire peut être utile car les valeurs peuvent évoluer.
- Facteurs associés : y a-t-il des indices en faveur d’un SOPK, présenté dans PCO, ou d’endométriose et d’adhérences ?
- Stratégie de contrôle : recommande-t-on un examen de la perméabilité tubaire ou décide-t-on d’abord selon l’évolution clinique ?
- Alternatives : à partir de quand un passage à la FIV ou à une ICSI est-il pertinent ?
La phrase la plus utile en consultation est souvent : à partir de quand, dans ma situation, une grossesse spontanée devient-elle peu probable, et quelle est l’étape suivante.
Mythes et faits utiles en consultation
- Mythe : si les trompes sont ouvertes, cela marche automatiquement. Fait : l’âge, la réserve ovarienne et la qualité du sperme restent déterminants.
- Mythe : une chirurgie parfaite rend les autres facteurs secondaires. Fait : la chirurgie peut réparer les trompes, mais ne remplace pas la réserve ovarienne.
- Mythe : la FIV est toujours plus rapide et plus sûre. Fait : la FIV peut être plus planifiable, mais ce n’est pas toujours le premier choix le plus pertinent.
- Mythe : après réversion, une grossesse extra-utérine est improbable. Fait : le risque est plus élevé, d’où l’intérêt d’un contrôle précoce.
Questions à poser à un centre
Un bon rendez-vous n’est pas un monologue. Vous pouvez poser vos questions et attendre des réponses claires. Ces questions aident souvent à apprécier la qualité de l’évaluation :
- Quelle méthode de stérilisation a probablement été utilisée et qu’est-ce que cela implique pour une réversion ?
- Quel est mon profil global si l’on considère ensemble l’âge, la réserve ovarienne et le bilan du sperme ?
- À quelle fréquence l’équipe réalise-t-elle des réversions et comment mesure-t-elle le succès, grossesse ou naissance vivante ?
- Quel est dans votre centre le risque de grossesse extra-utérine après réversion et comment se déroule le contrôle après un test positif ?
- Quel est le plan si aucune grossesse ne survient dans le délai convenu ?
- Quels coûts totaux sont réalistes, y compris le bilan, l’intervention, le suivi et d’éventuels traitements ultérieurs ?
Coûts et organisation
Les coûts dépendent beaucoup du pays, de l’établissement, de la technique et de la durée d’hospitalisation. Il est important d’avoir un devis écrit avec une liste claire des frais possibles, y compris le suivi et les examens.
Ne comparez pas uniquement le prix de l’intervention, mais aussi le plan. Demandez comment le centre estime vos chances, combien de temps essayer après la chirurgie, et à partir de quand un passage à la FIV est recommandé.
Si vous avez une assurance, clarifiez par écrit à l’avance si des prestations sont prises en charge et dans quelle mesure.
Conclusion
Une réversion peut être une option réelle après une stérilisation si les trompes sont techniquement bien reconstructibles et si le reste de la fertilité rend une grossesse probable. En parallèle, la FIV est dans beaucoup de situations plus planifiable ou médicalement plus pertinente, surtout en cas de trompes défavorables ou de contrainte de temps. La meilleure décision se prend lorsque le bilan, le compte rendu opératoire, les objectifs et les risques sont évalués clairement avec un centre expérimenté.