Insémination artisanale : définition simple
L’insémination artisanale désigne une tentative à domicile sans geste intra-utérin. On parle aussi d’insémination maison ou d’insémination à domicile.
Le principe reste le même : déposer l’échantillon dans le vagin, près du col, puis laisser les spermatozoïdes poursuivre leur trajet naturel. L’objectif n’est pas de reproduire un acte médical en dehors d’un centre.
Ce que ce n’est pas : différence avec l’insémination en centre
En assistance médicale à la procréation, l’insémination artificielle en centre suit un cadre médical, biologique et juridique précis. À domicile, ce cadre n’est pas le même et la responsabilité pratique repose davantage sur les personnes concernées.
Repère officiel : Service-Public.fr : procréation médicalement assistée PMA/AMP.
Pour qui cette option est pertinente, et quand consulter plus tôt
Cette démarche peut convenir quand on souhaite tenter une grossesse sans rapport sexuel, dans un cadre privé, avec une méthode simple. Elle est souvent envisagée en solo, en couple de femmes, ou avec donneur connu.
Un avis médical est utile plus tôt si les cycles sont très irréguliers, en cas de douleurs importantes, d’antécédents connus de fertilité, ou après plusieurs cycles bien calés sans résultat.
Avantages et limites de l’insémination artisanale
Avantages
- Organisation à domicile, plus flexible au quotidien
- Coûts directs souvent limités au matériel et au suivi du cycle
- Démarche peu invasive
- Rythme autonome, cycle après cycle
Limites
- Absence d’encadrement clinique et de préparation du sperme en laboratoire
- Grande variabilité des résultats selon le contexte
- Forte responsabilité sur l’hygiène, le moment du cycle et la traçabilité
- Questions juridiques potentiellement sensibles en cas de donneur connu
Moment du cycle : le facteur qui pèse le plus
Le moment du cycle compte généralement plus que le choix entre pipette et seringue. L’idée est de couvrir la fenêtre fertile, surtout les jours qui précèdent l’ovulation et le jour de l’ovulation.
Repères utiles : Inserm : infertilité et l’étude de référence sur la fenêtre fertile N Engl J Med, 1995.
Insémination artisanale : chances de réussite et attentes réalistes
Les requêtes insémination artisanale réussie du premier coup, insémination artisanale témoignage et insémination artisanale taux de réussite traduisent la même attente : savoir rapidement si la méthode fonctionne. En pratique, il n’existe pas de pourcentage unique valable pour toutes.
Le résultat dépend surtout du moment du cycle, de l’âge, du profil de fertilité et de la régularité des essais. Un cycle réussi rapidement est possible, mais ce n’est pas un standard.
Les séries publiées sur l’insémination intravaginale montrent des résultats hétérogènes selon les profils et les protocoles, ce qui confirme qu’il faut éviter les promesses de résultat Reprod Med Biol, 2021; Afr Health Sci, 2024.
Les témoignages peuvent aider à repérer des erreurs fréquentes, pas à prédire une probabilité individuelle.
Insémination maison : étapes pratiques
Une routine simple, propre et répétable est souvent plus utile qu’un protocole compliqué. Les étapes suivantes sont informatives et ne remplacent pas un avis médical.
Avant
- Laver les mains et préparer une surface propre
- Préparer le matériel à usage unique
- Noter les repères du cycle et le résultat des tests d’ovulation
Pendant
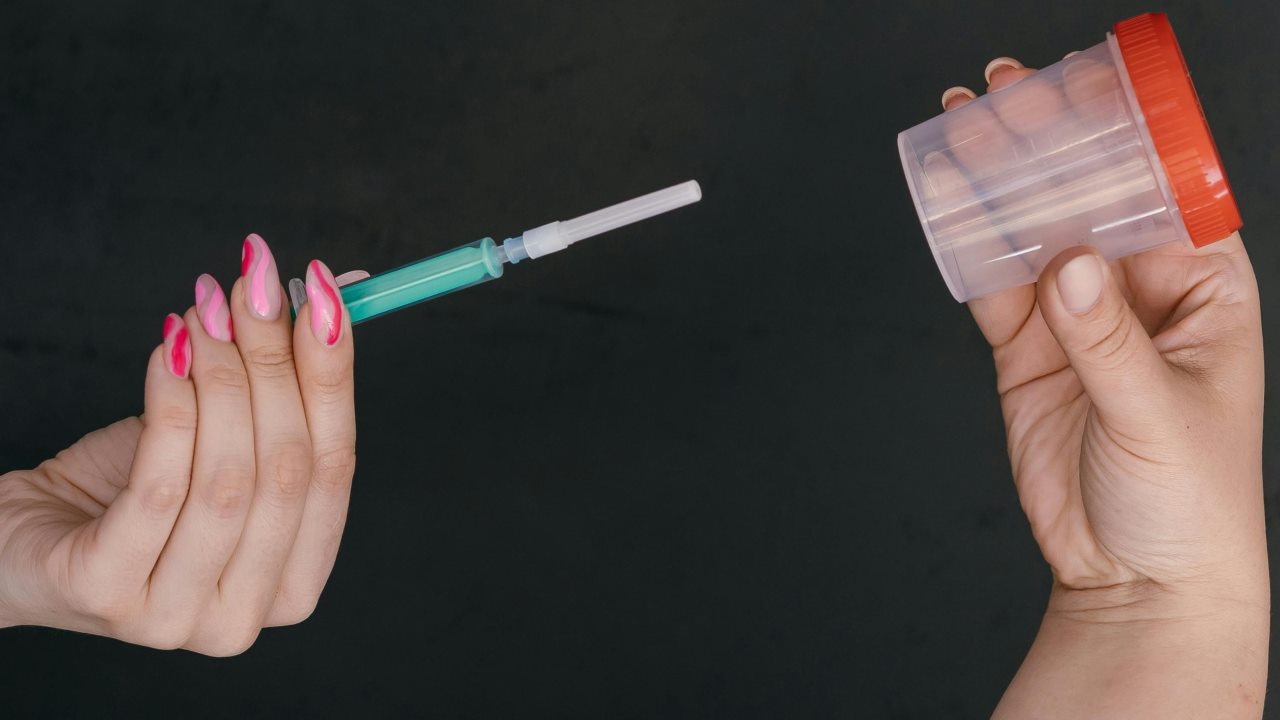
- Recueillir l’échantillon dans un récipient propre, idéalement stérile.
- Limiter le délai avant dépôt, sans chauffer ni refroidir volontairement l’échantillon.
- Aspirer doucement avec une pipette ou une seringue sans aiguille.
- Déposer lentement dans le vagin, sans pression.
- Rester quelques minutes au calme si cela aide à maintenir une routine stable.
Référence technique en laboratoire contexte scientifique : OMS : manuel de laboratoire pour l’examen et le traitement du sperme humain.
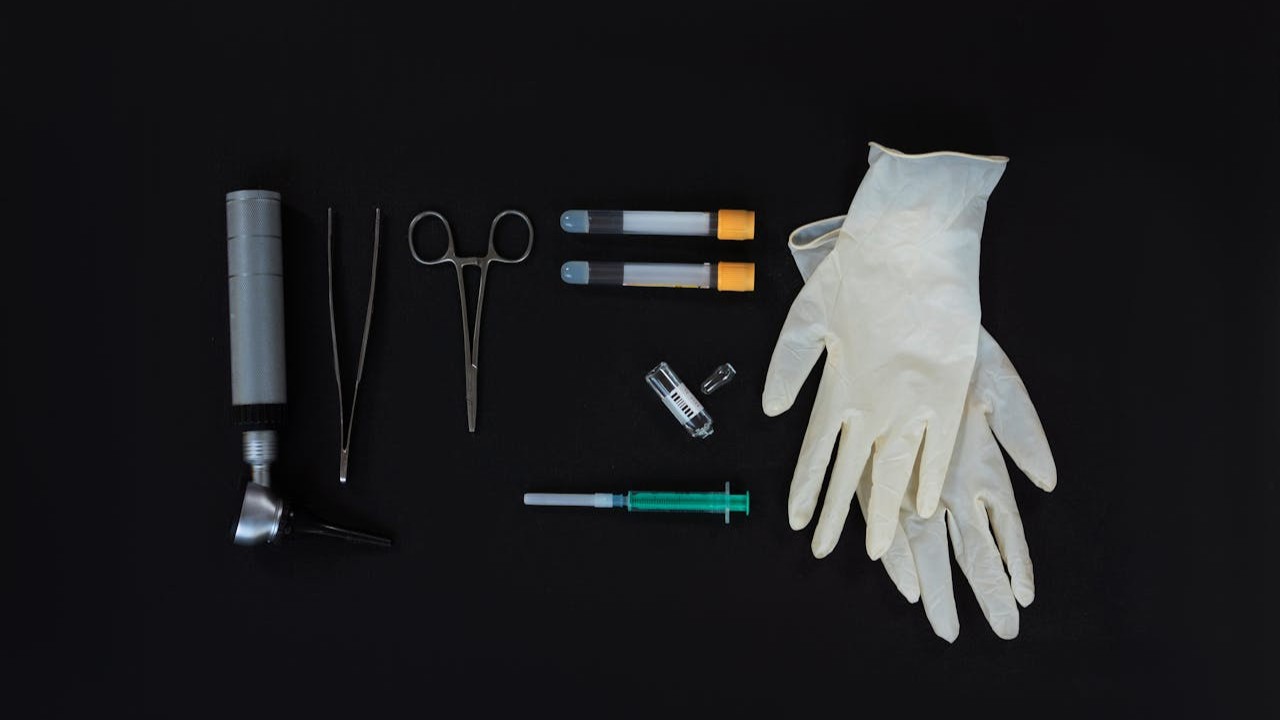
Kit d’insémination artisanale pour femme : quoi acheter vraiment
Les recherches kit insemination artisanale, kit insémination artisanale femme et kit insémination artisanale femme pharmacie renvoient à la même question : quel minimum utile acheter sans surconsommer.
- Récipient propre, idéalement stérile
- Pipette ou seringue sans aiguille à usage unique
- Gants jetables
- Tests d’ovulation
- Élimination sûre du matériel
En pharmacie, il est fréquent d’acheter les éléments séparément plutôt qu’un kit complet. Le critère clé reste l’hygiène et l’usage adapté.
Pipette ou seringue : quel choix est le plus pratique
La pipette est souvent perçue comme simple; la seringue sans aiguille peut donner un débit plus contrôlé. Dans les deux cas, le geste doit rester doux et confortable.
Pour la réussite, la différence vient surtout du moment du cycle et de la constance de la méthode, pas d’un outil miracle.
Erreurs fréquentes qui font perdre des cycles
Les erreurs les plus courantes sont un mauvais moment du cycle, des changements de méthode à chaque cycle, un délai trop long entre recueil et dépôt, ou une traçabilité insuffisante.
Autre piège : interpréter trop tôt des symptômes non spécifiques. Il vaut mieux raisonner en dates de cycle et en fenêtre fertile.
Après la tentative : que faire et que surveiller
Il n’existe pas de routine post-tentative qui garantisse un meilleur résultat. En général, une activité normale est possible.
En cas de fièvre, douleur importante, saignement inhabituel, malaise ou pertes anormales, il faut consulter.
Hygiène, dépistage et sécurité
L’hygiène de base est non négociable : mains propres, surface propre, matériel propre et usage unique. En présence d’un donneur connu, le dépistage et la documentation sont essentiels.
Ressource officielle : Service-Public.fr : don de spermatozoïdes.
Coûts : à quoi s’attendre en France
À domicile, les coûts viennent surtout des tests d’ovulation et du matériel jetable. Si un parcours AMP est ensuite envisagé, le cadre de prise en charge est différent.
Repère officiel : Assurance Maladie : prise en charge de l’AMP.
Cadre légal : ce qu’il faut comprendre en France
L’AMP réalisée en centre est encadrée par le Code de la santé publique. L’insémination artisanale à domicile ne bénéficie pas du même cadre médico-légal.
Référence juridique : Légifrance : Titre IV Assistance médicale à la procréation.
Ce contenu est informatif et ne remplace pas un conseil juridique individualisé.
Combien d’essais avant de demander un bilan ?
La question du nombre d’essais est centrale. En pratique, beaucoup utilisent ces repères :
- Avant 35 ans : bilan à discuter après environ 12 mois d’essais bien calés
- À partir de 35 ans : un bilan plus précoce est souvent discuté, parfois dès 6 mois
- Plus tôt si cycles irréguliers, douleurs ou antécédents médicaux
Un bilan précoce ne signifie pas forcément traitement lourd : il sert d’abord à clarifier la stratégie. La définition classique de l’infertilité repose sur 12 mois d’essais sans grossesse, puis l’évaluation est adaptée au contexte individuel WHO Guideline, 2025.
Conclusion
L’insémination artisanale peut être une option utile, à condition de rester rigoureux sur trois points : moment du cycle, hygiène et constance. Le matériel, kit, pipette ou seringue, doit rester simple et sûr. Si les cycles passent sans résultat, un bilan médical permet de gagner du temps et d’éviter des essais à l’aveugle.