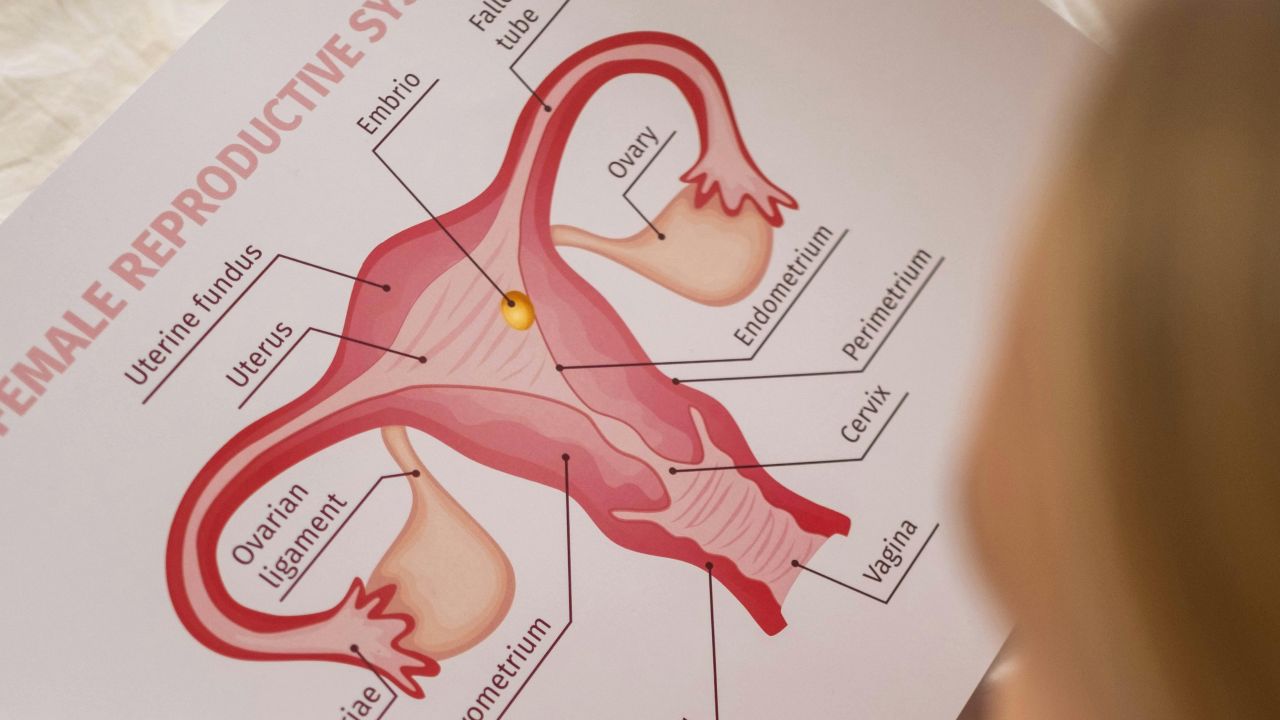
Comprendre le PCOS
Le PCOS est un syndrome, donc un ensemble de caractéristiques possibles. Il peut affecter l’ovulation et le cycle, la peau et la pilosité, ainsi que le métabolisme, souvent par résistance à l’insuline.
Le nom est parfois trompeur, car il ne s’agit pas le plus souvent de kystes véritables. À l’échographie, on voit plutôt beaucoup de petits follicules qui, dans certains cycles, n’atteignent pas l’ovulation.
Pour situer : le PCOS fait partie des troubles hormonaux les plus fréquents en âge reproductif. L’Organisation mondiale de la santé parle d’environ 8 à 13 pour cent. Bon point de départ : OMS sur le PCOS.
Quels symptômes peuvent correspondre au PCOS ?
Le PCOS n’a pas la même apparence chez tout le monde. Certaines personnes le remarquent surtout via le cycle, d’autres via la peau, et d’autres au moment d’un plan de grossesse ou lors d’analyses. Signes fréquents :
- saignements irréguliers, cycles de plus de 35 jours ou longues périodes sans règles
- ovulation rare ou absente
- acné après la puberté ou acné persistante
- pilosité accrue au visage ou sur le corps
- prise de poids abdominale ou difficulté à stabiliser le poids
- difficulté à devenir enceinte parce que le bon timing est plus difficile sans ovulation régulière
On peut avoir un PCOS avec un poids normal. Un poids normal ne l’exclut pas et un poids plus élevé ne le prouve pas à lui seul.
Pourquoi le PCOS survient-il ? Explication simple?
La cause exacte n’est pas entièrement connue. Il s’agit probablement d’une combinaison de prédisposition génétique et de boucles de régulation qui, chez certaines personnes, penchent davantage vers un excès d’androgènes et une résistance à l’insuline.
Concrètement : une insuline élevée sur la durée peut favoriser la production d’androgènes et perturber l’ovulation. Les androgènes influencent la peau et la pilosité. Le poids peut amplifier ces boucles, sans en être la cause unique.
Point important : le PCOS n’est pas une question de volonté. Le mode de vie est un levier utile, mais pas l’explication de tout.
Diagnostic selon les recommandations : quels critères sont utilisés ?
Chez l’adulte, on utilise souvent trois éléments. Dans plusieurs recommandations, le diagnostic de PCOS est compatible si deux sur trois sont présents et si d’autres causes ont été exclues.
- ovulation irrégulière ou absente
- signes cliniques ou biologiques d’excès d’androgènes
- aspect échographique typique avec de nombreux petits follicules
La partie sur l’exclusion est essentielle : d’autres causes peuvent ressembler à un PCOS, par exemple un problème thyroïdien ou une prolactine élevée.
Un aperçu simple est aussi disponible ici : NHS sur le PCOS.
PCOS à l’adolescence
Dans les premières années suivant les premières règles, les cycles irréguliers sont fréquents même sans PCOS. C’est pour cela que les recommandations sont plus prudentes à l’adolescence. Souvent, l’idée est d’identifier un risque et de suivre l’évolution.
Quels examens sont habituellement inclus ?
Le diagnostic n’est pas un test unique. Il combine entrevue, examen et bilan sanguin. L’objectif est d’évaluer les critères, d’exclure d’autres causes et de repérer tôt des risques métaboliques.
- entrevue : durée des cycles, saignements, acné, pilosité, évolution du poids, plan de grossesse, médicaments
- examen : tension artérielle, poids, signes d’excès d’androgènes
- bilan sanguin : androgènes et, selon le cas, thyroïde et prolactine, parfois d’autres examens de triage
- dépistage métabolique : glycémie et lipides, surtout en présence de facteurs de risque
- échographie : évaluation des ovaires et, si les règles sont très rares, de l’endomètre
La recommandation internationale fondée sur les preuves de 2023 indique aussi que l’hormone anti-müllérienne peut être utilisée chez l’adulte dans certaines situations comme alternative à l’échographie, mais n’est pas recommandée pour poser le diagnostic à l’adolescence. Résumé : Recommandation internationale PCOS 2023.
Risques à long terme : ce que les suivis visent
Le PCOS n’est pas seulement une question de fertilité. Les recommandations rappellent qu’il peut toucher l’ensemble du corps. À long terme, on surveille souvent :
- résistance à l’insuline, intolérance au glucose et diabète de type 2
- hypertension et troubles lipidiques
- apnée du sommeil, surtout avec facteurs de risque
- complications de grossesse comme diabète gestationnel et hypertension
- risque accru de changements de l’endomètre si les règles sont très rares ou absentes
Ce n’est pas une garantie de complications graves, mais un rappel que le suivi permet de détecter tôt.
Les suivis typiques incluent tension artérielle, glycémie et lipides, ainsi qu’un plan pour des saignements réguliers si les règles sont rares. Les intervalles dépendent du risque et de la période de vie.
Alimentation et activité : la base sans extrêmes
Le mode de vie est une recommandation centrale. Il ne remplace pas le traitement médical, mais peut le renforcer. Ce qui compte est un plan qui tient dans la vraie vie.
- alimentation favorable à la glycémie : plus de légumes, légumineuses, grains entiers, noix et bonnes graisses, moins de boissons sucrées et de produits très transformés
- activité : cardio et renforcement musculaire forment une combinaison efficace
- sommeil et stress : ils influencent l’appétit, l’insuline et la régulation du cycle
Si tout semble trop compliqué, commencez petit et gardez la constance.
Médicaments : comment s’y retrouver
Le PCOS ne se résume pas à un seul médicament. Il s’agit souvent de choisir des options selon l’objectif. En résumé :
- cycle et symptômes d’androgènes : contraception hormonale si la grossesse n’est pas l’objectif
- métabolisme : metformine surtout quand le volet métabolique est important
- plan de grossesse : induction de l’ovulation avec suivi
Les suppléments reviennent souvent, mais la preuve n’est pas la même pour tous. Si vous en prenez, clarifiez l’objectif et comment évaluer l’effet.
Traitement sans plan de grossesse
Sans plan de grossesse, les priorités sont souvent le cycle, la peau et le risque à long terme. Plusieurs recommandations placent la contraception hormonale combinée comme première option pour réguler les saignements et traiter les symptômes liés aux androgènes.
Si les règles sont très rares, la protection de l’endomètre est aussi importante. La meilleure option dépend des risques, de la tolérance et des besoins contraceptifs.
Pour un résumé rapide, les synthèses de recommandations et les grandes sources de santé sont souvent plus utiles que des avis isolés sur les réseaux sociaux.
Traitement quand le plan est de tomber enceinte
Si vous planifiez une grossesse, une approche structurée est utile. Beaucoup de personnes avec PCOS deviennent enceintes spontanément, d’autres ont besoin d’aide, surtout si l’ovulation est rare.
1. Mieux comprendre l’ovulation
Pour savoir si et quand l’ovulation survient, la température et les tests d’ovulation peuvent aider au départ. Avec PCOS, ils sont souvent plus utiles pour suivre une tendance que comme test ponctuel. Articles : Ovulation et tests LH.
2. Ne pas oublier d’autres facteurs
Même avec PCOS, il est pertinent d’évaluer la qualité du sperme et la perméabilité des trompes. Cela évite de se concentrer sur un seul facteur alors que plusieurs peuvent jouer.
3. Induction de l’ovulation
Si l’ovulation est absente, des médicaments peuvent être utilisés pour la déclencher. La recommandation internationale 2023 mentionne le létrozole comme première option médicamenteuse préférée. D’autres options incluent le clomifène, parfois avec metformine, puis des gonadotrophines avec suivi étroit.
Pour une explication simple, voir aussi stimulation ovarienne.
4. Quand les médicaments ne suffisent pas
Si la grossesse ne survient pas malgré l’induction de l’ovulation, ou si d’autres facteurs sont présents, d’autres techniques peuvent être indiquées, par exemple la fécondation in vitro, souvent abrégée IVF. Selon la situation, l’injection intracytoplasmique de spermatozoïdes est aussi discutée, souvent abrégée ICSI. Avec PCOS, le risque d’hyperstimulation est plus élevé, donc protocoles prudents et suivi sont importants.
Si vous êtes enceinte ou si vous planifiez, il est aussi utile de surveiller le métabolisme et la tension, puisque le PCOS peut être associé à un risque plus élevé de diabète gestationnel et d’hypertension. Cela ne veut pas dire que les complications sont certaines, mais que le suivi a du sens.
Point rassurant : le PCOS change avec le temps. À certaines étapes, le cycle et la peau prennent plus de place, puis davantage le métabolisme et le suivi. Le plan peut évoluer.
Acné, pilosité et perte de cheveux : que faire concrètement ?
Beaucoup souhaitent d’abord une amélioration visible de la peau et des cheveux. C’est compréhensible, car ces symptômes peuvent être difficiles au quotidien. Options fréquentes :
- traiter le facteur hormonal quand cela convient
- prise en charge dermatologique de l’acné
- épilation mécanique ou laser en cas de pilosité importante
- patience : les changements liés aux cheveux prennent souvent du temps
Si une pilosité très marquée apparaît soudainement et s’aggrave vite, une évaluation médicale rapide est utile.
Santé mentale : un volet important
Le PCOS peut peser sur la santé mentale parce que l’image corporelle, la peau, la pilosité, le poids et les plans de grossesse créent de la pression. Les recommandations soulignent que l’anxiété et les symptômes dépressifs sont plus fréquents et doivent être pris au sérieux. Si le PCOS occupe vos pensées en continu, c’est un signal pour planifier du soutien.
Mythes et faits
- Mythe : PCOS signifie des kystes vrais. Fait : il s’agit souvent de nombreux petits follicules, pas de kystes classiques.
- Mythe : PCOS n’existe qu’avec excès de poids. Fait : il peut aussi exister avec poids normal.
- Mythe : sans cycle régulier, la grossesse est impossible. Fait : beaucoup deviennent enceintes spontanément ou avec aide.
Checklist pour votre rendez-vous
Si vous avez l’impression d’enchaîner les rendez-vous, trois questions aident souvent plus qu’une liste longue :
- Quels critères correspondent au PCOS dans mon cas, et lesquels non ?
- Quelles autres causes doit-on exclure ?
- Quelles sont les deux prochaines étapes les plus utiles maintenant ?
Conclusion
Le PCOS est fréquent et peut être très lourd à vivre, mais il existe des options efficaces. L’essentiel est un plan individualisé qui relie cycle, peau, métabolisme et période de vie, avec des suivis adaptés et des étapes claires si un plan de grossesse est présent. Avec un diagnostic compréhensible, des changements réalistes et des options médicales appropriées, la qualité de vie s’améliore souvent nettement.