Das Wichtigste in 30 Sekunden
- Ob eine Refertilisierung möglich ist, hängt stark davon ab, wie die Sterilisation durchgeführt wurde und wie viel funktionsfähiger Eileiter noch vorhanden ist.
- Alter, Eizellreserve und ein Spermiogramm sind oft mindestens so entscheidend wie die OP-Technik.
- Nach Sterilisationsumkehr ist das Risiko für eine Eileiterschwangerschaft erhöht, deshalb ist frühe Kontrolle nach positivem Test wichtig.
- Wenn die Eileiter vollständig entfernt wurden, ist eine Umkehr nicht möglich, dann ist meist IVF der Weg, der die Eileiter umgeht.
Was genau passiert bei Sterilisation und Refertilisierung?
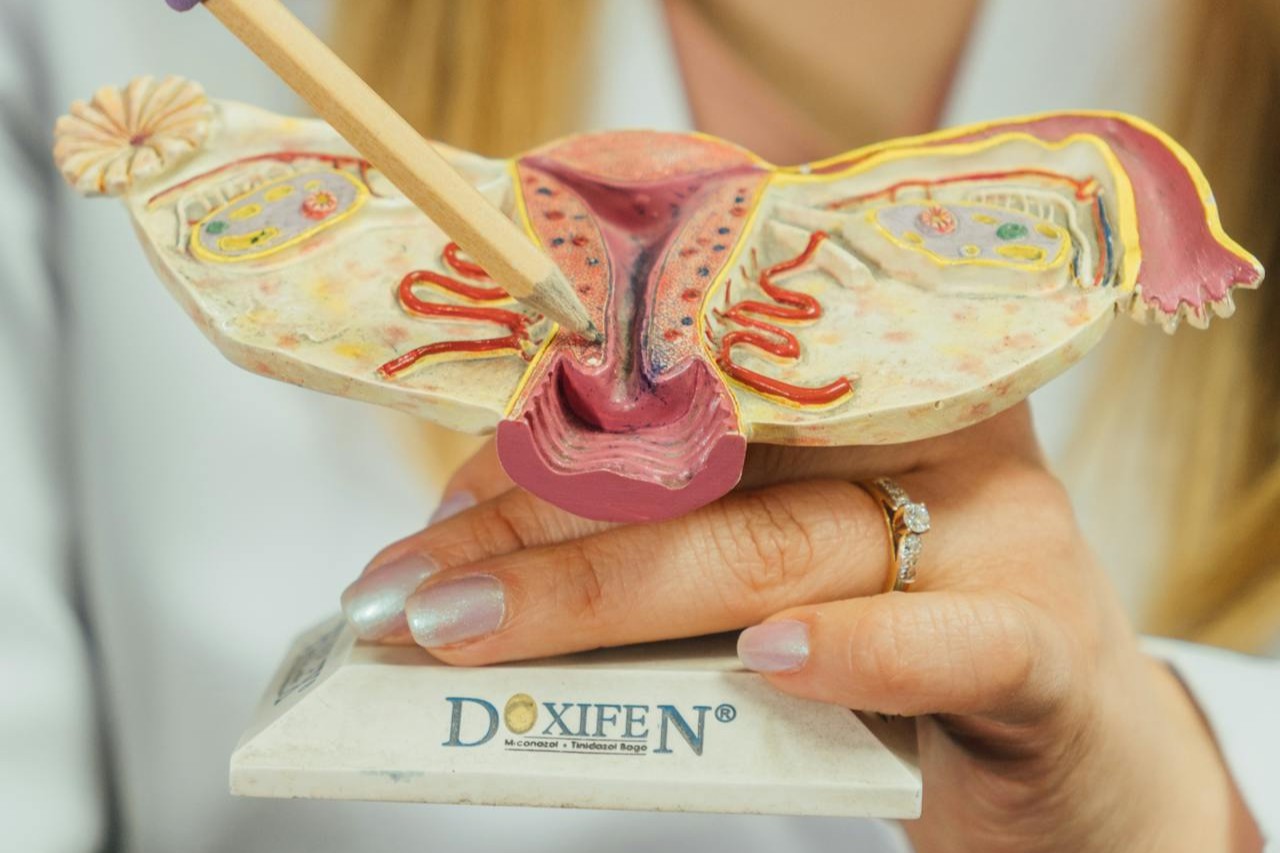
Bei einer Sterilisation werden die Eileiter so verändert, dass Eizelle und Spermien nicht mehr zusammenfinden. Das kann mit Clips oder Ringen passieren, durch eine Teilentfernung, durch Verödung oder durch vollständige Entfernung der Eileiter.
Bei der Refertilisierung werden die verbleibenden Eileiterabschnitte freigelegt, vorbereitet und unter starker Vergrößerung wieder miteinander verbunden. Ziel ist ein stabiler, durchgängiger Kanal, damit eine Befruchtung wieder auf natürlichem Weg stattfinden kann.
Die American Society for Reproductive Medicine ordnet die Tubenchirurgie weiterhin als Option neben IVF ein, wenn die Ausgangslage passt und Chancen und Risiken sauber abgewogen werden.
Wann ist eine Sterilisationsumkehr realistisch?
Eine Refertilisierung ist nicht automatisch nach jeder Sterilisation möglich. Entscheidend ist, wie viel funktionsfähiges Eileitergewebe noch vorhanden ist und ob zusätzlich andere Faktoren eine Schwangerschaft erschweren.
Günstig sind häufig Fälle, in denen Clips oder Ringe verwendet wurden. Schwieriger wird es, wenn weite Abschnitte verödet oder entfernt wurden. Wenn die Eileiter vollständig entfernt wurden, ist eine anatomische Rekonstruktion nicht möglich.
In der Beratung spielen typischerweise diese Punkte die größte Rolle:
- Alter und Zeit, die du realistisch hast, um es in Zyklen zu versuchen
- Eizellreserve, eingeschätzt über Ultraschall und Laborwerte wie AMH
- Art der Sterilisation und, wenn vorhanden, der OP-Bericht
- Vermutete Restlänge und Zustand der Eileiter
- Spermienqualität, am besten früh über ein Spermiogramm klären
- Begleitfaktoren wie Endometriose, Verwachsungen, Myome oder chronische Entzündungen
Welche Sterilisationsmethode wurde verwendet und warum das entscheidend ist?
Wenn du nur eine Sache aus der Vorbereitung mitnimmst, dann diese: Die genaue Sterilisationsmethode ist oft der größte Hebel für die Frage, ob Refertilisierung überhaupt sinnvoll ist.
In OP-Berichten stehen häufig Begriffe wie Clip, Ring, Koagulation, Verödung, Teilentfernung oder komplette Entfernung. Für die Planung gilt grob:
- Clips und Ringe lassen oft mehr Eileiter übrig und sind deshalb in vielen Fällen besser rekonstruierbar.
- Verödung und weiträumige Entfernung können die verbleibende Eileiterlänge deutlich reduzieren.
- Nach vollständiger Entfernung beider Eileiter ist eine Umkehr nicht möglich, weil kein Eileitergewebe mehr verbunden werden kann.
Wenn du den OP-Bericht nicht hast, lohnt es sich, ihn anzufordern. Das spart im Beratungsgespräch oft Zeit und macht die Einschätzung konkreter.
Vorbereitung: Welche Untersuchungen vor der Entscheidung wirklich helfen
Refertilisierung ist eine Operation, aber die Entscheidung ist eine Kinderwunschentscheidung. Das heißt: Es reicht nicht, nur auf die Eileiter zu schauen. Sinnvoll ist eine kurze, aber saubere Bestandsaufnahme.
- Unterlagen zur Sterilisation, vor allem OP-Bericht und wenn vorhanden der Entlassbrief
- Ultraschall und Hormonwerte, um die Eizellreserve grob einzuordnen
- Spermienanalyse, weil bei deutlichem männlichen Faktor oft eher ICSI im Rahmen einer IVF diskutiert wird
- Gebärmutter und Begleitfaktoren, zum Beispiel Polypen, Myome, Verwachsungen oder Hinweise auf Endometriose
Wenn du ohnehin schon im Kinderwunschzentrum bist, lässt sich vieles davon in wenigen Terminen bündeln. Ziel ist nicht Perfektion, sondern eine Entscheidung mit möglichst wenig blinden Flecken.
Erfolgsaussichten: wovon sie wirklich abhängen
Die Chancen nach Refertilisierung variieren stark, weil Patientengruppen, OP-Methoden und Ausgangslagen sehr unterschiedlich sind. In einer systematischen Übersicht mit Meta-Analyse werden als grobe Orientierungswerte eine Schwangerschaftsrate von etwa 65 Prozent, eine Lebendgeburtenrate von etwa 43 Prozent und eine Eileiterschwangerschaftsrate von etwa 7 Prozent berichtet. Sastre et al., Eur J Obstet Gynecol Reprod Biol 2023
Für deine persönliche Situation ist aber weniger die Durchschnittszahl wichtig, sondern das Profil dahinter. Alter und Eizellreserve zählen meist zu den stärksten Einflussfaktoren. Auch die Sterilisationsmethode, die verbleibende Eileiterlänge und die Spermienqualität sind zentrale Bausteine.
Wichtig für die Einordnung: In dieser Meta-Analyse wurden keine klaren Unterschiede der Gesamtergebnisse zwischen offenen, minimal-invasiven und roboterassistierten Zugängen gefunden. Gleichzeitig wird das Alter als einer der wichtigsten Faktoren für die Chance auf eine Schwangerschaft beschrieben. Sastre et al., Eur J Obstet Gynecol Reprod Biol 2023
Gute Zentren sprechen deshalb nicht nur über Erfolgsraten, sondern auch über den Plan: Wie lange ist ein Versuch nach OP sinnvoll, welche Kontrollen sind vorgesehen und wann ist ein Wechsel zu IVF realistisch.
Refertilisierung oder IVF: Entscheidungshilfe
Wenn nach Sterilisation wieder ein Kinderwunsch entsteht, gibt es im Kern zwei Wege: Operation mit dem Ziel spontaner Schwangerschaften oder ein Laborverfahren wie IVF, bei dem Embryonen im Labor entstehen und danach in die Gebärmutter übertragen werden.
Refertilisierung wird häufiger erwogen, wenn die Ausgangslage gut ist und du dir möglicherweise mehr als ein Kind wünschst. IVF wird häufiger bevorzugt, wenn Zeitdruck besteht, wenn zusätzliche Faktoren gegen eine spontane Schwangerschaft sprechen oder wenn die Sterilisation voraussichtlich schwer rekonstruierbar ist.
Wenn die Spermienqualität deutlich eingeschränkt ist, kommt oft ICSI als Laborbaustein innerhalb einer IVF infrage. Deshalb ist ein frühes Spermiogramm häufig ein Schlüsselschritt, bevor du dich auf eine OP festlegst.
Ein praktischer Punkt, den viele unterschätzen: Refertilisierung wird pro Person bewertet, IVF oft pro Zyklus. In der Beratung hilft deshalb eine klare Frage: Wie sieht die Chance aus, in den nächsten Monaten zu einem Kind zu kommen, und wie viele Anläufe sind realistisch, wenn es nicht sofort klappt.
Eine Übersicht, wie Tubenanastomose in der heutigen IVF-Ära eingeordnet wird und welche Faktoren für die Wahl zwischen OP und IVF diskutiert werden, fasst ein Review zusammen. Moon et al., Gynecol Minim Invasive Ther 2024
So läuft die Operation typischerweise ab
Die Refertilisierung findet in Vollnarkose statt. Je nach Zentrum erfolgt der Zugang über einen kleinen Bauchschnitt oder minimal invasiv. Ziel ist immer, die Eileiterenden so präzise wie möglich zu verbinden.
Typische Bausteine im OP sind:
- Freilegen der Eileiterreste und Beurteilung, wie viel funktionsfähiger Eileiter vorhanden ist
- Vorbereiten der Enden, damit möglichst gut passendes Gewebe verbunden wird
- Feinste Naht unter starker Vergrößerung, damit der Kanal stabil ausgerichtet bleibt
- Prüfen, ob die Verbindung technisch stimmig wirkt und ob es Hinweise auf Engstellen gibt
Nach der Operation folgt Wundheilung und eine Phase der Schonung. Dein Zentrum gibt konkrete Empfehlungen zu Alltag, Sport, Sex und dem Zeitpunkt, ab wann ihr wieder aktiv versuchen solltet, schwanger zu werden.
Nach der Operation: eine realistische Zeitachse
Viele wünschen sich einen festen Fahrplan, aber die Erholung ist individuell. Trotzdem hilft eine grobe Orientierung, damit du weißt, was normal sein kann und was Rücksprache braucht.
- In den ersten Tagen stehen Wundschmerz, Müdigkeit und Schonung im Vordergrund.
- In den ersten Wochen geht es meist um Wundheilung und das langsame Zurück in Alltag und Bewegung, so wie es das Zentrum vorgibt.
- Ab wann ihr aktiv versuchen solltet, wird individuell festgelegt. Manche Zentren empfehlen ein kurzes Abwarten, andere richten sich stärker nach Befund und Heilungsverlauf.
Wenn du nach der Operation wieder aktiv versuchst, schwanger zu werden, lohnt es sich, den Zyklus gut zu verstehen. Ein Einstieg sind Eisprung und LH-Tests. Für die Wartezeit nach dem Eisprung hilft auch Einnistung.
Risiken und worauf du nach einem positiven Test achten solltest
Wie bei jeder Operation gibt es allgemeine Risiken wie Blutungen, Infektionen und Narkosekomplikationen. Spezifisch nach Sterilisationsumkehr ist das Risiko für eine Eileiterschwangerschaft erhöht.
Wenn der Schwangerschaftstest positiv ist, ist eine frühe ärztliche Kontrolle wichtig, um den Sitz der Schwangerschaft zu bestätigen. Bei starken Unterbauchschmerzen, Schwindel, Schulterschmerzen oder Blutungen solltest du sofort medizinische Hilfe holen.
Auch nach technisch gelungener Operation gibt es keine Garantie. Narbenbildung kann zu erneuter Verengung führen, und zusätzlich spielen Alter, Eizellreserve und Spermienqualität weiter eine zentrale Rolle.
Wenn es nach der OP nicht sofort klappt: sinnvolle nächste Schritte
Viele erwarten, dass nach erfolgreicher Operation schnell eine Schwangerschaft entsteht. Manchmal klappt es zügig, manchmal dauert es, und manchmal liegt der Grund nicht bei den Eileitern. Wichtig ist ein Plan, der nicht nur abwartet, sondern strukturiert prüft, was als Nächstes Sinn ergibt.
Typische nächste Schritte, die viele Zentren stufenweise durchgehen, sind:
- Timing und Zyklus: Findet ein Eisprung statt und wird das fruchtbare Fenster getroffen, zum Beispiel mit Eisprung und LH?
- Spermienbefund: Wenn das Spermiogramm älter ist, kann eine Wiederholung sinnvoll sein, weil sich Werte verändern können.
- Begleitfaktoren: Gibt es Hinweise auf Faktoren wie PCOS, das unter PCO erklärt ist, oder auf Endometriose und Verwachsungen?
- Kontrollstrategie: Wird eine Prüfung der Eileiterdurchgängigkeit empfohlen oder wird zunächst nach klinischem Verlauf entschieden?
- Alternativen: Ab welchem Punkt wäre ein Wechsel zu IVF oder ICSI für dich sinnvoll?
Der wichtigste Satz für die Beratung ist oft: Ab wann gilt es bei meiner Ausgangslage als unwahrscheinlich, dass es spontan klappt, und was ist dann der nächste Schritt.
Mythen und Fakten, die in der Beratung helfen
- Mythos: Wenn die Eileiter wieder offen sind, klappt es automatisch. Fakt: Alter, Eizellreserve und Spermienqualität bleiben entscheidend.
- Mythos: Eine perfekte OP macht andere Faktoren irrelevant. Fakt: Die OP kann die Eileiter reparieren, aber sie kann keine Eizellreserve ersetzen.
- Mythos: IVF ist immer schneller und sicherer. Fakt: IVF kann planbarer sein, ist aber nicht in jeder Situation der sinnvollste erste Schritt.
- Mythos: Nach Refertilisierung ist eine Eileiterschwangerschaft unwahrscheinlich. Fakt: Das Risiko ist erhöht, deshalb ist frühe Kontrolle wichtig.
Fragen, die du einem Zentrum stellen kannst
Ein guter Termin ist nicht nur ein Vortrag. Du kannst mitfragen und du darfst klare Antworten erwarten. Diese Fragen helfen oft, die Qualität der Einschätzung zu prüfen:
- Welche Sterilisationsmethode wurde bei mir wahrscheinlich verwendet und was bedeutet das konkret für die Umkehr?
- Wie sieht meine persönliche Ausgangslage aus, wenn Alter, Eizellreserve und Spermienbefund zusammen betrachtet werden?
- Wie häufig führt das Team Refertilisierungen durch und wie wird Erfolg gemessen, Schwangerschaft oder Lebendgeburt?
- Wie hoch ist in eurem Zentrum das Risiko für Eileiterschwangerschaft nach Refertilisierung und wie läuft die Kontrolle nach positivem Test ab?
- Wie lautet der Plan, wenn innerhalb der vereinbarten Zeit keine Schwangerschaft eintritt?
- Welche Gesamtkosten sind realistisch, inklusive Diagnostik, OP, Nachsorge und möglicher Folgebehandlung?
Kosten und Organisation
Die Kosten hängen stark von Land, Klinik, Technik und Krankenhausaufenthalt ab. Wichtig ist ein schriftlicher Kostenvoranschlag mit klarer Auflistung möglicher Zusatzkosten, inklusive Nachsorge und Diagnostik.
Vergleiche nicht nur den Preis pro Eingriff, sondern auch den Plan. Frage konkret, wie die Klinik deine persönliche Chance einschätzt, wie lange ihr es nach der Operation versuchen solltet und ab wann ein Wechsel zu IVF empfohlen wird.
Wenn du versichert bist, kläre vorab schriftlich, ob und in welchem Umfang Leistungen übernommen werden.
Fazit
Refertilisierung kann nach einer Sterilisation eine echte Option sein, wenn die Eileiter technisch gut rekonstruierbar sind und die übrige Fruchtbarkeit eine Schwangerschaft wahrscheinlich macht. Gleichzeitig ist IVF in vielen Situationen planbarer oder medizinisch sinnvoller, vor allem bei ungünstigem Tubenbefund oder zusätzlichem Zeitdruck. Am besten triffst du die Entscheidung, wenn Diagnostik, OP-Bericht, Ziele und Risiken gemeinsam mit einem erfahrenen Zentrum klar eingeordnet werden.