PCOS verstehen
PCOS ist ein Syndrom, also ein Bündel möglicher Merkmale. Es kann Zyklus und Eisprünge, Haut und Haarwachstum sowie den Stoffwechsel betreffen, häufig über Insulinresistenz.
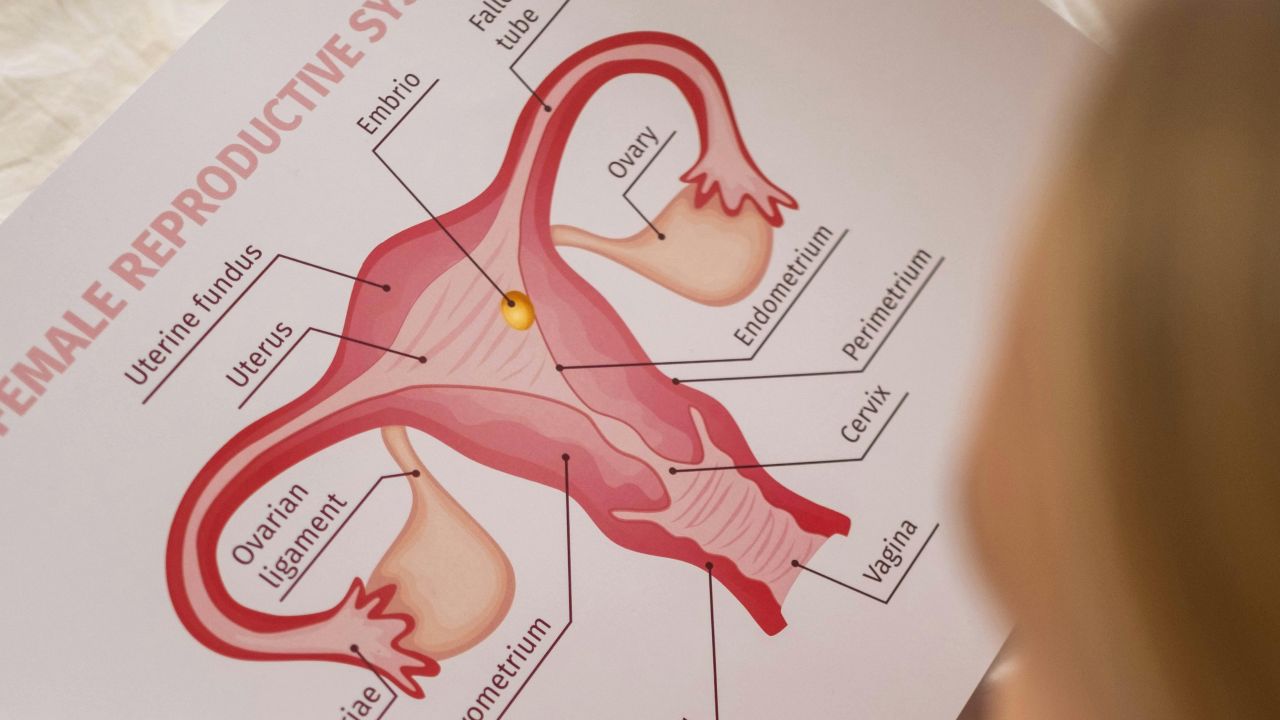
Der Name ist etwas irreführend, denn es geht meistens nicht um echte Zysten. Im Ultraschall sieht man eher viele kleine Follikel, also angelegte Eibläschen, die in manchen Zyklen nicht bis zum Eisprung ausreifen.
Zur Einordnung: PCOS gehört zu den häufigsten hormonellen Störungen im gebärfähigen Alter. Die Weltgesundheitsorganisation nennt als Größenordnung etwa 8 bis 13 Prozent. Ein gut verständlicher Einstieg ist das Factsheet: WHO zu PCOS.
Welche Symptome passen zu PCOS?
PCOS ist kein Einheitsbild. Manche merken es vor allem am Zyklus, andere an der Haut, andere erst bei Kinderwunsch oder in Blutwerten. Häufige Hinweise sind:
- unregelmäßige Blutungen, Zyklen über 35 Tage oder lange ausbleibende Blutungen
- seltene oder ausbleibende Eisprünge
- Akne nach der Pubertät oder hartnäckige Akne
- vermehrter Haarwuchs im Gesicht oder am Körper
- Gewichtszunahme am Bauch oder ein Gewicht, das sich schwer stabilisieren lässt
- Schwierigkeiten, schwanger zu werden, weil das Timing ohne regelmäßige Eisprünge schwer wird
Du kannst PCOS auch ohne Übergewicht haben. Ein normales Gewicht schließt PCOS nicht aus, und ein hohes Gewicht beweist es nicht.
Warum entsteht PCOS? Mechanismen verständlich erklärt?
Die genaue Ursache ist nicht vollständig geklärt. Am ehesten ist es ein Zusammenspiel aus genetischer Veranlagung und biologischen Regelkreisen, die bei manchen Menschen stärker in Richtung Androgenüberschuss und Insulinresistenz kippen.
Praktisch heißt das: Wenn Insulin dauerhaft hoch ist, kann das die Androgenproduktion fördern und Eisprünge stören. Androgene beeinflussen wiederum Haut und Haarwachstum. Gewicht kann diese Regelkreise verstärken, ist aber nicht die Ursache an sich.
Das Entscheidende ist: PCOS ist keine Frage von Willenskraft. Lebensstil ist ein wirkungsvoller Hebel, aber nicht die Erklärung für alles.
Diagnose nach Leitlinien: Welche Kriterien werden genutzt?
Für Erwachsene wird häufig ein Kriterien-Set genutzt, das auf drei Bausteinen beruht. In vielen Leitlinien gilt: Wenn zwei der drei Merkmale vorliegen und andere Ursachen ausgeschlossen sind, passt die Diagnose PCOS.
- unregelmäßige oder ausbleibende Eisprünge
- klinische oder biochemische Zeichen eines Androgenüberschusses
- typisches Ultraschallbild mit vielen kleinen Follikeln
Wichtig ist der zweite Teil: Andere Ursachen können ähnlich aussehen und sollten je nach Situation ausgeschlossen werden, zum Beispiel Schilddrüsenprobleme oder erhöhte Prolaktinwerte.
Eine gute, laienverständliche Erklärung findest du auch beim britischen Gesundheitsdienst: NHS zu PCOS.
PCOS in der Pubertät und bei Jugendlichen
In den ersten Jahren nach der ersten Periode sind unregelmäßige Zyklen häufig, auch ohne PCOS. Genau deshalb empfehlen Leitlinien, bei Jugendlichen zurückhaltend zu sein. Oft geht es zunächst darum, ein Risiko zu benennen und den Verlauf zu beobachten, statt sofort eine endgültige Diagnose zu vergeben.
Welche Untersuchungen gehören bei PCOS typischerweise dazu?
Die Diagnostik ist kein einzelner Test. Sie besteht aus Gespräch, Untersuchung und Labor. Ziel ist, PCOS-Kriterien einzuordnen, Differentialdiagnosen auszuschließen und Risiken wie Blutzuckerprobleme früh zu erkennen.
- Anamnese: Zykluslängen, Blutungsmuster, Akne, Haarwuchs, Gewichtsentwicklung, Kinderwunsch und Medikamente
- Körperliche Untersuchung: Blutdruck, Gewicht, Zeichen eines Androgenüberschusses
- Blutwerte: Androgene und je nach Situation Schilddrüse und Prolaktin, manchmal weitere Ausschlussdiagnostik
- Stoffwechsel-Screening: Blutzucker und Blutfette, besonders bei Risikofaktoren oder Symptomen
- Ultraschall: Einordnung der Eierstöcke und bei sehr seltenen Blutungen auch der Gebärmutterschleimhaut
In der internationalen evidenzbasierten Leitlinie 2023 wird außerdem beschrieben, dass Anti-Müller-Hormon-Werte bei Erwachsenen in bestimmten Situationen als Alternative zur Ultraschallbeurteilung genutzt werden können, bei Jugendlichen jedoch nicht zur Diagnosestellung empfohlen werden. Die zusammenfassende Veröffentlichung findest du hier: Internationale PCOS-Leitlinie 2023.
Langzeitrisiken: Worum es bei Kontrollen wirklich geht
PCOS ist kein reines Kinderwunsch-Thema. Leitlinien betonen, dass PCOS den ganzen Körper betreffen kann. Häufig geht es langfristig um:
- Insulinresistenz, gestörte Glukosetoleranz und Typ-2-Diabetes
- Bluthochdruck und Fettstoffwechselstörungen
- Schlafapnoe, besonders bei Risikofaktoren
- Schwangerschaftskomplikationen wie Schwangerschaftsdiabetes und Bluthochdruck
- ein erhöhtes Risiko für Veränderungen der Gebärmutterschleimhaut, wenn Blutungen sehr selten oder gar nicht auftreten
Das bedeutet nicht, dass du automatisch schwere Folgeerkrankungen bekommst. Es bedeutet, dass sinnvolle Kontrollen helfen, Probleme früh zu erkennen und aktiv gegenzusteuern.
Typische Kontrollen sind Blutdruck, Blutzucker und Blutfette sowie ein Plan für regelmäßige Blutungen, wenn diese selten sind. Welche Intervalle sinnvoll sind, hängt von deinem Risiko und deiner Lebensphase ab.
Ernährung und Bewegung: die Basis, aber ohne Extreme
Lebensstil ist eine Kernempfehlung vieler Leitlinien. Er ersetzt keine medizinische Therapie, kann ihre Wirkung aber deutlich verstärken. Entscheidend ist nicht das perfekte Konzept, sondern ein Plan, der im Alltag bleibt.
- Blutzuckerfreundlich essen: viel Gemüse, Hülsenfrüchte, Vollkorn, Nüsse und hochwertige Fette, weniger zuckrige Getränke und stark verarbeitete Snacks
- Bewegung realistisch planen: Ausdauer plus Krafttraining sind eine wirksame Kombination, auch bei normalem Gewicht
- Schlaf und Stress ernst nehmen: beides beeinflusst Hunger, Insulin und Zyklussteuerung
Wenn du dich schnell überfordert fühlst, starte bewusst klein und mach es dafür stabil.
Medikamente bei PCOS: eine klare Einordnung
Bei PCOS geht es selten um ein einziges Medikament, sondern um passende Bausteine. Grob lassen sich diese Bereiche unterscheiden:
- Zyklusregulation und Hyperandrogenismus: häufig hormonelle Verhütung, wenn kein Kinderwunsch besteht
- Stoffwechsel: Metformin wird vor allem bei metabolischen Themen genutzt
- Kinderwunsch: Medikamente zur Ovulationsinduktion unter engmaschiger Kontrolle
Nahrungsergänzung wird häufig diskutiert, aber nicht alles hat die gleiche Evidenz. Wenn du Supplements nutzt, sollte klar sein, welches Ziel du erwartest und woran du Erfolg messen willst.
Behandlung ohne Kinderwunsch
Wenn du aktuell keinen Kinderwunsch hast, stehen meist Zyklusmanagement, Haut und langfristige Risiken im Vordergrund. In Leitlinien werden kombinierte hormonelle Verhütungsmittel häufig als erste Option genannt, um Blutungen zu regulieren und Hyperandrogenismus zu behandeln.
Wenn Blutungen sehr selten sind, geht es auch darum, die Gebärmutterschleimhaut zu schützen. Welche Option zu dir passt, hängt von Risiken, Verträglichkeit und Verhütungswunsch ab.
Wenn du dir einen schnellen Überblick wünschst, sind Leitlinien-Zusammenfassungen und große Gesundheitsportale oft hilfreicher als Einzelmeinungen aus sozialen Medien.
Behandlung mit Kinderwunsch
Bei Kinderwunsch lohnt sich ein systematischer Plan. Viele werden mit PCOS spontan schwanger, andere brauchen Unterstützung, vor allem, wenn Eisprünge fehlen.
1. Eisprung und Zyklus besser einordnen
Wenn du wissen willst, ob und wann du ovulierst, sind Temperaturkurven und Ovulationstests als Einstieg oft hilfreich, bei PCOS meist eher als Verlauf als als einzelner Streifen. Hintergrundartikel findest du bei Eisprung und LH-Tests.
2. Andere Faktoren nicht vergessen
Auch bei PCOS lohnt sich ein Blick auf Spermienqualität und Eileiterdurchgängigkeit. So vermeidest du, dass ihr nur an einem Hebel dreht, obwohl mehrere Faktoren beteiligt sind.
3. Ovulationsinduktion
Wenn Eisprünge ausbleiben, werden Medikamente eingesetzt, um den Eisprung auszulösen. In der internationalen evidenzbasierten Leitlinie 2023 wird Letrozol als bevorzugte erste medikamentöse Option genannt. Weitere Wege sind Clomifen, teils in Kombination mit Metformin, sowie im nächsten Schritt Gonadotropine unter engmaschiger Kontrolle.
Wenn du dazu eine verständliche Einordnung suchst, lies auch Stimulation.
4. Wenn Medikamente nicht reichen
Wenn trotz Ovulationsinduktion keine Schwangerschaft entsteht oder andere Faktoren hinzukommen, können weitere Verfahren sinnvoll werden, zum Beispiel In-vitro-Fertilisation, kurz IVF. Je nach Situation wird auch die intrazytoplasmatische Spermieninjektion, kurz ICSI, diskutiert. Bei PCOS ist das Risiko für eine Überstimulation erhöht, deshalb sind sorgfältige Protokolle und engmaschige Kontrollen wichtig.
Wenn du schwanger bist oder es werden möchtest, lohnt sich außerdem ein Blick auf Stoffwechsel und Blutdruck, weil PCOS mit einem höheren Risiko für Schwangerschaftsdiabetes und Bluthochdruck verbunden sein kann. Das heißt nicht, dass Komplikationen sicher eintreten, sondern dass Kontrollen und Vorbereitung besonders sinnvoll sind.
Und noch ein Beruhiger: PCOS verändert sich über die Zeit. In manchen Lebensphasen ist es vor allem ein Zyklus- und Hautthema, später eher Stoffwechsel und Kontrollen. Ein Plan darf sich mit dir mitentwickeln.
Akne, Haarwuchs und Haarausfall: was hilft praktisch?
Viele wünschen sich zuerst sichtbare Verbesserungen bei Haut und Haaren. Das ist verständlich, weil diese Symptome im Alltag stark belasten können. Häufige Bausteine sind:
- Behandlung der hormonellen Ursache, wenn passend zu deiner Situation
- Hautärztliche Therapie bei Akne
- mechanische Haarentfernung oder Laserbehandlung bei stärkerem Haarwuchs
- Geduld: Haarwachstum und Haarausfall reagieren oft verzögert, nicht innerhalb von Tagen
Wenn du sehr starken oder plötzlich neuen Haarwuchs bemerkst, der sich schnell verschlimmert, ist eine zeitnahe Abklärung sinnvoll.
Mentale Gesundheit: ein zentraler Teil von PCOS
PCOS kann psychisch belasten, weil Körperbild, Haut, Haarwuchs, Gewicht und Kinderwunsch Druck erzeugen. Leitlinien betonen, dass depressive Symptome und Angst häufiger sind und ernst genommen werden sollen. Wenn du merkst, dass dich PCOS gedanklich dauerhaft festhält, ist das kein persönliches Scheitern, sondern ein Signal, Unterstützung aktiv einzuplanen.
Mythen und Fakten zu PCOS
- Mythos: PCOS bedeutet, dass du echte Zysten hast. Fakt: Häufig sind es viele kleine Follikel, nicht klassische Zysten.
- Mythos: PCOS kommt nur bei Übergewicht vor. Fakt: PCOS kann auch bei normalem Gewicht bestehen.
- Mythos: Ohne regelmäßigen Zyklus ist eine Schwangerschaft unmöglich. Fakt: Viele werden spontan oder mit Unterstützung schwanger.
Checkliste für deinen Termin
Wenn du das Gefühl hast, dass du von Termin zu Termin hangelst, helfen drei Fragen oft mehr als eine lange Liste:
- Welche Kriterien sprechen bei mir für PCOS, und welche nicht?
- Welche Ursachen sollten bei meinem Bild ausgeschlossen werden?
- Welche nächsten zwei Schritte sind jetzt sinnvoll?
Fazit
PCOS ist häufig und kann sehr belastend sein, aber es ist gut behandelbar. Entscheidend ist ein individueller Plan, der Zyklus, Haut, Stoffwechsel und Lebensphase zusammendenkt, mit sinnvollen Kontrollen und klaren nächsten Schritten bei Kinderwunsch. Mit verständlicher Diagnostik, realistischen Lebensstilbausteinen und passenden medizinischen Optionen lässt sich bei vielen die Lebensqualität deutlich verbessern.