Was ist die Bechermethode?
Die Bechermethode ist eine einfache Form der Heiminsemination. Dabei wird das Ejakulat in einem sauberen oder sterilen Becher gesammelt und ohne medizinische Aufbereitung mit einer Spritze ohne Nadel in die Scheide eingebracht, möglichst nahe am Gebärmutterhals. Von dort aus bewegen sich die Spermien auf natürlichem Weg weiter.
Fachsprachlich wird sie oft als intravaginale oder intrazervikale Selbstinsemination bezeichnet. Wenn du Begriffe wie ICI (intrazervikale Insemination) liest: Die Bechermethode wird weiter gefasst oft dazugezählt, weil die Probe in der Scheide und möglichst nahe am Gebärmutterhals platziert wird.
Der Unterschied zu klinischen Verfahren wie IUI (intrauterine Insemination) oder In-vitro-Fertilisation: Die Bechermethode findet komplett zu Hause statt. Das ist niedrigschwellig, bedeutet aber auch, dass Hygiene, Zeitpunkt, Dokumentation und Verantwortung bei euch liegen.
Für wen kommt die Bechermethode infrage und wann eher nicht
Die Bechermethode wird häufig genutzt, wenn eine Schwangerschaft ohne Geschlechtsverkehr angestrebt wird. Typische Konstellationen sind lesbische Paare, alleinstehende Frauen, Co-Parenting-Modelle oder Situationen, in denen Geschlechtsverkehr aus medizinischen, psychischen oder persönlichen Gründen nicht möglich oder nicht gewünscht ist.
Weniger geeignet ist die Bechermethode, wenn der Zyklus stark unregelmäßig ist, bereits bekannte Fruchtbarkeitsfaktoren vorliegen oder wiederholt gut getimte Versuche ohne Ergebnis bleiben. In diesen Fällen kann eine ärztliche Abklärung schneller Klarheit schaffen und unnötige Verzögerungen vermeiden.
Vorteile und Nachteile der Bechermethode
Vorteile
- Durchführung in vertrauter Umgebung ohne Kliniktermine
- Geringe direkte Kosten im Vergleich zu medizinisch begleiteten Behandlungen
- Flexibler Zeitpunkt rund um den Eisprung
- Selbstbestimmter, nicht invasiver Ablauf
Nachteile
- Keine Laboraufbereitung oder medizinische Kontrolle der Samenprobe
- Erfolgschancen sind individuell sehr unterschiedlich und schwer vorherzusagen
- Hohe Eigenverantwortung bei Hygiene, Dokumentation und Organisation
- Rechtliche Fragen müssen eigenständig geklärt werden
Biologie und Zeitpunkt: warum der Zeitpunkt wichtiger ist als die Technik
Für die Chancen ist weniger die konkrete Handhabung entscheidend als das richtige Zeitfenster. Das fruchtbare Fenster liegt typischerweise in den Tagen vor dem Eisprung und endet kurz danach. Eine gut verständliche Übersicht bietet familienplanung.de: Fruchtbare Tage familienplanung.de. Für eine wissenschaftliche Einordnung: In einer Studie lag das fruchtbare Fenster in einer etwa sechstägigen Phase, die am Eisprungtag endet. PubMed.
Warum das wichtig ist: Wer nur am Eisprungtag plant, verpasst leicht das Fenster. Ziel ist, dass Spermien schon vor oder sehr nah an der Ovulation im Körper sind.
Erfolgschancen realistisch einschätzen
Viele wünschen sich klare Zahlen zur Wahrscheinlichkeit einer Schwangerschaft. Für die Bechermethode gibt es jedoch nur wenige belastbare Studien, weil Ablauf, Ausgangslage und Dokumentation stark variieren. Daher ist eine genaue Prozentangabe nicht seriös.
Alter, Zyklusregelmäßigkeit, Samenqualität und die Genauigkeit des Timings beeinflussen die Chancen deutlich. Mehrere gut geplante Versuche sind normal. Wenn es über mehrere Zyklen nicht klappt, ist es sinnvoll, systematisch zu prüfen, ob Zeitpunkt, Zyklusmuster oder medizinische Faktoren eine Rolle spielen.
Wichtig ist außerdem: Erfolgschancen aus klinischen Verfahren lassen sich nicht 1:1 übertragen, weil dort Diagnostik, Auswahlkriterien und bei intrauteriner Insemination die medizinische Aufbereitung der Probe eine Rolle spielen. Der sinnvollste Vergleich ist deshalb nicht Zahl gegen Zahl, sondern das Verständnis, was sich im Prozess unterscheidet. Wenn du die Unterschiede einordnen willst: IUI (intrauterine Insemination) ist ein anderes Verfahren als Heiminsemination zu Hause.
Bechermethode Anleitung: Ablauf Schritt für Schritt
Eine ruhige, strukturierte Vorgehensweise hilft, Fehler zu vermeiden und den Ablauf nachvollziehbar zu machen. Die folgenden Schritte sind eine praktische Anleitung zur Heiminsemination und ersetzen keine medizinische Beratung.
Vorbereitung
- Hände gründlich waschen und eine saubere Arbeitsfläche vorbereiten
- Einwegmaterialien bereitlegen, etwa Becher, Spritze ohne Nadel und Handschuhe
- Den Zeitpunkt eines positiven Ovulationstests notieren
Durchführung
- Das Ejakulat direkt in einem sauberen oder sterilen Becher auffangen.
- Die Probe kurz bei Raumtemperatur stehen lassen, ohne zu schütteln oder zu erwärmen.
- Mit einer nadellosen Spritze langsam aufziehen und Luftblasen möglichst vermeiden.
- In entspannter Rückenlage die Spritze vorsichtig in die Scheide einführen.
- Den Inhalt langsam und ohne Druck entleeren.
- Anschließend einige Minuten ruhig liegen bleiben, wenn es sich angenehm anfühlt.
Wichtig ist, die Probe zeitnah zu verwenden und sie weder zu kühlen noch zu erwärmen. Hintergrundwissen zu Laborstandards, Begriffen und Qualitätsprinzipien bietet das WHO-Laborhandbuch: WHO laboratory manual for the examination and processing of human semen 2021.
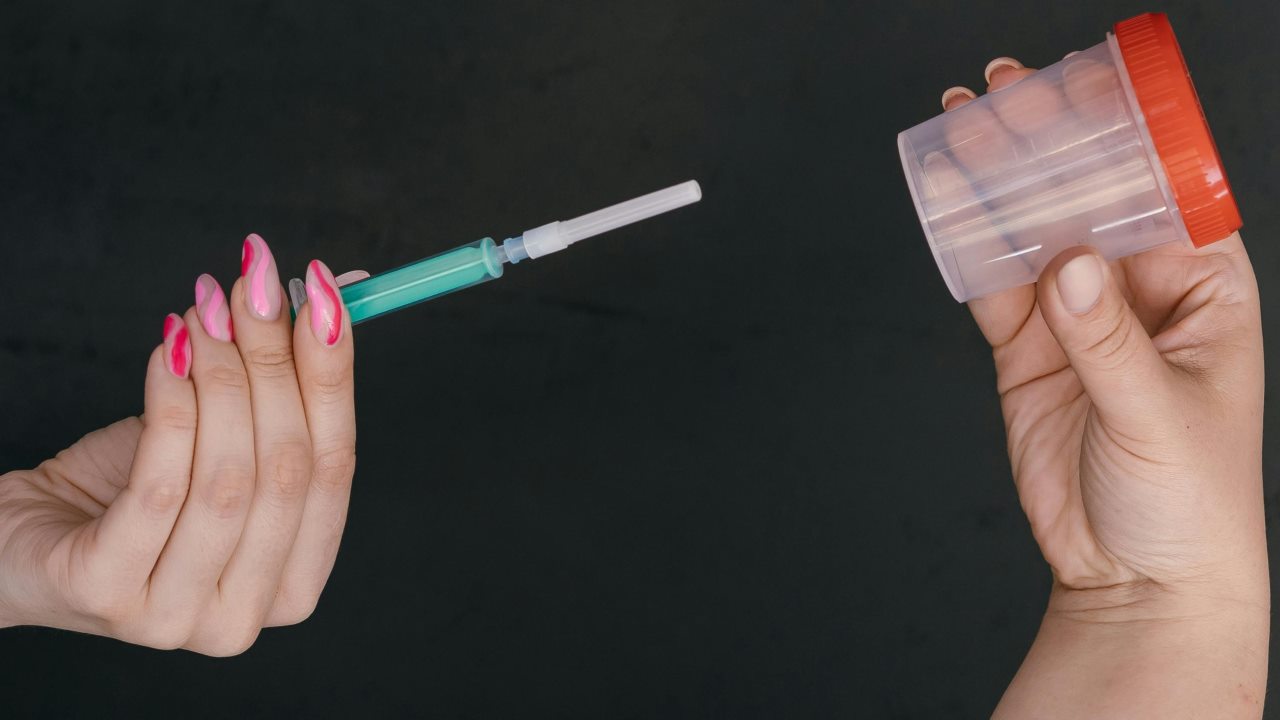
Bechermethode Spritze: was damit gemeint ist und was nicht
Wenn von Bechermethode mit Spritze gesprochen wird, ist damit eine Spritze ohne Nadel gemeint. Es geht nicht darum, etwas zu injizieren, sondern die Samenflüssigkeit kontrolliert und hygienisch in die Scheide einzubringen. Zu viel Druck oder improvisierte Materialien erhöhen das Risiko von Reizungen und Beschwerden und verbessern die Chancen nicht.
In Suchanfragen tauchen auch Formulierungen wie Spritze in die Scheide oder Sperma mit Spritze einführen auf. Gemeint ist weiterhin die nadellose Spritze als Hilfsmittel zum Einbringen in die Scheide, nicht ein Vorgehen in Richtung Gebärmutter. Ein kontrolliertes, ruhiges Vorgehen ist hier wichtiger als alles, was nach Techniktrick klingt.
Zeitpunkt in der Praxis: typische Fehler und praktische Orientierung
Der häufigste Grund für ausbleibenden Erfolg ist ein verpasstes fruchtbares Zeitfenster. In der Praxis helfen einfache, wiederholbare Regeln mehr als kleine Technikvarianten.
- Ovulationstests nicht nur irgendwann, sondern möglichst zu ähnlichen Uhrzeiten verwenden
- Zyklustage, Testergebnisse und Uhrzeiten über mehrere Monate festhalten, um das eigene Muster zu erkennen
- Bei positivem Test zeitnah versuchen und bei Bedarf das Zeitfenster mit einem zweiten Versuch am selben oder am Folgetag abdecken
- Den Ablauf pro Zyklus vergleichbar halten, statt jedes Mal etwas Neues zu ändern
Wenn Ovulationstests häufig unklar ausfallen oder der Zyklus stark schwankt, kann eine medizinische Beratung helfen, den Eisprung zuverlässiger einzuordnen.
Nach der Bechermethode: was ist sinnvoll, was nicht
Viele suchen nach Regeln für danach. In den meisten Fällen ist ein normaler Alltag möglich. Wichtig sind vor allem Ruhe im Kopf, ein realistischer Blick auf Symptome und ein klarer Umgang mit Warnzeichen.
- Ein paar Minuten ruhig liegen ist möglich, aber keine Pflicht
- Alltag, Duschen und leichte Bewegung sind in der Regel unproblematisch, solange es sich gut anfühlt
- Es gibt keine verlässlichen Tricks wie Kopfstand oder strikte Bettruhe, die die Chancen eindeutig erhöhen
- Bei Fieber, starken Schmerzen, ungewöhnlichen Blutungen oder anhaltendem Unwohlsein medizinisch abklären lassen
Bechermethode Set: welches Material wird benötigt
Der Materialbedarf für die Bechermethode ist überschaubar. Wichtig ist vor allem, dass die verwendeten Utensilien sauber und für den einmaligen Gebrauch geeignet sind.
- Steriler oder sehr sauberer Auffangbecher
- Spritze ohne Nadel mit gut kontrollierbarem Kolben
- Einmalhandschuhe
- Ovulationstests zur Zyklusbestimmung
- Saubere Unterlage und sichere Entsorgung
Von Experimenten zur Aufbereitung der Samenprobe zu Hause ist abzuraten. Verfahren wie das Waschen von Spermien gehören in medizinische Einrichtungen.
Wer nach Bechermethode-Set oder Heiminsemination-Set sucht, meint oft vor allem: Welche Basics sind sinnvoll, ohne überflüssige Produkte zu kaufen. Eine Einordnung zu typischen Sets findest du hier: Heiminsemination-Set. Ein kleines Set mit sterilen Einwegmaterialien ist meist ausreichend.
Hygiene, Tests und Sicherheit
Sorgfältige Hygiene reduziert das Risiko von Infektionen. Alle Materialien sollten unbenutzt, sauber und möglichst als Einwegmaterial gedacht sein. Bei privater Samenspende sollten Gesundheitsfragen offen besprochen und dokumentiert werden.
Treten Schmerzen, ungewöhnliche Blutungen, Fieber oder anhaltendes Unwohlsein auf, sollte der Versuch abgebrochen und medizinischer Rat eingeholt werden.
Kosten: womit ist zu rechnen
Die Kosten entstehen vor allem durch Ovulationstests, Einwegmaterialien und gegebenenfalls Diagnostik. Konkrete Beträge lassen sich seriös kaum pauschal nennen, weil Preise je nach Set, Bezugsquelle und Bedarf stark variieren. Wer Unterschiede im Ablauf klinischer Optionen verstehen möchte, findet im Informationsportal Kinderwunsch eine neutrale Einordnung zu Untersuchungen im Kinderwunschzentrum: Untersuchungen im Kinderwunschzentrum.
Für viele ist es hilfreich, vorab grob zu planen, was pro Zyklus realistisch anfällt, statt nur auf den Preis eines Sets zu schauen.
Rechtliche Einordnung in Deutschland
Für medizinische Kinderwunschbehandlungen gelten in Deutschland klare rechtliche Regeln. Einen neutralen Einstieg bietet das Informationsportal Kinderwunsch: Rechtliche Rahmenbedingungen der künstlichen Befruchtung.
Bei privater Samenspende oder Co-Parenting sind Fragen zu Elternschaft, Unterhalt, Sorge, Umgang und Verantwortlichkeiten zentral und sollten vorab geklärt und dokumentiert werden.
Wenn du nicht in Deutschland lebst, informiere dich zur lokalen Rechtslage und übertrage Regeln aus Deutschland nicht automatisch.
Unabhängig vom Land gilt: Klare Absprachen, nachvollziehbare Dokumentation und ein verantwortungsvoller Umgang mit der Situation schaffen Sicherheit für alle Beteiligten und insbesondere für das entstehende Kind.
Wann ist ärztliche Unterstützung sinnvoll?
- Wenn es trotz gutem Zeitpunkt über längere Zeit nicht klappt
- Wenn du Mitte 30 oder älter bist und Klarheit früher sinnvoll erscheint
- Unregelmäßige Zyklen, starke Schmerzen oder bekannte Vorerkrankungen
Wenn Zeitpunkt und Zyklus schwer einzuordnen sind oder sich Unsicherheiten aufbauen, kann eine Beratung auch früher sinnvoll sein. Kliniken und Fachpraxen können helfen, Zyklus, Eisprung und grundlegende Faktoren der Fruchtbarkeit strukturiert zu prüfen.
Fazit
Die Bechermethode kann ein ruhiger, selbstbestimmter Weg zum Schwangerschaftsversuch sein, wenn sie gut vorbereitet und realistisch eingeordnet wird. Entscheidend sind ein gutes Verständnis des eigenen Zyklus, sorgfältige Hygiene und die Bereitschaft, mehrere Versuche einzuplanen. Wenn es nicht klappt, ist Beratung kein Scheitern, sondern ein sinnvoller nächster Schritt.