Det vigtigste på 30 sekunder
- Ovariestimulation er et overordnet begreb. I praksis skal man skelne mellem ovulationsinduktion ved manglende ægløsning og kontrolleret stimulation til IVF eller ICSI.
- Før start betyder diagnose, ovariereserve, alder, PCOS-risiko, ledsagende sygdomme og målet med cyklussen mere end standarddoser.
- Typiske lægemidler er letrozol eller clomifen ved ovulationsforstyrrelser samt gonadotropiner, GnRH-antagonister eller sjældnere GnRH-agonister i IVF- og ICSI-protokoller.
- Ultralyd og ved behov blodprøver er ikke et ekstra lag, men selve sikkerhedsgrundlaget. Dosis, trigger og nogle gange hele planen justeres ud fra disse data.
- Den vigtigste alvorlige komplikation er ovarielt hyperstimulationssyndrom. Moderne protokoller forsøger at sænke risikoen med individuel planlægning, antagonistprotokoller, tilpasset trigger og ved behov freeze-all. ESHRE-retningslinje 2025 om ovariestimulation
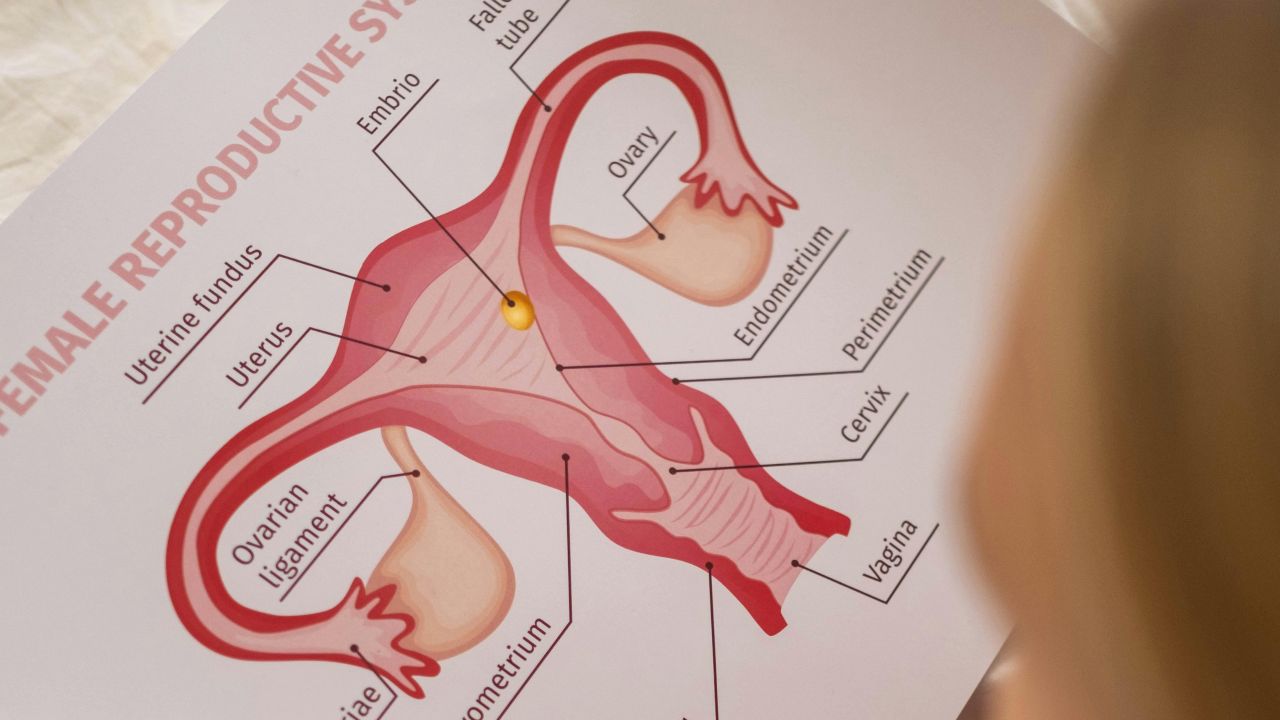
Hvad der præcist menes med ovariestimulation?
I daglig tale kaldes næsten enhver hormonstyret modning af follikler for ovariestimulation. Medicinsk er begrebet mere præcist. Når der ikke sker en stabil ægløsning, handler det ofte om ovulationsinduktion. Når man vil hente flere æg ved en punktur, er der tale om kontrolleret ovariestimulation som led i assisteret reproduktion.
Denne forskel er vigtig, fordi ikke al stimulation har samme mål, samme medicin eller samme risici. Den, der blot skal have udløst en ægløsning, har som regel brug for en anden tilgang end den, der forbereder sig til IUI, IVF eller ICSI.
Når stimulation kan være relevant
Stimulation kan være relevant, hvis ægløsninger udebliver, kommer meget sjældent, eller hvis der i fertilitetsbehandling er behov for flere æg. Typiske situationer er PCOS, uregelmæssige cyklusser, manglende ovulation efter ophør med hormonel prævention, IUI-cyklusser med forsigtig follikelstyring eller IVF- og ICSI-cyklusser med planlagt ægudtagning.
Om det faktisk giver mening afhænger dog aldrig kun af en ultralyd. Sædkvalitet, æggelederstatus, alder, AMH, tidligere reaktioner på medicin, tidsrammen til ønsket graviditet og spørgsmålet om en mildere eller mere direkte strategi passer bedre, spiller også ind.
Hvem der først bør udredes grundigt?
Inden stimulation bør man afklare, hvorfor graviditet ikke er opnået hidtil. WHO anbefaler systematisk udredning frem for forhastet behandling. Det kan afhængigt af udgangspunktet omfatte bekræftelse af en ovulationsforstyrrelse, vurdering af den mandlige faktor og ved behov undersøgelse af æggeledere eller livmoderhulen. WHO-retningslinje om forebyggelse, diagnostik og behandling af infertilitet
Det er især vigtigt ved PCOS. Selvom manglende ægløsning virker oplagt, kan der samtidig være en mandlig faktor, tubaproblemer eller andre årsager. Hvis man kun fokuserer på ægløsningen, risikerer man at spilde tid det forkerte sted.
De tre mest almindelige mål med stimulation
1. Overhovedet at skabe en ægløsning
Ved anovulatoriske eller meget uregelmæssige cyklusser er målet typisk at få én dominerende follikel. Pointen er ikke antal, men en kontrolleret og vurderbar cyklus med overskuelig risiko for flerfoldsgraviditet.
2. At ledsage en IUI med få modne follikler
Ved IUI stimulerer man normalt bevidst forsigtigt. Flere follikler øger ikke kun chancen, men også risikoen for flerfoldsgraviditet. Derfor begrænses IUI-cyklusser ofte strammere end IVF- eller ICSI-cyklusser.
3. At få flere æg til IVF eller ICSI
Ved IVF og ICSI ønsker man flere modne æg, fordi ikke hvert udtaget æg er modent, kan befrugtes eller udvikler sig til et embryo, der kan lægges tilbage. Et højere follikelantal kan derfor være nyttigt, men kun inden for klare sikkerhedsrammer.
Hvilken medicin der typisk bruges
Ved ovulationsforstyrrelser starter man ofte med tabletter. I internationale retningslinjer betragtes letrozol ved anovulatorisk PCOS-relateret infertilitet som den foretrukne første medicinske mulighed, mens clomifen, metformin og gonadotropiner anvendes som supplement eller næste trin afhængigt af situationen. Oversigt over PCOS-retningslinjer 2025
- Letrozol bruges ofte ved PCOS eller anovulatoriske cyklusser og sigter mod monofollikulær udvikling.
- Clomifen bruges stadig hyppigt, især hvis letrozol ikke er tilgængeligt eller ikke egner sig.
- Metformin kan ved PCOS spille en supplerende rolle afhængigt af metabolisk profil eller clomifenresistens, men er ikke standard ved enhver stimulation. Review om metformin ved PCOS
- Gonadotropiner som injektion giver finere styring, men kræver også tættere kontrol.
- I IVF- og ICSI-cyklusser bruges desuden GnRH-antagonister eller sjældnere længere GnRH-agonistprotokoller for at forhindre for tidlig ægløsning.
Hvorfor protokollen ikke vælges tilfældigt?
Stimulationsprotokollen afhænger af, om man forventer lav, middel eller høj ovariel respons. Vigtige signaler er AMH, antral follikeltælling, alder, tidligere stimulationscyklusser, PCOS, endometriose, undervægt, højere kropsvægt og den konkrete behandlingsmetode.
Antagonistprotokoller foretrækkes i dag ofte, når OHSS-risikoen skal nedbringes. Retningslinjer for IVF- og ICSI-stimulation vurderer ikke kun effekt, men også sikkerhed, især moderate eller svære OHSS-forløb. Derfor er den bedste protokol ikke den mest aggressive, men den med det bedste forhold mellem gevinst og risiko for den enkelte situation.
Sådan ser forberedelsen før cyklusstart ofte ud
Før første injektionsdag handler det ikke kun om recepter. Sygehistorie, aktuel ultralyd, hormonniveauer og eventuelt andre blodprøver bruges typisk til at planlægge startdosis og protokol. Ved PCOS, tidligere overstimulation, meget høj ovariereserve eller kendt tromboserisiko er denne forberedelse særligt vigtig.
Også de praktiske spørgsmål er en del af forløbet. Hvem giver injektionerne og hvornår, hvordan planlægges triggeren, hvilken klinik kan kontaktes i weekenden, hvornår skal der ringes straks ved symptomer, og hvad gør man, hvis der vokser for mange eller for få follikler. I praksis har disse forhold ofte større betydning for sikkerheden end den teoretiske betegnelse på protokollen.
Sådan forløber en stimulationscyklus typisk
- Cyklusstart eller hormonelt defineret startpunkt.
- Begyndelse med tabletter eller daglige injektioner efter plan.
- Første ultralydskontrol efter nogle dage, eventuelt suppleret med hormonmålinger.
- Justering af dosis og om nødvendigt start af en antagonist.
- Trigger til den endelige ægmodning, når follikelstørrelse og udvikling passer.
- Ved IUI følger inseminationen i det rette tidsvindue, ved IVF eller ICSI ægudtagning og derefter laboratoriefasen.
Mellem lærebog og virkelighed ligger ofte små kursjusteringer. En god cyklus er derfor sjældent helt lineær. Dosisændringer, ekstra kontroller eller en senere trigger er ikke automatisk et problem, men et tegn på reel styring.
Hvilken rolle ultralyd og blodprøver spiller
Ultralyd er det centrale redskab i monitoreringen. Her ser man antal, vækst og størrelsesfordeling af folliklerne. I nogle situationer suppleres der med estradiol eller andre hormoner for bedre at vurdere en kraftig respons eller planlægge triggeren mere præcist.
Uden denne monitorering ville man i praksis gætte. Med monitorering kan teamet justere en for lav respons, opdage en overrespons tidligt og om nødvendigt aktivere en sikkerhedsplan. Det er netop dét, der adskiller kontrolleret stimulation fra blot at håbe på en god cyklus.
Hvilke symptomer der er almindelige uden automatisk at være farlige
Mange oplever tryk i underlivet, oppustethed, mæthedsfornemmelse i maven, træthed, ømme bryster, irritation ved indstiksstedet eller øget følelsesmæssig belastning under stimulationen. Disse symptomer kan være generende og stadig ligge inden for det forventelige.
- let til moderat tryk i bækkenet
- mere fylde i maven mod slutningen af cyklussen
- spænding i brysterne
- små blå mærker eller svie ved injektionssteder
- mere træthed eller mindre robusthed under behandlingen
Det afgørende er udviklingen. Et stabilt let tryk er noget andet end hurtigt tiltagende maveomfang, opkastninger eller åndenød.
Den vigtigste alvorlige risiko hedder OHSS
Ovarielt hyperstimulationssyndrom er den bedst kendte alvorlige komplikation ved stimulation. Det opstår ikke bare på grund af store æggestokke, men ved en overdreven respons med karforandringer og væskeforskydninger. Man er særligt opmærksom ved høj ovariereserve, PCOS, mange voksende follikler eller meget kraftig reaktion på medicinen.
Aktuelle retningslinjer har nu egne kapitler om forebyggelse. Det omfatter korrekt patientudvælgelse, risikobevidst dosering, antagonistprotokoller, tilpassede triggerstrategier og ved behov at undlade frisk transfer til fordel for senere transfer. ESHRE-retningslinje 2025
Advarselstegn hvor klinikken straks skal kontaktes
Stærke eller tydeligt tiltagende mavesmerter, hurtig vægtøgning på kort tid, markant øget maveomfang, åndenød, vedvarende kvalme med opkastninger, kredsløbsproblemer eller meget lidt urin kræver hurtig lægelig vurdering. Også hvis disse tegn ikke nødvendigvis skyldes OHSS, hører de ikke hjemme i et forum, men hos den behandlende klinik eller i akut vurdering.
Det gælder især efter trigger eller efter en positiv graviditetstest, fordi OHSS også kan vise sig forsinket. God information betyder derfor, at advarselstegn forklares på forhånd og ikke først, når de allerede er opstået.
Hvorfor cyklusser nogle gange nedjusteres, udskydes eller afbrydes?
For den enkelte kan det føles modsætningsfuldt, hvis der pludselig bremses efter mange injektioner. Medicinsk er det dog ofte et tegn på god behandling. Hvis der ved IUI opstår for mange modne follikler, kan afbrydelse være fornuftig, fordi risikoen for flerfoldsgraviditet bliver for høj. Hvis responsen ved IVF bliver for stærk, kan freeze-all eller en ændret trigger være det sikrere valg.
Det modsatte kan også ske. Ved meget svag respons kan en cyklus stoppes, fordi indsats og udsigt ikke længere hænger sammen. En afbrudt cyklus er da ikke automatisk en tabt cyklus, men ofte vigtig information til næste, bedre tilpassede forsøg.
Hvad der sker efter triggeren?
Triggeren er ikke bare den sidste sprøjte, men et afgørende skift. Den fastlægger tidsvinduet for ægløsning eller ægudtagning og fungerer også som et sikkerhedsværktøj. Ved øget OHSS-risiko kan triggerstrategien bevidst vælges, så risikoen falder, selv om frisk transfer dermed ikke altid er det bedste valg.
Efter triggeren følger ved IUI en tidsmæssigt afstemt insemination. Hvis man anbefaler samleje efter plan, handler det om det foreslåede fertile vindue. Ved IVF eller ICSI planlægges punkturen, hvorefter laboratoriet viser, hvor mange æg der er modne, hvor mange der bliver befrugtet, og hvordan de næste dage ser ud.
Hvad stimulation ikke kan klare?
Stimulation kan få follikler til at vokse, men gør ikke hvert æg til et godt æg. Den løser heller ikke alvorlig mandlig faktor, dobbeltsidigt tillukkede æggeledere eller et grundlæggende aldersbetinget fald i ægkvalitet. Derfor er en cyklus med mange æg ikke automatisk en god cyklus, og en moderat cyklus er ikke automatisk en dårlig.
For den samlede chance tæller stadig mange andre faktorer. Det gælder alder, sædkvalitet, befrugtning i laboratoriet, embryoudvikling, livmoderslimhinden, transferstrategi og nogle gange simpelthen biologisk variation fra cyklus til cyklus.
Hvad du bør være opmærksom på i hverdagen under behandlingen?
I hverdagen hjælper enkle regler mere end perfektion. Tag injektionerne så regelmæssigt som muligt, overhold alle tider, tilføj ikke ny medicin på egen hånd og tag advarselstegn alvorligt. Mod slutningen af stimulationen er hård sport, hop eller intensiv belastning ofte en dårlig idé, fordi æggestokkene kan være forstørrede.
- Drik tilstrækkeligt og mærk efter i kroppen uden at overfortolke enhver lille fornemmelse.
- Planlæg kun rejser, hvis kontroller, trigger og akut kontakt fortsat kan lade sig gøre.
- Spørg hellere klinikken konkret om sex, sport, sauna eller smertestillende end at følge generelle internetregler.
- Skriv ned, hvornår hvilken dosis blev givet. Det mindsker fejl og gør det lettere at afklare spørgsmål.
PCOS og ovariestimulation: hvorfor planlægningen her er ekstra vigtig
Ved PCOS er ovariestimulation et særligt hyppigt, men også følsomt emne. Retningslinjer placerer ofte letrozol foran clomifen eller metformin alene ved anovulatorisk PCOS-relateret infertilitet. Hvis orale muligheder ikke er nok, kan gonadotropiner komme på tale, helst med forsigtig startdosis og tæt monitorering. WHO-anbefalinger for PCOS-relateret anovulation
Samtidig er PCOS forbundet med øget risiko for overrespons. Derfor er startdosis, valg af protokol, trigger og eventuelt senere transfer helt centrale sikkerhedsgreb. PCOS betyder altså ikke automatisk dårligere chancer, men ofte et behov for særligt præcis styring.
Myter og fakta om ovariestimulation
- Myte: Flere æg er altid bedre. Fakta: Det afgørende er, om responsen passer til cyklusmålet og den personlige risiko.
- Myte: Hvis jeg har mange bivirkninger, virker stimulationen ekstra godt. Fakta: Symptomer siger meget lidt om den reelle kvalitet af cyklussen.
- Myte: Ved IUI bør der helst være flere follikler, der springer. Fakta: For mange follikler kan netop gøre en IUI-cyklus medicinsk problematisk.
- Myte: En afbrudt cyklus betyder, at alt gik galt. Fakta: Ofte er afbrydelse en bevidst sikkerhedsbeslutning eller vigtig læring til næste protokol.
- Myte: Metformin hører automatisk med ved PCOS. Fakta: Det kan være relevant, men er ikke standard i alle situationer og erstatter ikke et godt stimulationskoncept.
- Myte: Hvis ultralyden ser god ud, er graviditet næsten sikker. Fakta: Mellem follikelvækst, ægkvalitet, befrugtning og embryoudvikling ligger flere yderligere trin.
Hvornår du bør tage samtalen om næste skridt?
Hvis en cyklus ikke har ført til målet, giver det mening at tage en rolig opfølgningssamtale. Vigtige spørgsmål er: Var dosis passende, var timingen af triggeren rigtig, var der for mange eller for få follikler, peger noget mod en anden metode, og hvilke sikkerhedsgrænser skal gælde i næste cyklus.
Senest efter gentagne manglende resultater bør man ikke bare kopiere den samme cyklus igen. Så handler det om strategi og ikke kun gentagelse. Netop dér viser det sig, om fertilitetsbehandlingen virkelig styres individuelt eller blot standardiseret.
Konklusion
God ovariestimulation er ikke en jagt på højest mulige tal, men en kontrolleret behandling med klart mål, tæt overvågning og ærlig risikovurdering. Når diagnose, protokol, monitorering og planen for overrespons faktisk passer til den enkelte situation, kan stimulation være en meningsfuld og velstyrbar del af fertilitetsforløbet.